临床检验基于患者数据室内质量控制方法的研究与进展*
2020-06-15何书康杜雨轩综述王治国审校
何书康,王 薇,杜雨轩 综述,王治国△ 审校
(1.北京医院/国家老年医学中心/国家卫生健康委员会临床检验中心/中国医学科学院老年医学研究院,北京 100730;2.北京协和医学院研究生院,北京 100730)
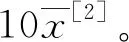
但是,在长期的实践中,使用质控品的IQC也暴露了一些缺点。例如:质控品本身可能成本较高、不稳定或难以获得;与真实的患者标本情况相比,质控品具有基质效应;用质控品进行IQC不能连续地对分析性能进行监测,而且具有互换性问题。同时,临床实验室的绝大部分误差实际上会出现在检测过程的分析前和分析后阶段[3],而使用质控品进行质控只能对分析中的误差进行监测,无法确定分析前和分析后的误差。
基于患者数据的IQC方法则可以很好地作为传统IQC方法的补充[4-5],常见的患者数据质控方法包括差值检查法(Delta Check)、正态均值法(AoN)、Bull算法又称为移动均值法(MA)、指数加权移动均值法(EWMA)、移动中位数法(Moving Median)、离群值移动和(movSO)与移动标准差法(movSD)等。早期由于计算机技术的落后,导致患者数据IQC方法无法得到很好的应用,21世纪随着信息技术的快速发展,这些质量控制方法的实现变得比以前容易许多,因此在实验室中发挥的作用也越来越大。
1 差值检查法
目前,检测标本错误标识的最佳工具就是差值检查法。1974年,NOSANCHUK等[6]首次提出了差值检查法的概念,用来改善临床实验室的质量控制。原文中,作者讲述了一种质控方法:人工检查患者当前和先前的检测结果,以识别不太可能出现的实验室检测结果的改变,并通过标准质量控制数据来设置差值检查法的控制限。
1988年,LACHER等[7]指出使用差值检查法最大的问题在于没有考虑连续测量之间的时间间隔,因此,两位研究者提出了新的差值检查法计算方式,将连续检测的时间间隔纳入计算公式中,并且比较了差值检查法和率差值检查法的分布及其概率分布函数。笔者认为临床实验室在选择相应的差值检查法时,应该考虑生物学变异、分析变异以及患者检测结果改变的临床相关性。至此,差值检查法的4个基本计算方式则可表示为:(1)结果的绝对变化=第二次结果-第一次结果;(2)结果变化的百分比(%)=100×(第二次结果-第一次结果)/第一次结果;(3)结果绝对变化率=结果的绝对变化/时间间隔;(4)结果百分比变化率=结果变化的百分比(%)/时间间隔。
进入21世纪,随着信息技术的进步,差值检查法也得到了更多的发展。MILLER[8]建立了一种逻辑差值检查法来识别血细胞计数中的误差,并使用多参数加权差值对其灵敏度和特异度进行优化。更有学者[9]创新性地将正态均值法和差值检查法相结合,利用多个连续的差值的均值来识别分析方法性能的改变,这种新的质控工具称为平均差值法(AOD)。CERVINSKI等[10]在其2016年的会议摘要中也提出了类似的概念:差值检查法适合检测较大的系统误差(SE),移动均值法(MA)也可以检测SE,但是无法应用于呈偏态分布的患者人群,于是作者将两者相结合得到AOD,其可以作为IQC策略的一种补充,快速地对SE进行检测,并且可以检出偏态分布中的SE,弥补了MA的缺点。此外,差值检查法在自动审核中也发挥了重要的作用[11]。
伴随差值检查法的新进展,其在当今实验室环境下的实际作用也受到了质疑,2012年,OVENS等[12]利用随机动态模型模拟了钠、钾、氯化物、碳酸氢盐和肌酐等分析物的标本混乱误差,并应用差值检查法对这些误差进行检测,结果发现其阳性预测值很低,原因是由于先进技术,例如标本条形码的发展,标本混乱误差在实验室中出现的比例大大降低。有学者抛出了一个疑问:是否应该使用差值检查法?目的是告诫临床实验室应该通过计算参考变化值评估当前使用的差值检查表法参数的有效性,并回顾历史数据,以确定实验室误差是否已被有效地检出[13]。
在实际应用差值检查法时,最需要关注的两个问题就是如何选择差值检查法中使用的分析物以及如何设置差值检查法的控制限,这也是实验室在建立自己的差值检查法时所需要考虑的问题,实验室可以通过查阅文献、咨询医务人员、实验室主任,甚至使用经验方法[14],来建立适合自己实验室的差值检查法程序。
1.1选择差值检查法中使用的分析物 在选择相应的分析物之前,实验室需要先确定使用差值检查法的目的。一般来说,差值检查法主要有4个作用:(1)识别错误标识的标本;(2)检查标本的完整性(例如:溶血、脂血、黄疸、静脉输液污染);(3)检查分析问题;(4)监测患者病情的变化。不同的分析物适合于不同的作用。
1.2设置差值检查法的控制限 在选择好分析物之后,接下来的一个问题就是确定差值检查法的控制限,即连续检测之间至少多大的改变才会触发差值检查法警报。需要注意的是,由于差值检查法的计算方式的不同,控制限可以百分比或者数值形式表示。
导出差值检查法控制限的方式之一是参考变化值(RCV)[15-17]。其基本原理是如果个体连续检测结果的改变具有统计学显著性的话,检测结果之间的差异必估要大于固有变异(分析前、分析中、分析后以及个体内生物学变异),相应的计算公式为:
RCV=21/2Z(CVA2+CVI2)1/2
其中CVA代表实验室的分析不精密度,取决于仪器和测量程序,可通过常规使用的质控品进行计算,CVI代表个体内生物学变异,可通过查阅相关文献获得。
另一种设置控制限的方法是利用患者数据,如利用差值检查法计算结果分布的百分位数作为控制限[16]。在设置完差值检查法控制限之后,应定期对其适用性进行验证[18]。
2 正态均值法(AoN)
1965年,HOFFMANN等[19]提出了一种使用患者标本来进行实验室质量控制的新方法,其基本过程可以分为以下两步:(1)在每天结束时,将落在正常范围内的患者检测值进行平均;(2)将得到的“正态均值”描在质控图上。
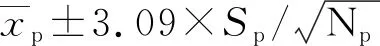
YE等[23]对AoN性能进行模拟研究,以估计从误差产生到检出误差之间报告的平均患者结果数(ANPed)和该组患者结果中误差超出允许误差的平均数目(ANPTE),发现当系统误差较小时,增加患者结果数可以减小ANPed;当系统误差较大时,减少患者结果数会同时减小ANPed和ANPTE。但是,要选择特定检测项目的AoN质控程序,并不是一件简单的事,需要综合考虑所研究的患者人群和分析方法本身的性质(例如,分析标准差)。ROSSUM等[24]使用偏倚检测曲线和确认图对肌酐、24个常规化学检测项目[25]的AoN程序进行优化,发现优化后的AoN程序可快速检测到分析误差,并且假失控数量也能维持在一个可控水平。
3 Bull算法
Bull算法是由BULL等[26]提出的一种利用患者红细胞指数进行血液学质量控制的方法,又称为移动均值法[27]。其理论依据是血液红细胞计数可因稀释、浓缩、病理性或技术性因素而有明显的增减,但每个红细胞的体积,及其所含的血红蛋白,或单位红细胞容积中所含有的血红蛋白则相对稳定,几乎不受这些因素的影响,根据这种特性,设计监测平均红细胞体积(MCV)、平均红细胞血红蛋白含量(MCH)和平均红细胞血红蛋白浓度(MCHC)的均值变动,来进行质量控制[21]。BULL等[26]也提出了实施这个方法的步骤:(1)累积N个患者的MCV、MCH和MCHC的值;(2)估计每个红细胞指数的均值;(3)比较已知人群均值(μ)和估计得到的红细胞指数均值之间的差异,以确定是否需要对常规实验室操作进行检查。在应用此算法时,应该注意的问题就是对N值的界定。
1984年,CEMBROWSKI等[28]利用计算机模拟和功效函数图对Bull算法进行了评估,认为Bull算法能够有效地检测出大的变化,并且其误差检出能力随着分析批数目的增加而增加,小于2倍标准差(SD)的变化则很少被检测出来。作者将使用稳定质控品的质控程序与Bull算法进行对比之后发现,稳定质控品的多规则程序对2SD大小的误差的检出概率为60.0%,但是Bull算法对相同大小误差的检出概率却接近于0。此外,使用患者数据进行质控的Bull算法无法检出随机误差。LEVY等[29]指出了缺陷:Bull算法质控和稳定质控品质控的比较并未建立在平等的基础之上,前者只是单个的Bull移动均值,而后者是多规则方法。同时,作者提出了多规则Bull算法,以完善Bull算法和稳定质控品质控的比较。在这个多规则程序中,只要满足下列条件之一,则判定为失控:(1)一个Bull均值超出其3.0%控制限;(2)3个连续的Bull均值平均数超出其2.0%控制限。最后作者发现,在使用相似的质控规则的情况下,Bull算法和稳定质控品质控对系统误差的检出概率很接近。
4 指数加权移动均值法
指数加权移动均值法的思想是将先前批次的质控测定值与当前批次的质控测定值相结合,以更有效地估计系统误差[30]。

LINNET[30]使用模拟方法详细地比较了EWMA规则和临床化学中常用质控规则(例如,12s、13s、22s、13s/22s/R4s/41s等)的功效后指出,对于小到中等大小的误差(系统误差为2~3个标准差),EWMA规则优于简单(N=1)和多规则(N=2-6)传统质控策略(N表示质控测定值个数);在所有误差水平上,EWMA规则都优于多规则[32],这和Neubauer的比较结果一致。
5 移动中位数法
在实际的质量控制工作中,患者的结果可能会存在很大的变异,结果的分布可能会呈现明显的偏斜,而呈非正态分布。类比于移动均值法,WILSON等[33]在自己实验室的质控程序中使用了一种移动中位数法来检测分析方法性能的改变和趋势。移动中位数法不受分布中离群值的影响,在人群呈偏态分布的情况下更加稳定,这在实际的实验室工作中具有一定的优势。目前移动中位数法中比较难解决的两个问题是:(1)对结果的解释更加困难[32];(2)中位数的标准差难以估计,只能通过其与均值标准差之间的数学关系来进行计算[33]。
6 离群值移动和与移动标准差法

与传统IQC相比,离群值移动和与移动标准差法的共同特点是可以有效地检出逐渐增加的分析不精密度,尤其是对于生物学变异较小的分析物来说,同时还可以显著降低ANPed。
7 小 结
距患者数据质量控制方法的提出已有半个世纪之久,早期由于实验室信息学发展的不完善,使得相关的研究较少,加之患者数据质控方法本身对统计学的要求较高、极易受患者人群分布的影响并且需要相对较多的患者结果数量,就更加阻碍了患者数据质控方法在临床实验室中的普及,到目前为止,仍然缺乏相关的标准指南和建议。CLSI文件EP33的开头如是说:“尽管差值检查法在一些实验室已经使用超过40年,但在同行评议的科学文献中很少有关于差值检查法的用途和目的的描述。”但是,作为一种利用患者标本检测结果进行IQC的方法,其更加符合真实的实验室情况,因此无基质效应、无互换性等问题;患者标本在不断地被检测,因此质控也可以持续地进行下去,甚至可以与患者的临床状态直接相关。精心设计的患者数据质控方法可以帮助临床实验室了解自己实验室特定检测项目的生物学和分析特性以及患者人群情况,因此,患者数据质控方法是一种更加个性化的IQC方法,给实验室提供了另一种IQC思路。借助计算机的帮助,实验室可以同时利用质控品和患者数据进行IQC,以提高实验室检验结果的准确性和整体质量水平。
