新型冠状病毒肺炎患者初诊临床与CT征象分析
2020-06-09雷武刚梅海英
黄 明 雷武刚 梅海英
江西省丰城市人民医院放射科 331100
2019年末,我国武汉市发现了多起不明原因肺炎病例,病毒专家从患者的标本毒株内分离出一种新型病原体,世卫组织取名2019-nCoV,将其所致的肺部疾病称为COVID-19[1],国际病毒专家小组将该病原体命名为SARS-CoV-2。SARS-CoV-2传染性强,传染源隐匿、传播途径多样,2020年2月11日中国疾病预防控制中心等研究机构发布的COVID-19基本传染数(R0)达3.77,高于SARS(0.85~3)[2]。截至2020年3月6日,全世界达10万人感染COVID-19。COVID-19成为当前全球突发公共卫生事件。本文选取50例本院门诊初诊新型冠状病毒肺炎确诊患者,回顾性分析其临床与CT征象,以提高对COVID-19的认知。
1 资料与方法
1.1 一般资料 搜取本院门诊2020年1月27日—2月17日初诊的50例COVID-19患者完整的流行病学、临床及影像学资料,所有患者病原学核酸检测均为阳性,其中男20例,女30例,年龄7~80岁之间,中位年龄44.6岁。
1.2 方法 根据国家卫健委颁布的《新型冠状病毒肺炎诊疗方案(试行第七版)》将所有入组患者的流行病学资料,按湖北或武汉旅居史、COVID-19患者接触史、无流行病学史三档分类统计;回顾性分析所有患者初诊临床表现及实验室检查结果;所有患者均高分辨CT筛查胸部状况,采用GE64排及联影16排螺旋CT扫描,自胸廓入口扫描至肺底水平,影像资料由1名具有5年以上主治资格的心胸亚专业影像医师阅片,1名主任医师审核,详细评估病变的部位、分布、形态及密度特点,纵隔淋巴结及胸腔积液情况,并依据2020年2月8日中华医学会放射学分会发布的《新型冠状病毒肺炎的放射学诊断:中华医学会放射学分会专家推荐意见》(第一版)将所有初诊患者的影像学分为早期、进展期、重症期[3]。
2 结果
2.1 流行病学与临床表现 50例初诊患者中,21例有湖北或武汉旅居史,14例与新冠肺炎确诊患者密切接触,15例否认有新冠肺炎流行病学史;有42例以发热为首发症状就诊,咳嗽26例,咽痛14例,乏力4例,鼻塞5例,流涕5例,肌痛2例,腹泻2例,呼吸困难1例;血常规显示白细胞正常36例,淋巴细胞28例下降、22例正常, C反应蛋白22例升高、28例正常,降钙素原均正常。
2.2 胸部CT表现 50例初诊患者中,1例表现正常,余49例胸部HRCT上均见不同程度的影像学改变, 大部分病灶呈早期影像学改变(78%),部分呈进展期(20%),重症期未见;病灶分布上以两肺下叶为主(58%),多累及多个肺叶、肺段,以背侧胸膜下分布为甚(92%),少数沿支气管血管束分布(6%);病变形态以斑片状多见(84%),其中结节状分布12例(24%);病灶主要呈磨玻璃样密度(84%),磨玻璃密度伴实变14例(28%),纯实变未见;病灶内可见细小血管增粗,支气管壁增厚, 大部分病变内可见“空气支气管征”(50%)、 “铺路石征”(60%),部分病变见“晕征”(24%)、“反晕征”(6%);所有入组患者均未见纵隔淋巴结肿大及胸腔积液(表1)。
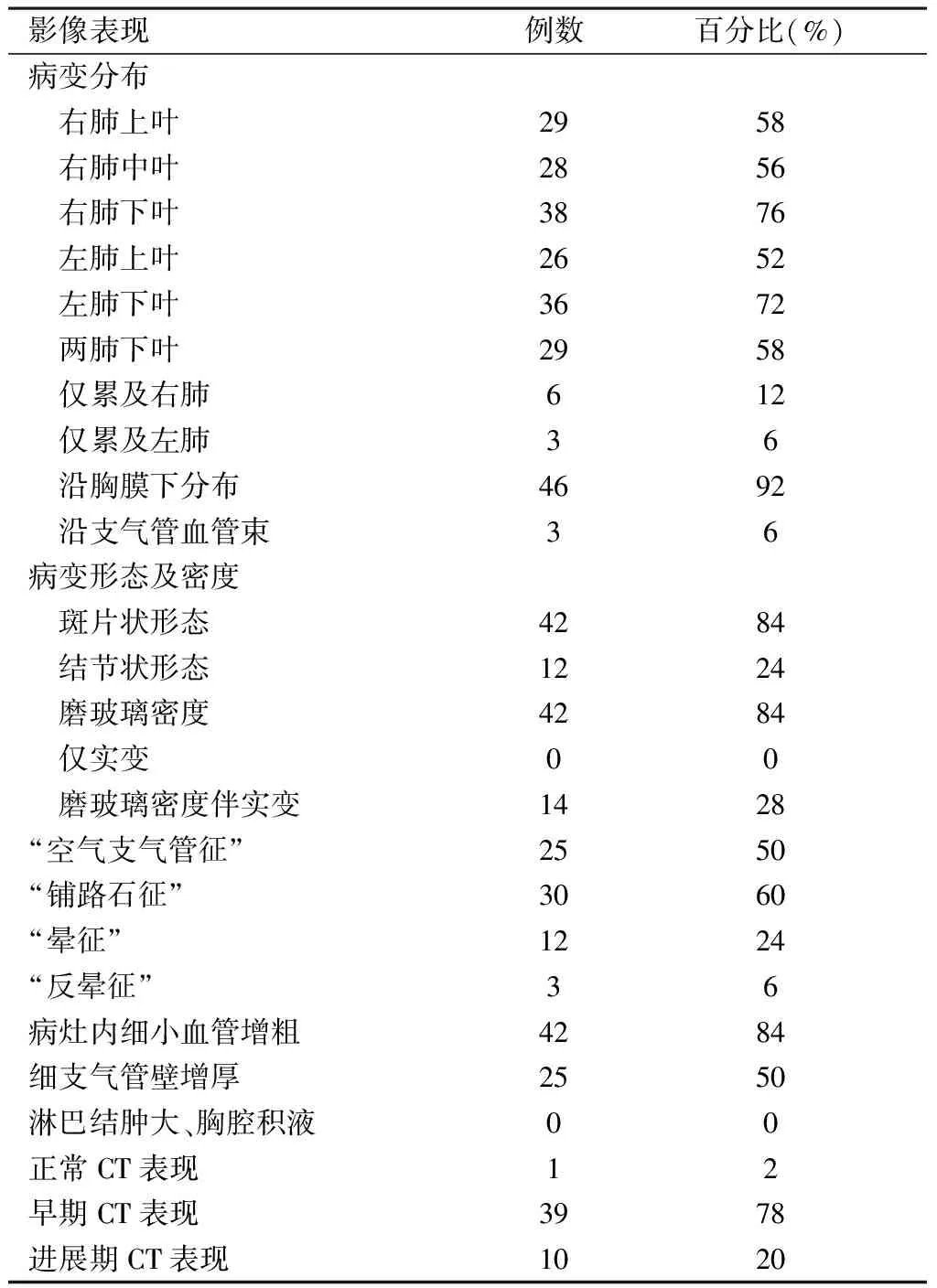
表1 50例初诊COVID-19患者胸部影像学情况
2.3 典型病例
2.3.1 例1(图1):男,31岁,武汉返乡人士,发热2d,HRCT示右肺中叶、左肺下叶胸膜下多发斑片、结节状阴影,周边见“晕征”、病灶内细小血管增粗(图1A、B)。
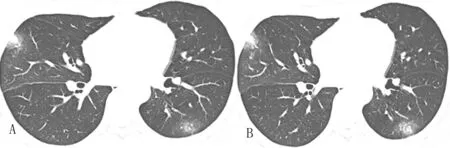
图1 例1初诊COVID-19患者早期HRCT典型表现
2.3.2 例2(图2):女,51岁,发热3d,咳嗽4d,发病前14d有湖北旅行史,HRCT示两肺下叶、左肺上叶胸膜下多发斑片状磨玻璃阴影,病变内细小血管增粗,可见“空气支气管征”“铺路石征”(图2B)。
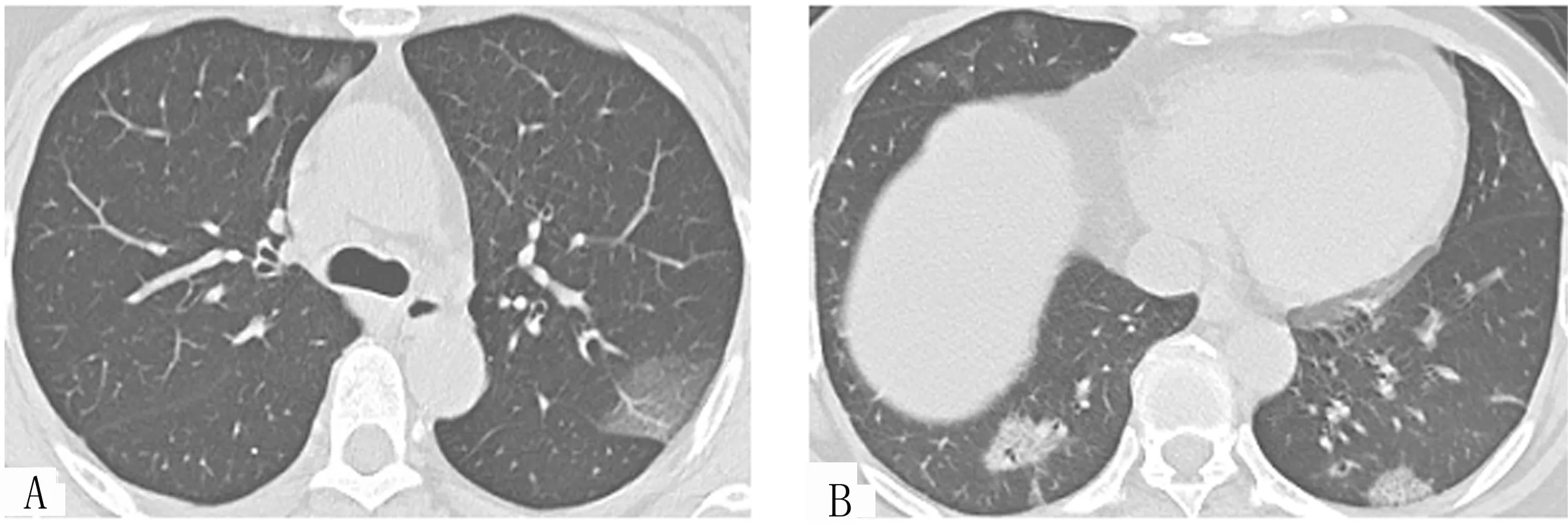
图2 例2初诊COVID-19患者早期HRCT典型表现
2.3.3 例3(图3):男,54岁,湖北返乡人士,发热7d,HRCT示左肺上叶大片状磨玻璃密度影,病灶内小叶内间隔增厚、呈铺路石样改变(图3A、B),右肺中叶斑片状磨玻璃密度影伴实变(图3D),左肺上叶结节伴“反晕征”(图3C)。
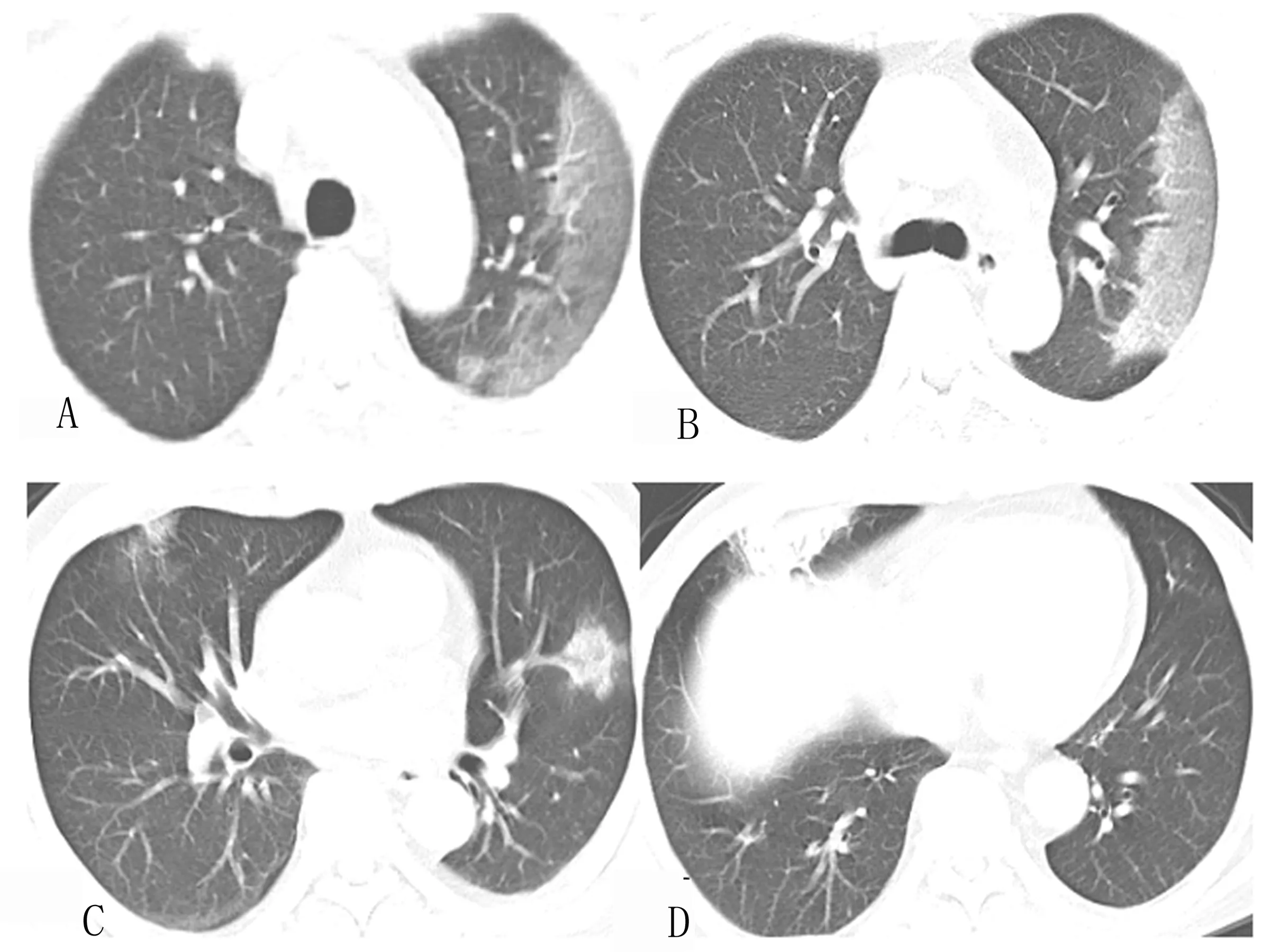
图3 例3初诊COVID-19患者进展期HRCT典型表现
2.3.4 例4(图4):男,55岁,发病前12d曾与确诊患者密切接触,发热8d,HRCT示两肺多发斑片状磨玻璃密度影、部分实变(图4B)。
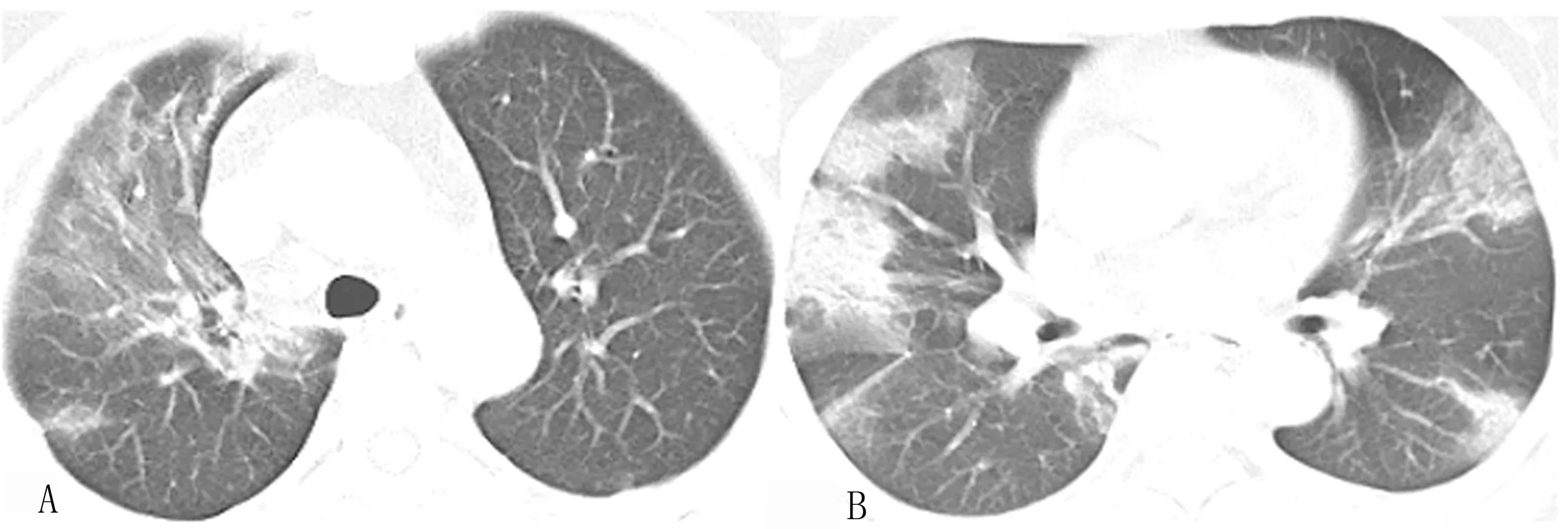
图4 例4初诊COVID-19患者进展期HRCT典型表现
3 讨论
新型冠状病毒肺炎是一种由新型冠状病毒(SARS-CoV-2)感染引起的以肺部损伤为主的新型传染病,该病传染性强,社会危害极大,严重影响人们的身心健康。当前该病归属乙类、国家依照甲类传染病进行管理。SARS-CoV-2属全新冠状病毒科,隶属β系,为单股正链RNA病毒。之前已知能引起人类患病的冠状病毒种类有6种,新型冠状病毒属第7种可致人感染的全新冠状病毒。研究表明,SARS-CoV-2较SARSr-CoV、MERS-CoV的基因序列有明显区别,较蝙蝠源SARS冠状病毒,两者之间有85%以上同源;有学者发现,穿山甲和此次新冠肺炎患者的病毒基因序列有99%的相似度,推断穿山甲可能是SARS-CoV-2的中间宿主。SARS-CoV-2对热敏感,稳定性差,近来中国科研团队研究COVID-19数据库发现,SARS-CoV-2已发生突变,近期产生了149个突变点,并已经演化出L和S两个亚型,S亚型国内患者多见,L亚型则由S亚型进化而来, L亚型常见国外患者,较S亚型传染性更强、增殖更快。
根据目前搜集的流行病学资料,SARS-CoV-2的潜伏期一般为14d,大多数人在3~7d之间。其中位潜伏期为6.4d,最长者可达24d。COVID-19患者是COVID-19主要的传染源,是当前疫情管控的重点对象;而临床症状隐匿、核酸检测阳性的患者可能成为潜在传播者,则需要我们重点予以关注。空气飞沫和密切接触是COVID-19主要的传播途径,在相对封闭的环境中长时间暴露于高浓度气溶胶情况下,也存在气溶胶传播可能[4]。研究人员还在新冠肺炎患者的粪便和尿液样本中提取到SARS-CoV-2,提示可能存在粪口传播,部分学者还在COVID-19患者的血液、结膜囊上检测到SARS-CoV-2。由于SARS-CoV-2是冠状病毒类中全新的一种,它跟SARS、MERS等冠状病毒是平行的,皆为同一类病毒,但不是同一种。人群由于缺乏SARS-CoV-2特异性抗体,普遍容易感染。临床上SARS-CoV-2感染者早期主要表现为发热、乏力、干咳,少许患者可以出现鼻塞、流涕、咽痛和腹泻等症状,甚至可以无任何临床表现;目前病例证实婴儿和儿童感染者,症状较轻,可以仅出现腹泻、呕吐等消化道症状,或者仅仅表现为呼吸频率加快、精神萎靡等。COVID-19发病早期实验室检查常提示白细胞总数正常或减少,或淋巴细胞计数正常或减少,降钙素原正常, C反应蛋白可见升高。有机构研究推测COVID-19患者CD4+淋巴细胞计数进行性下降可预示病情凶险、预后不良,可作为临床判断疾病重症化的早期预警指标。
新型冠状病毒颗粒直径在60~140nm之间,有包膜,其主要通过病毒刺突表面的S蛋白与人体细胞表面的ACE-2受体蛋白结合入侵人体。肺部是COVID-19主要的受累器官,脾脏、肺门淋巴结和骨髓、心脏和血管、肝脏和胆囊、肾脏、脑组织、消化系统等组织可见损伤。人体细胞表面普遍存在ACE-2受体,又以呼吸道肺泡上皮及肠道上皮表达最为丰富,这或许是少数SARS-CoV-2感染者存在腹泻等消化道症状的原因。研究者发现,SARS-CoV-2结合ACE-2的亲和力为SARS病毒的10~20倍。人类的上呼吸道防御能力较强,加上下呼吸道的肺泡Ⅱ型上皮细胞有ACE-2受体高表达[5],肺泡自然就成为SARS-CoV-2入侵的主要场所。SARS-CoV-2在肺部主要引起弥漫的肺泡损伤,初期主要攻击肺泡Ⅱ型上皮细胞,HRCT上早期病灶主要位于胸膜下或叶间裂下,少数沿支气管血管束分布,以两肺下叶背侧外带分布为主,内带分布少见,病灶多呈多灶性、单发病变少见;病理初期表现为肺泡上皮的肿胀,肺泡间质炎性细胞浸润和血管内液体渗出,肺泡间隔血管充血、肺泡间隔增厚、纤维化,肺泡腔缩小、塌陷,肺泡内蛋白质和纤维素样渗出和肺透明膜形成,早期的胸部影像学主要表现为磨玻璃样阴影(GGO)、少数呈结节样改变,病变多边缘不清、周围可见“晕征”,病灶内可见增粗的小血管影及增厚的支气管壁,可见“空气支气管征”“铺路石征”,部分伴有实变。解剖上肺泡孔大小为10~15μm,肺泡的直径约200μm,肺泡孔间隙远远小于肺泡大小, SARS-CoV-2主要通过肺泡孔向周围扩散,HRCT上可见“烟花样”改变。COVID-19病理后期可见弥漫性肺泡损伤伴支气管上皮剥脱、纤毛脱落、鳞状上皮化生等改变,较SARS和MERS相似。纵隔淋巴结肿大及胸腔积液少见。
本组初诊病例患者胸部影像学多为早期表现, HRCT多提示病灶位于两肺下叶外带且多以胸膜下分布为主,部分沿支气管血管束分布,多为斑片状、结节状磨玻璃样密度阴影,部分伴有实变,病变内细小血管增粗、支气管壁增厚,可见“空气支气管征”“铺路石征”“晕征”“反晕征”,纵隔淋巴结肿大及胸腔积液未见,早期胸部CT影像学表现具有一定特征性,提示胸部CT、特别是高分辨CT在COVID-19临床早期诊断中有重要的价值,特别是对于临床上部分无症状病例核酸检测阴性而CT表现典型且最后确诊为COVID-19,其社会意义就非同寻常。本文入组患者多以发热为首发症状就诊,实验室检查显示白细胞计数多正常,淋巴细胞可见减少, C反应蛋白可升高,降钙素原正常;大多数病例结合患者的流行病学史及实验室检查,都能准确做到早期诊断,实现早隔离,早治疗[6]。
值得关注的是本文50例入组患者中,尚有1例患者否认有COVID-19流行病史,临床表现仅为咽痛,HRCT及实验室检查同为阴性,最后核酸检测确诊COVID-19。
当前,核酸检测的阳性率仅为30%~50%,但核酸检测和病毒基因测序仍是临床确诊COVID-19的金标准。2020年3月3日,国家卫健委发布的《新型冠状病毒诊疗方案(试行第7版)》中增加了血清学检测作为确诊依据,大大弥补了核酸检测的不足。
本文不足之处在于COVID-19确诊病例样本数量太少,后期将积累更多病例分析归纳、总结经验,旨在提高对本病的认知。
