可视技术对肺切除患者术后并发症的影响
2020-05-28何婉雯温海明杨仁孔德煜刘刚陈敏敏
何婉雯, 温海明, 杨仁, 孔德煜, 刘刚, 陈敏敏
广州市胸科医院麻醉科(广东广州 510095)
结核性毁损肺切除手术是外科难题,术后并发症多、病死率高,需及时、有效地预防和处理并发症,肺部感染是围手术期致死的主要原因之一[1-2]。本院前期观察这类患者术后并发症高达21.3%[3]。手术要插双腔支气管导管(DLT)麻醉,以防止病肺中的分泌物及血液流入健侧肺,污染健侧肺,引起严重的并发症[4],我们观察插DLT时双肺隔离不良发生率为23%[5],文献报道有3.49%因支气管明显扭曲、瘢痕狭窄而无法完成DLT置入而采用单腔管全麻[3]。目前DLT在术中管理存在不足之处,一是要利用电子软镜或纤维支气管镜定位[4-7];二是不能全程监控DLT在术中双肺隔离状况,对术中存在双肺分隔不良难以做到及时发现、及时清理感染性分泌物。目前探讨可视技术对困难下气道肺切除术后并发症的影响还少见报道,为此,本研究采用导管前端带摄像头的可视双腔支气管导管(VDLT)对毁损肺手术全程监控导管位置、术中及时发现并处理肺隔离及气道异常等并发症情况。
1 资料与方法
1.1 一般资料 收集符合入选条件的2018年12月至2019年5月首次择期行肺叶或全肺切除手术患者。患者特点是术侧肺功能严重受损的毁损肺患者,部分为咯痰咯血湿肺患者,影像学提示气管或支气管移位或变形。观察组32例,采用左侧VDLT插管麻醉,同期采用DLT插管麻醉32例为对照组。病例排除标准:术前需要吸氧维持者,年龄>60岁,术前有严重心脑血管疾病、肝肾功能异常、凝血功能障碍者;体质指数(BMI)>30 kg/m2或<18 kg/m2;手术均为同组麻醉和手术医生,均为胸腔镜小切口。两组一般资料差异均无统计学意义(P>0.05),有可比性,见表1。

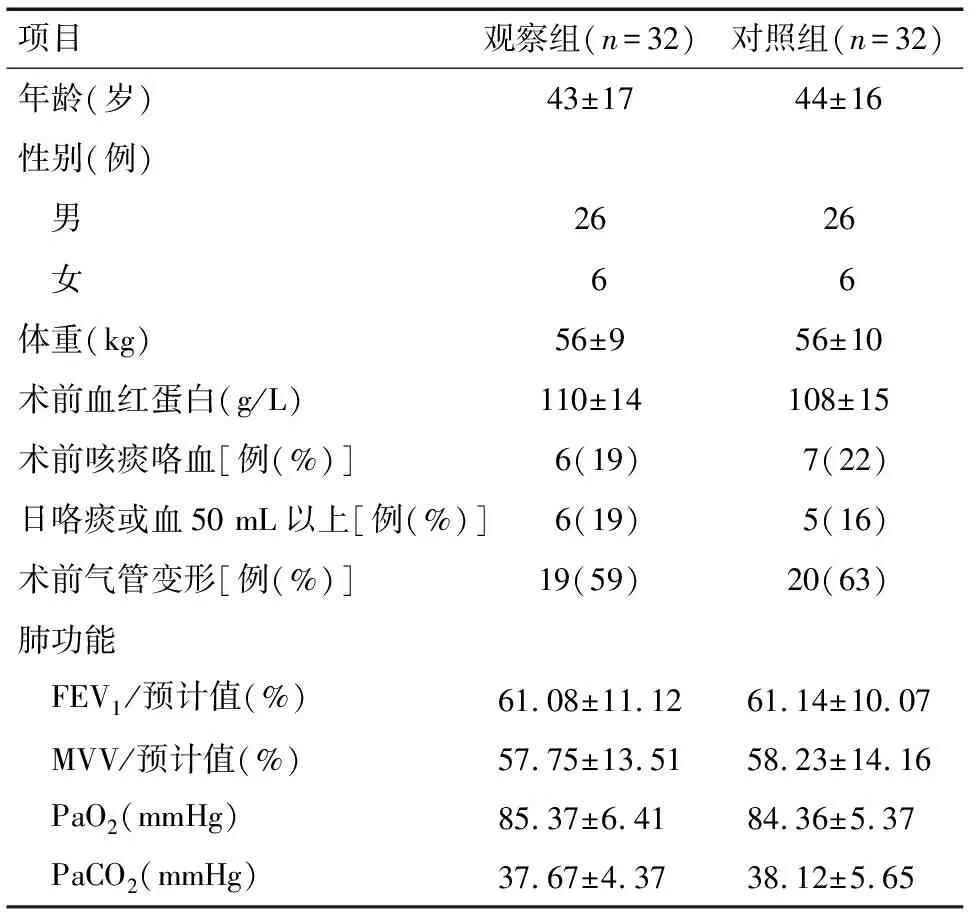
项目观察组(n=32)对照组(n=32)年龄(岁)43±1744±16性别(例) 男2626 女66体重(kg)56±956±10术前血红蛋白(g/L)110±14108±15术前咳痰咯血[例(%)]6(19)7(22)日咯痰或血50 mL以上[例(%)]6(19)5(16)术前气管变形[例(%)]19(59)20(63)肺功能 FEV1/预计值(%)61.08±11.1261.14±10.07 MVV/预计值(%)57.75±13.5158.23±14.16 PaO2(mmHg)85.37±6.4184.36±5.37 PaCO2(mmHg)37.67±4.3738.12±5.65
1.2 术前可视化深呼吸训练 采用可视化血氧饱和度仪监测方法指导深呼吸动作。患者安静状态下,血氧饱和度(SpO2)处于95%以下的患者,在1 min内吸空气,SpO2上升2%以上为深呼吸动作正确[8]。SpO2正常者,则进行6 min步行试验,根据便携屏幕显示的心率、SpO2控制体能训练时的步行速度。
1.3 术中监测 患者入室后监测心电图、血压、心率、SpO2;有创动脉压、中心静脉压、监测鼻温、尿量、呼气末二氧化碳浓度(PETCO2)、脑电双频指数(bispectral index,BIS),术中控制血糖在140 mg/dL(7.8 mmol/L)~180 mg/dL(10.0 mmol/L)[9]。术中容量管理,按需输血。
1.4 麻醉诱导及维持 麻醉诱导前15 min,静脉泵注右美托咪定0.5~1.0 μg/kg(10~15 min)、丙泊酚1.5~2.0 mg/kg、舒芬太尼0.25~0.3 μg/kg、罗库溴铵0.6~1.0 mg/kg。麻醉维持,持续泵注异丙酚2~5 mg/(kg·h)、右美托咪定0.2~0.5 μg/(kg·h)和舒芬太尼0.08~0.2 μg/(kg·h)、吸入七氟醚1%~2%,根据患者具体情况调整用药,BIS维持在40~60之间。术中仅在分离血管、处理肺门等重要部位时,间断给以短效的罗库溴铵10~15 mg。手术结束前30 min,舒芬太尼改用瑞芬太尼0.04~0.06 μg/(kg·min)。
1.5 麻醉机参数 麻醉机APL阀调节到约40 cmH2O、潮气量(VT)6~8 mL/kg、频率12~16次/min、 I∶E为1∶1.5~2、FiO2=1.0、氧流量1~2 L/min、维持SpO2>95%以上、PETCO235~45 mmHg(1 mmHg=0.133 kPa)、单肺通气(OLV)气道峰压(Peak)<30 cmH2O、间中呼气末正压(PEEP)通气。
1.6 麻醉通气道管理方法
1.6.1 插管时间 从双腔管进入口腔至完全分隔双肺通气所用的时间。两组均由高年资住院医师以上插管,均采用可视喉镜暴露声门插管。观察组采用VDLT插入左侧支气管。对照组采用DLT,必要时用电子软镜引导下分隔双肺。
1.6.2 术中双肺隔离管理 当Peak升高、SpO2、PETCO2波形变化时,观察组可在视频上全程观察导管分隔状况。对照组首先采用简单的吸痰管探查法可以初步判断是分泌物堵塞还是DLT移位。方法是边负压吸引边向前推进吸痰管,如果是分泌物堵塞则被吸出,导管移位则推进受阻,因为导管开口与支气管开口错位,吸痰管无法深入支气管内的深度,必要时用电子软镜检查。经过排除上述情况之后,情况无改善,则调整呼吸参数或改OLV为双肺通气(TLV)。
1.6.3 气道分泌物管理 观察组根据气道分泌物情况及时吸除。对照组术中根据气道分泌物量,定时15~30 min负压吸引,分泌物量多时则保持持续负压吸引。
1.7 观察指标 (1)插管时间及首次完全分隔双肺成功率;(2)并发症发生率:术中双肺分隔不良、SpO2、PETCO2指标变化发生率;术后3 d内肺感染、肺不张发生率;(3)围术期治疗情况:术中导管分泌物量、手术麻醉时间、以及体内液体进出量、术后平均住院时间;(4)其他并发症。
2 结果
2.1 插管时间及首次完全分隔双肺成功率 观察组插管时间短,首次插管100%分隔双肺,对照组部分插管需要电子软镜辅助调整位置。两组比较差异有统计学意义(P<0.01),见表2。

表2 两组插管时间及首次完全分隔双肺成功率
注:*与对照组比较P<0.01
2.2 并发症比较 术中双肺隔离不良情况、SpO2、PETCO2指标变化,以及术后3 d内肺部感染肺不张发生率,观察组发生率低于对照组,两组比较均差异有统计学意义(P<0.01),见表3。对照组非手术侧有3例发生肺不张,支气管镜检查取出凝血块,行冲洗消炎等治疗后复张。

表3 两组插管、肺分隔通气不良及术后并发症发生率情况 例(%)
注:*与对照组比较P<0.01
2.3 围术期治疗情况 手术麻醉时间、导管内分泌物、体内液体进出量及术后住院时间,两组比较差异无统计学意义(P>0.05),见表4。
2.4 其他并发症 观察组发生1例轻度复张性肺水肿;对照组插管后发生1例支气管痉挛;2例对症治疗恢复正常,两组均无明显的咽痛声音嘶哑等呼吸道损伤。术毕全部镇痛治疗,拔除双腔管,送回外科术后观察室。
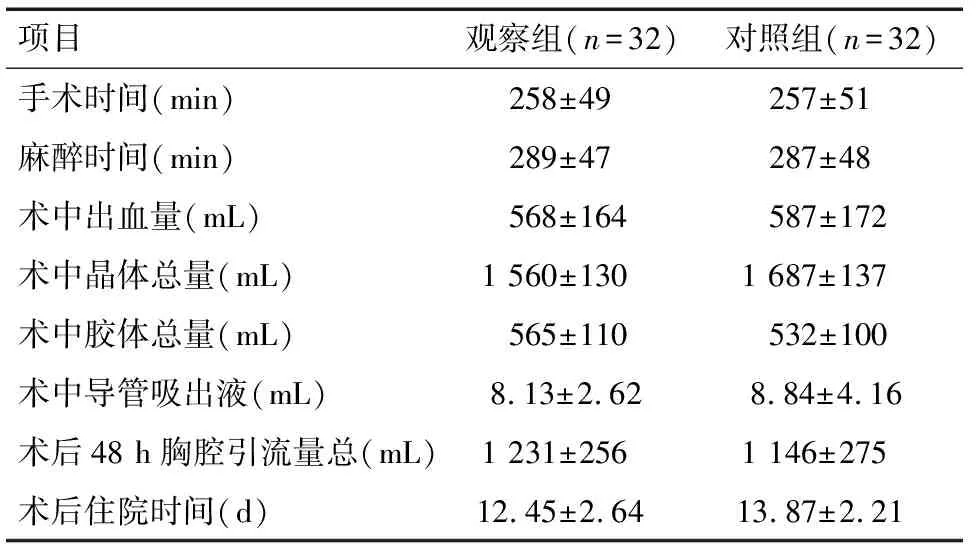
项目观察组(n=32)对照组(n=32)手术时间(min) 258±49 257±51麻醉时间(min) 289±47 287±48术中出血量(mL) 568±164 587±172术中晶体总量(mL)1 560±1301 687±137术中胶体总量(mL) 565±110 532±100术中导管吸出液(mL)8.13±2.628.84±4.16术后48 h胸腔引流量总(mL)1 231±2561 146±275术后住院时间(d)12.45±2.6413.87±2.21
3 讨论
本组属于下气道管理困难的毁损肺患者,这类患者术前肺功能受损,手术治疗消除了浓痰、出血和肺大疱,从而改善肺功能[10]。文献报道提示肺功能受损是引起并发症的重要因素,因此术中保障双肺完全隔离,避免感染性分泌物流向健侧(非手术侧)肺,保护好肺功能[3-5],术前深呼吸训练[8]。本观察用VDLT插管,与对照组用DLT进行比较,对气道管理和肺功能保护效果分析如下。
插管双肺分隔所需时间,结果提示VDLT能够快速建立双肺分隔,首次成功率达到100%。插DLT双肺分隔难度大,因为患者的气管移位变形,按照标准的经典插管方法[11]旋转90°后,难以将导管推送到理论上的深度,部分需要旋转2~3圈才能到达,原因是导管插入时受阻,从VDLT可见到受阻原因是导管前端被变形的气管侧壁阻挡,需要继续旋转导管才能缓慢插入。插管到达相应身高的理论上的深度时,导管开口与支气管开口并不一定能完全吻合。原因是部分患者支气管开口解剖位置已经改变了,因此,只有21.8%可以一次完成分隔双肺;其余的需用电子软镜协助调整导管位置,结果所需时间长,与国外研究相似[12]。而插VDLT时能随时调整导管前进方向,准确进入左侧主支气管,并一次完成分隔双肺。
术中双肺发生分隔不全导致通气异常,VDLT能及时发现情况,没有出现分隔不全。而DLT分隔不全率有31.2%,因为手术过程中客观存在导管移位因素,而又难以及时发现,其一,导管的固定方法是在仰卧位时只固定导管尾端在口周,前端是无法固定的,患者由仰卧位转为侧卧时,难保头颈与体表夹角不变,后仰时,气管被拉长少许导管同时被拉出,导管前端开口与支气管开口发生错位。同理,头颈前倾时,导管被推入少许。其二,手术松解粘连的肺组织,或者术中牵拉肺组织,原本移位或变形的气管支气管再次改变位置。观察组可以马上纠正,而对照组在发生通气不良时,发现指标异常才会得到处理,因此,术中出现SpO2、PETCO2指标异常率高。
关于并发症,笔者认为感染性分泌物倒流到非手术侧肺是引起本组患者术后肺不张和感染的主要因素,观察组对术中管内分泌物可做到及时准确负压吸引清除,没有出现肺不张。而对照组是采用定时吸引,分泌物多时,吸引不足则会出现分泌物流出导管外口才被发现,如果恰好肺分隔不良,感染性的脓血已经流到非术侧肺内,3例肺不张吸出凝血块证实了这点。如果持续负压吸引则会损伤气道黏膜,有研究报道[13]认为气管隆凸区黏膜的损伤导致局部黏膜纤毛运动丧失和咳嗽反射减弱,是造成支气管腔分泌物潴留,是引起术后肺不张的主要原因。我们认为这个因素也是引起并发症原因之一。另有文献[14]证实VDLT能显著减少气管隆凸处黏膜损伤。
综上所述,对于困难下气道或者湿肺手术患者,采用VDLT插管优于普通DLT插管,能显著减少术后并发症。
