腹腔镜胆囊切除术对老年急性胆囊炎患者炎症介质及胃肠功能恢复的影响
2020-05-28张晓勇樊广业
张晓勇,樊广业
青海省互助土族自治县人民医院 (青海海东 810599)
急性胆囊炎是常见的急性腹部疾病,临床以外科手术治疗为主。传统开腹胆囊切除术(open cholecystectomy,OC)是治疗老年急性胆囊炎患者的常用术式,治疗效果确切,但手术损伤大、并发症多,炎症反应及应激反应严重,术后胃肠功能恢复效果差[1]。近年来,腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)已经用于老年急性胆囊炎患者的治疗中,凭借损伤小、并发症少及术后恢复快速等优势逐渐取代传统OC[2]。本研究探讨LC对老年急性胆囊炎患者炎症介质及胃肠功能恢复的影响,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年11月至2019年10月于我院治疗的83例老年急性胆囊炎患者的临床资料,将接受OC治疗的40例患者作为对照组,将接受LC治疗的43例患者作为试验组。对照组男24例,女16例;年龄60~83岁,平均(71.34±2.30)岁;发病至入院时间4~47 h,平均(23.81±5.09)h。试验组男26例,女17例;年龄60~82岁,平均(71.39±2.28)岁;发病至入院时间4~48 h,平均(23.84±5.12)h。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准,所有患者均对本研究知情并自愿签署知情同意书。
纳入标准:(1)临床资料较为完善;(2)经CT、超声检查确诊为急性胆囊炎;(3)可耐受OC及LC治疗。排除标准:(1)年龄<60岁的患者;(2)肝、肾功能不全的患者;(3)有凝血功能障碍的患者;(4)患有精神疾病,不具备正常的理解及交流能力的患者。
1.2 方法
对照组接受OC治疗:患者取仰卧位,给予全身麻醉,于右上腹经腹直肌处做一10 mm的切口,整体剥离胆囊并切除,间断缝合后放置引流管。
试验组接受LC治疗:患者取头高脚低仰卧位,右侧略高于左侧,给予全身麻醉,于脐孔下做一10 mm的切口,建立CO2气腹,气腹压保持在8~12 mmHg(1 mmHg=0.133 kPa);置入腹腔镜(STORZ)探查,于右腋前线肋下、右锁骨中线肋下及剑突下30 mm处分别做5、5、10 mm的切口;置入套管、操作器械,暴露胆囊三角,分离处理胆囊及附近组织,重点处理组织粘连情况;夹闭切断胆囊管及胆囊动脉,顺逆行结合将胆囊切除,电凝止血,采用0.9%氯化钠注射液处理切口,放置引流管。
1.3 临床评价
(1)比较两组炎症介质水平:于术前、术后72 h,采集患者空腹外周静脉血,采用酶联免疫吸附法测定肿瘤坏死因子-α(TNF-α)、白细胞介素-8(IL-8)水平,检测试剂盒由武汉默沙克生物科技有限公司提供。(2)比较两组胃肠功能恢复时间:统计患者术后肠鸣音恢复时间、排便时间及排气时间。
1.4 统计学处理
采用SPSS 22.0统计软件分析数据,计量资料以±s表示,采用t检验,计数资料以率表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组炎症介质水平比较
术前,两组炎症介质水平比较,差异无统计学意义(P>0.05);术后,两组TNF-α水平及IL-8水平均高于术前,试验组TNF-α水平及IL-8水平均低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组炎症介质水平比较(mmol/L,±s)

表1 两组炎症介质水平比较(mmol/L,±s)
注:与同组术前比较,aP<0.05;与对照组术后比较,bP<0.05
组别 例数 TNF-α IL-8对照组 40术前 5.12±1.26 10.61±2.47术后 14.38±3.40a 32.52±6.91a试验组 43术前 5.07±1.30 10.57±2.53术后 7.59±2.51ab 17.84±3.46ab
2.2 两组胃肠功能恢复时间比较
试验组肠鸣音恢复时间、排便时间、排气时间均短于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组胃肠功能恢复时间比较(h, ±s)
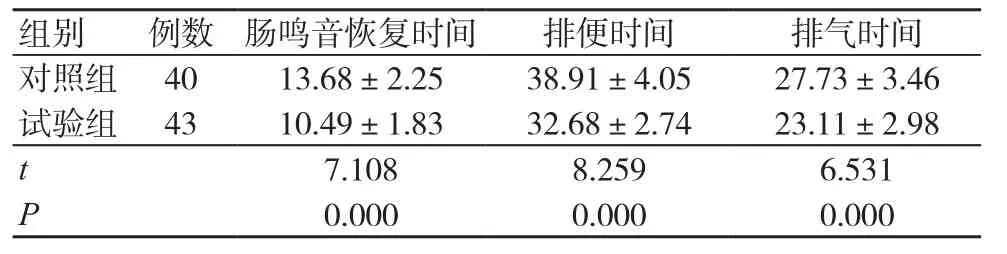
表2 两组胃肠功能恢复时间比较(h, ±s)
组别 例数 肠鸣音恢复时间 排便时间 排气时间对照组 40 13.68±2.25 38.91±4.05 27.73±3.46试验组 43 10.49±1.83 32.68±2.74 23.11±2.98 t 7.108 8.259 6.531 P 0.000 0.000 0.000
3 讨论
急性胆囊炎发病急且病情进展快,同时老年患者合并多种慢性疾病,机体免疫力低下,重要器官功能退化,因此一旦发病,对应激反应迟钝、炎症反应差,易诱发胆囊穿孔、坏疽及中毒性休克,危及患者生命安全[3]。目前,急性胆囊炎仍以胆囊切除术治疗为主,而随着微创手术的日益发展与成熟,LC已成为治疗该病患者的金标准,但有研究指出,无论采取LC或OC何种术式治疗,均将对机体造成一定程度的损伤[4]。
有研究发现,手术创伤可促使机体大量分泌炎症介质,刺激自然杀伤细胞、淋巴细胞及中性粒细胞,从而导致TNF-α、IL-8等炎症介质大量释放,并可通过级联反应促使炎症介质释放[5]。TNF-α能够介导炎症反应,激活并聚集黏附血液细胞,手术刺激时机体内TNF-α水平上升;IL-8由单核细胞分泌,IL-8水平异常升高,导致中性粒细胞被激活,并改变其形态,释放超氧化物歧化酶,从而诱发一系列并发症[6]。本研究结果显示,术后,试验组TNF-α水平及IL-8水平均低于对照组,差异有统计学意义(P<0.05);试验组肠鸣音恢复时间、排便时间、排气时间均短于对照组,差异有统计学意义(P<0.05),表明OC和LC治疗急性胆囊炎患者均会对其造成不同程度的损伤,但与OC比较,LC手术创伤更小,可减轻炎症反应,加快术后胃肠功能恢复,促进患者术后康复。分析其原因为LC于腹腔镜下完成手术,可减轻对机体局部及全身的损伤,利于稳定机体内环境,减轻对胃肠道的干扰;同时LC手术切口小,能够缩短瘢痕愈合时间,加快术后康复进程。
综上所述, LC治疗老年急性胆囊炎患者损伤小,能够减轻炎症反应,促进胃肠功能恢复。
