糖尿病患者臂丛神经阻滞起效时间和恢复时间与非糖尿病患者的差异性分析
2020-05-21苏春玉栾国会曹澍李丹李欣
苏春玉 栾国会 曹澍 李丹 李欣

[摘要] 目的 对糖尿病患者与非糖尿病患者予以臂丛神经麻醉,通过观察两组阻滞起效时间和恢复时间的差异性,探索有效麻醉措施。方法 选择该科2018年3月—2019年3月收治的30例需行臂丛神经阻滞麻醉的糖尿病患者,作为观察组,另选取同时间段的30例需行臂丛神经阻滞麻醉的非糖尿病患者作为对照组,均予以B超引导下臂丛神经麻醉,观察两者患者感觉与运动神经阻滞起效与恢复时间。结果 观察组患者的感觉阻滞起效时间和阻滞恢复时间,包括正中神经、桡神经、尺神经,以及运动神经阻滞起效时间和恢复时间,与对照组比较均变化明显,差异有统计学意义(P<0.05)。结论 糖尿病患者的臂丛神经阻滞比非糖尿病患者,具有起效时间较快,而恢复时间延长的特点,建议临床对于糖尿病患者可适当降低药量。
[关键词] 糖尿病;臂丛神经;起效时间;恢复时间
[中图分类号] R587.1 [文獻标识码] A [文章编号] 1672-4062(2020)02(a)-0026-02
臂丛神经阻滞可通过将局麻药物注入臂丛神经干周围而发挥作用,但是麻醉过程中需要进行体表定位,且大多采用盲探穿刺方法进行麻醉[1],该方法多依靠麻醉师经验进行,由于患者解剖异常或者肥胖等原因导致定位失准而失败,随着科学技术的不断进步,通过刺激外周神经以对肌肉-神经功能进行检测的超声神经刺激仪引导下的臂丛神经阻滞,以其定位精准、操作简单、可重复性强等优点而渐趋应用于临床,且该种方法对于患者的损害较小,便于术后恢复,故而已成为局部神经阻滞的“金标准”[2]。糖尿病患者与非糖尿病患者有所不同[3],主要是由于血管、神经功能异常,故而在神经阻滞起效、维持以及恢复有所差异,但差异程度,尚需深入研究。该研究将该院于2018年3月—2019年3月收治的30例糖尿病患者与非糖尿病患者进行比较,观察两者在超声神经刺激仪引导下行臂丛神经阻滞的麻醉效果,以期裨益临床。报道如下。
1 对象与方法
1.1 研究对象
选择该院30例需行臂丛神经阻滞麻醉的糖尿病患者,作为观察组,纳入该项目之中,所有研究对象年龄:18~75岁;糖尿病病史>1年,入院时空腹血糖>10 mmol/L,且进行降糖药口服或胰岛素治疗者;美国麻醉医师协会(ASA)分级:Ⅰ~Ⅱ级者。排除其术前感觉阈值高于10 g、有急性感染性疾病、过敏史者,认知功能异常或意识障碍者。
同时,为了研究的科学性,另选取同时间段的30例需行臂丛神经阻滞麻醉的非糖尿病患者作为对照组纳入研究,进行对比分析。
1.2 一般资料
观察组患者中年龄38~67岁,平均(50.5±8.3)岁;性别:男18例,女12例;体重:平均(62.6±5.7)kg;手术位置:前臂桡侧11例、上臂9例、肘部6例、手部4例。对照组患者中观察组患者中年龄41~67岁,平均(50.9±8.7)岁;性别:男17例,女13例;体重:平均(62.9±5.9)kg;手术位置:前臂桡侧10例、上臂9例、肘部7例、手部4例。两组患者一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.3 麻醉措施
评估患者,进行降糖治疗,确保达标后进行手术,麻醉前半小时常规肌注苯巴比妥钠100 mg+阿托品0.5 mg。
麻醉方法:进入手术室后进行生命体征监测,常规建立静脉通道,仰卧位,头偏向健侧,将超声仪(Sonnosite S-Nerve型)探头频率设置为5~10 MHz,垂直置于患侧颈部,以便于进行锁骨扫描,对于目标神经进行精准定位。在超声引导下进行穿刺,对于穿刺点先使用神经刺激仪(德国宝雅公司)进行局部浸润麻醉,调整参数后确定穿刺深度及部位。根据患者的体重计算注射量,同时予以舒芬太尼。
1.4 观察指标与方法
感觉神经阻滞起效与恢复时间:阻滞后2 d内用单丝检测阻滞区域检测2 h/次,确定患者阀值,记录起效时间为神经阻滞药物注射完成至患者痛觉完全消失的时间;麻醉起效后至术后患者有针刺感觉为止为恢复时间。
运动神经阻滞起效与恢复时间:从注射神经阻滞药物至患者不能抬起上肢界定为起效时间[4],从注药结束到肩关节能自主抬起、外展的时间为恢复时间。
1.5 统计方法
使用SPSS 21.0统计学软件进行数据分析,其中计数资料以[n(%)]表示,采用χ2检验,计量资料采用t检验,以(x±s)表示;P<0.05为差异有统计学意义。
2 结果
2.1 感觉神经阻滞起效时间和恢复时间
观察组患者的感觉阻滞起效时间和阻滞恢复时间,包括正中神经、桡神经、尺神经,与对照组比较均变化明显,差异有统计学意义(P<0.05),见表1。
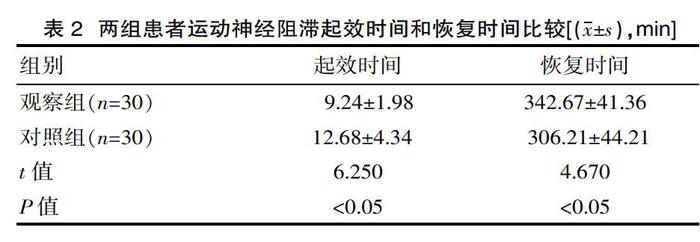
2.2 运动神经阻滞起效时间和恢复时间
观察组患者的运动神经阻滞起效时间和恢复时间,与对照组比较均变化明显,差异有统计学意义(P<0.05),见表2。
3 讨论
随着现今生活方式及饮食结构的不断变化,以致于糖尿病的发病率渐趋增加,长期高血糖状态极易导致患者出现血管与神经并发症,继而对于麻醉产生一定影响[5],故而,有必要对术前麻醉的糖尿病患者的血糖及麻醉效果之间的相关性进行探讨。糖尿病与非糖尿病患者区别迄今仍需更多研究。
既往研究提出,于非糖尿病患者而言,糖尿病患者行坐骨神经阻滞中,具有起效时间更快,且麻醉维持时间更久的特点[6],另外研究亦证实,糖化血红蛋白控制在5%~6%的糖尿病患者神经阻滞时间则明显7%~8%的患者[7],亦证实了与术前的血糖水平关系不大[8],由此提出,神经阻滞起效时间和恢复时间与糖尿病患者日常的神经损伤程度有关,亦可能与患者年龄、术中麻醉操作者的阻滞熟练程度、局麻药扩散范围有关[9]。该研究中的患者年龄不具差异性,可排除年龄的影响因素,用药及操作均为同一医师,研究结果可见,糖尿病患者的臂丛神经阻滞比非糖尿病患者,具有起效时间较快,而恢复时间延长的特点,建议临床对于糖尿病患者可适当降低药量。
[参考文献]
[1] Kurowski JR,Nedkoff L,Schoen DE,et al.Temporal trends in initial and recurrent lower extremity amputations in people with and without diabetes in Western Australia from 2000 to 2010[J].Diabetes Res Clin Pract,2015,108(2):280-287.
[2] Fonseca C,Server A,Esteves M,et al.An ultrasound-guided technique for axillary brachial plexus nerve block in rabbits[J].Lab Anim (NY),2015,44(5):179-184.
[3] 许天华,艾菊.超声引导下锁骨上臂丛神经阻滞在重症老年患者上肢骨折手术麻醉中的应用体会[J].临床超声医学杂志,2016,18(12):835-838.
[4] 謝林碧,王敏,农兰依,等.超声联合神经刺激仪引导下臂丛神经阻滞在2型糖尿病患者中的应用[J].海南医学,2018, 29(14):1972-1974.
[5] Othman A,Benghozi R,Alecu I,et al.Fenofibrate lowers atypical sphingolipids in plasma of dyslipidemic patients:a novel approach for treating diabetic neuropathy[J].J Clin Lipidol,2015,9(4):568-575.
[6] 陆云梅.超声联合神经刺激仪引导臂丛神经阻滞的效果[J].江苏医药,2016,42(17):1941-1942.
[7] 黄标新,丁晓光,叶月华,等.糖尿病与非糖尿病患者臂丛神经阻滞起效时间和恢复时间的差异[J].海南医学,2019, 30(9):1137-1139
[8] 惠尚懿,许力,李旭,等.糖尿病神经病理性疼痛大鼠坐骨神经阻滞时效改变及相关机制[J].基础医学与临床,2015,35(6):807-811.
[9] 周日永,徐旭仲.超声引导腘窝处坐骨神经联合隐神经阻滞用于糖尿病足手术麻醉的效果[J].温州医学院学报,2014, 44(11):825-828.
(收稿日期:2019-11-12)[作者简介] 苏春玉(1981-),男,黑龙江齐齐哈尔人,硕士,副主任医师,研究方向:麻醉学。
