炔雌醇环丙孕酮对原发免疫性血小板减少症致异常子宫出血患者的临床疗效
2020-05-21董丽丽李银凤刘改文陈玉莹
董丽丽,李银凤,刘改文,陈玉莹,白 月
0 引 言
异常子宫出血(abnormal uterine bleeding, AUB)属于妇科常见疾病,目前在妇科门诊中占据较高,其中高发于36~40岁育龄女性[1]。正常月经,是在下丘脑与垂体、卵巢轴的调节与凝血纤溶系统下,使得子宫内膜周期性及自限性出血,但异常子宫出血与正常月经之间存在不同,主要是患者出血量与周期不同,且出血时间也存在一定不同[2]。但患者由于长时间出血,易出现贫血与感染的情况,对患者正常生活造成一定阻碍,需要及时采取有效的治疗措施[3]。在异常出血中,凝血相关疾病所致异常子宫出血(abnormal uterine bleeding caused by coagulation-related diseases, AUB-C)病因较为复杂,主要是由于患者有效凝血成分较低,造成患者凝血功能发生异常,使得患者止血功能出现问题,机体多个或某个部位出血[4]。而原发免疫性血小板减少症(immune thrombocytopenia,ITP)导致的异常子宫出血,是由于血小板异常诱发出血,在治疗上较为困难;费梦等[5]学者在研究中,异常子宫出血患者实施米非司酮与醋酸甲羟孕酮片治疗,结果对异常子宫出血患者具有较好的临床疗效,可明显抑制子宫内膜增厚及生殖激素的释放。为了更好地研究ITP所致的子宫出血,笔者通过将炔雌醇环丙孕酮纳入研究并观察疗效,现报道如下。
1 资料与方法
1.1 一般资料选择2017年1月至2018年5月在我院治疗的ITP致异常子宫出血患者70例,按照随机数字表法分为2组,每组均35例。纳入标准:①均为育龄期非妊娠患者;②患者均出现异常子宫出血,血小板值减少,血细胞形态无异常;③研究前未进行系统治疗;④知晓本研究且愿意参加。排除标准:①近期有生育要求;②存在用药禁忌证者;③合并感染者;④临床资料不完善者。其中对照组:年龄为20~37岁,平均年龄为(28.54±4.05)岁;孕次0~4次,平均孕次为(2.05±0.54)次;已婚20例,未婚15例。孕酮组:年龄为20~38岁,平均年龄为(28.23±4.01)岁;孕次0~4次,平均孕次为(2.02±0.53)次;已婚21例,未婚14例。2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究通过医院伦理委员会审核(批准号:2016LCLS0031),所有患者均签署知情同意书。
1.2 方法70例患者在治疗前均抽取静脉血,检查患者血常规、凝血功能、肝肾功能,并完善患者阴道彩超和腹部B超检查,实施骨髓穿刺确诊。对照组实施基础治疗,口服地塞米松(上海信谊药厂有限公司生产,国药准字H31020793),每日40 mg,坚持服用4 d,无效者需要在第10天再次重复同样的剂量。同时给予缩宫素、止血敏等静脉止血治疗,输注血小板及悬浮红细胞的标准为红细胞含量低于70 g/L,血小板含量低于30×109/L,治疗3个月经周期。孕酮组在对照组的基础上加用炔雌醇环丙孕酮(浙江仙琚制药股份有限公司,国药准字H20065479)治疗,每间隔8小时服用1次,每次1粒,止血后3 d减量为每12小时1次,每次1粒,3 d后减量为每日1次,每次1粒,停药3~5 d,在出血的第5天继续服用下一周期药物。止血后维持致血红蛋白大于90 g/L,停药后坚持每日服用炔雌醇环丙孕酮2 mg/次,治疗周期同对照组。在治疗周期结束后,于再3个月经周期后进行随访。
1.3 观察指标观察2组患者治疗前、治疗1个月、3个月和6个月后的血小板、血红蛋白含量变化,凝血四项指标[包括凝血酶原时问(PT)、活化部分凝血酶时间(APTT)、凝血酶时间(TT)、纤维蛋白原(FIB)]的变化,以及平均输血小板量、止血时间和子宫内膜厚度等。
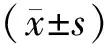
2 结 果
2.1 治疗前后血小板和血红蛋白含量比较治疗前孕酮组血小板、血红蛋白的含量与对照组比较差异无统计学意义(P>0.05);孕酮组在治疗1个月、3个月和6个月后的血小板、血红蛋白含量均高于对照组,差异有统计学意义(P<0.05)。见表1。
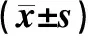
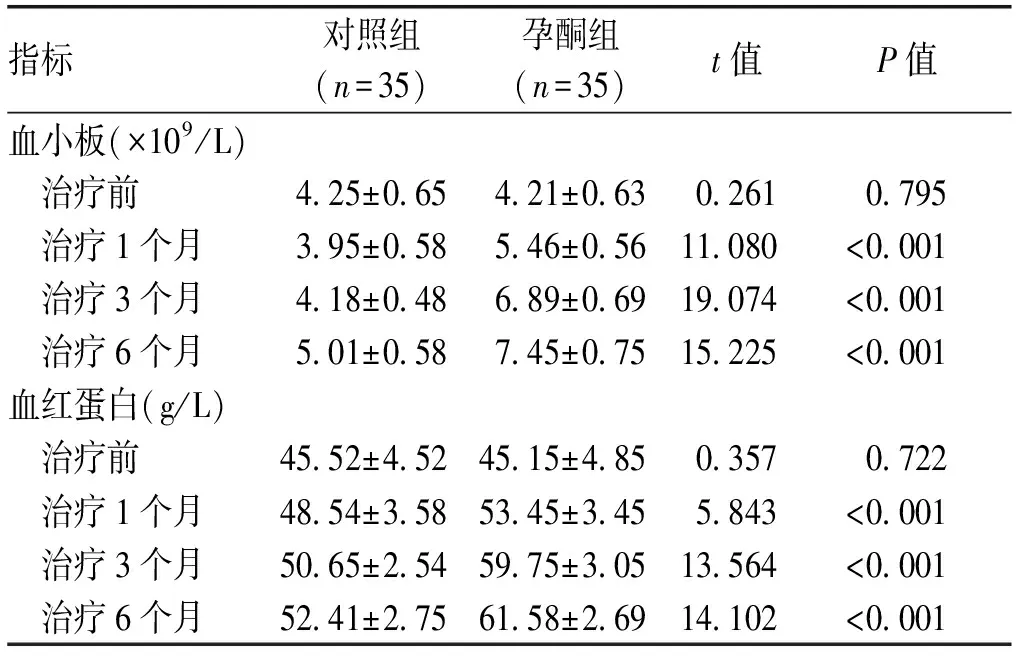
指标对照组(n=35)孕酮组(n=35)t值P值血小板(×109/L) 治疗前4.25±0.654.21±0.630.2610.795 治疗1个月3.95±0.585.46±0.5611.080<0.001 治疗3个月4.18±0.486.89±0.6919.074<0.001 治疗6个月5.01±0.587.45±0.7515.225<0.001血红蛋白(g/L) 治疗前45.52±4.5245.15±4.850.3570.722 治疗1个月48.54±3.5853.45±3.455.843<0.001 治疗3个月50.65±2.5459.75±3.0513.564<0.001 治疗6个月52.41±2.7561.58±2.6914.102<0.001
2.2 治疗前后凝血四项指标比较2组患者治疗前、治疗后1个月、3个月和6个月凝血四项指标比较差异无统计学意义(P>0.05),见表2。
2.3 治疗后平均输血小板量比较孕酮组在治疗1个月、3个月、6个月后的平均输血小板量均低于对照组,差异有统计学意义(P<0.01),见表3。
2.4 治疗后止血时间和子宫内膜厚度比较治疗后孕酮组出血控制时间和完全止血时间短于对照组,差异有统计学意义(P<0.05)。治疗前2组子宫内膜厚度比较差异无统计学意义(P>0.05),治疗后2组患者子宫内膜厚度均下降,治疗前后的组内比较差异具有统计学意义(P<0.05),孕酮组子宫内膜厚度低于对照组,差异具有统计学意义(P<0.01),见表4。
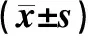
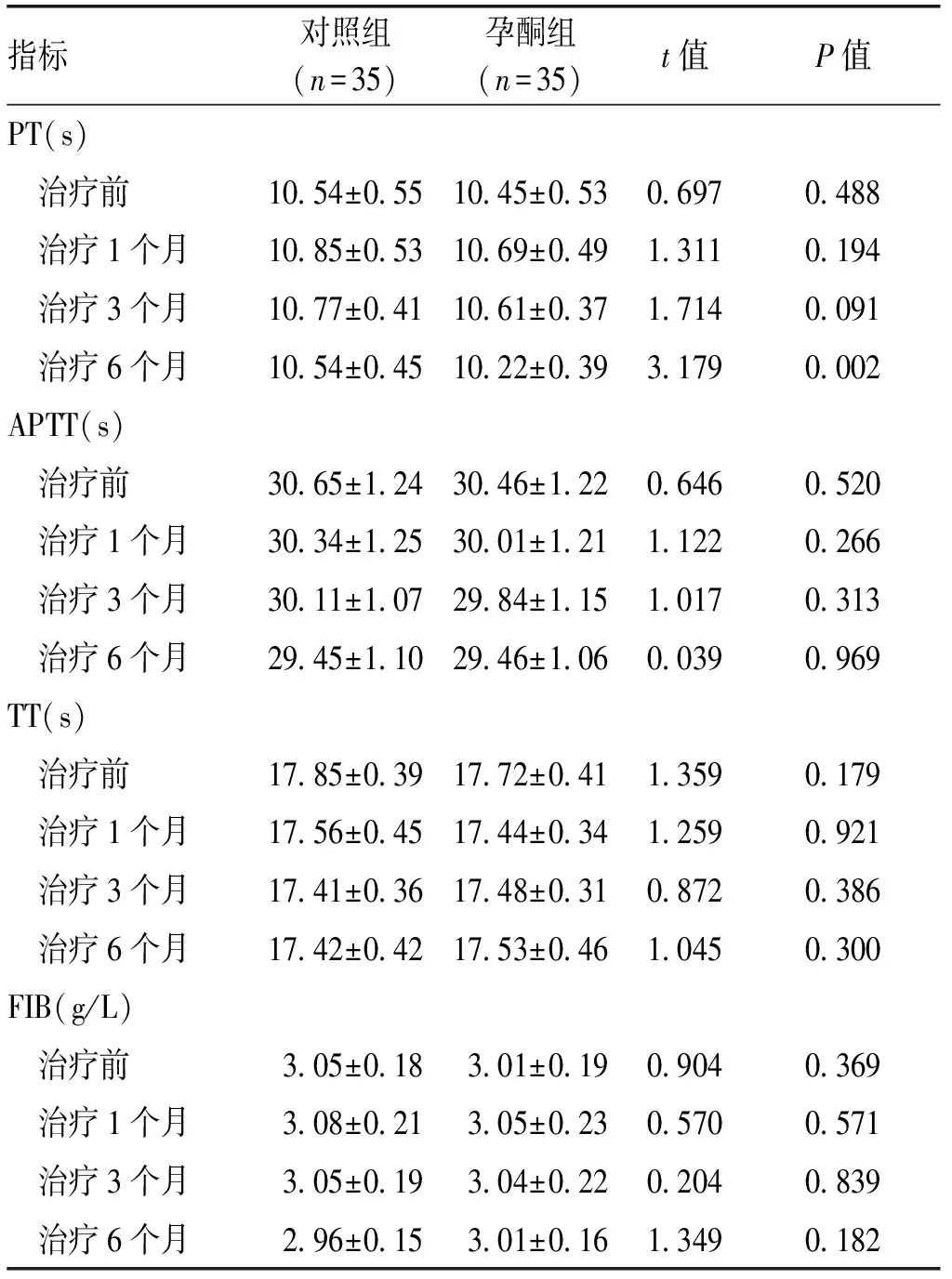
指标对照组(n=35)孕酮组(n=35)t值P值PT(s) 治疗前10.54±0.5510.45±0.530.6970.488 治疗1个月10.85±0.5310.69±0.491.3110.194 治疗3个月10.77±0.4110.61±0.371.7140.091 治疗6个月10.54±0.4510.22±0.393.1790.002APTT(s) 治疗前30.65±1.2430.46±1.220.6460.520 治疗1个月30.34±1.2530.01±1.211.1220.266 治疗3个月30.11±1.0729.84±1.151.0170.313 治疗6个月29.45±1.1029.46±1.060.0390.969TT(s) 治疗前17.85±0.3917.72±0.411.3590.179 治疗1个月17.56±0.4517.44±0.341.2590.921 治疗3个月17.41±0.3617.48±0.310.8720.386 治疗6个月17.42±0.4217.53±0.461.0450.300FIB(g/L) 治疗前3.05±0.183.01±0.190.9040.369 治疗1个月3.08±0.213.05±0.230.5700.571 治疗3个月3.05±0.193.04±0.220.2040.839 治疗6个月2.96±0.153.01±0.161.3490.182
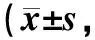
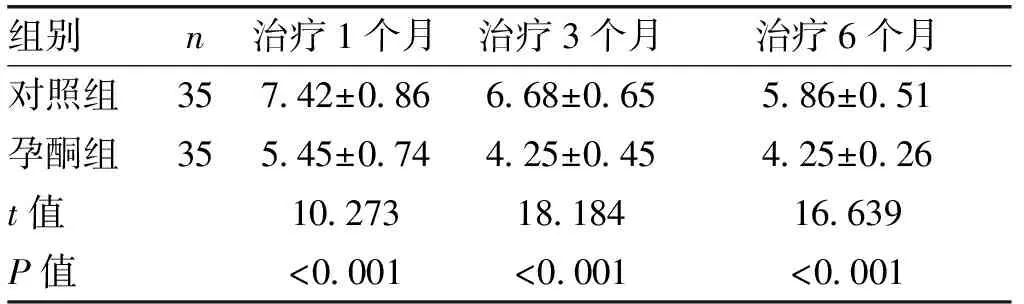
组别n治疗1个月治疗3个月治疗6个月对照组357.42±0.866.68±0.655.86±0.51孕酮组355.45±0.744.25±0.454.25±0.26t值10.27318.18416.639P值<0.001<0.001<0.001
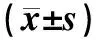
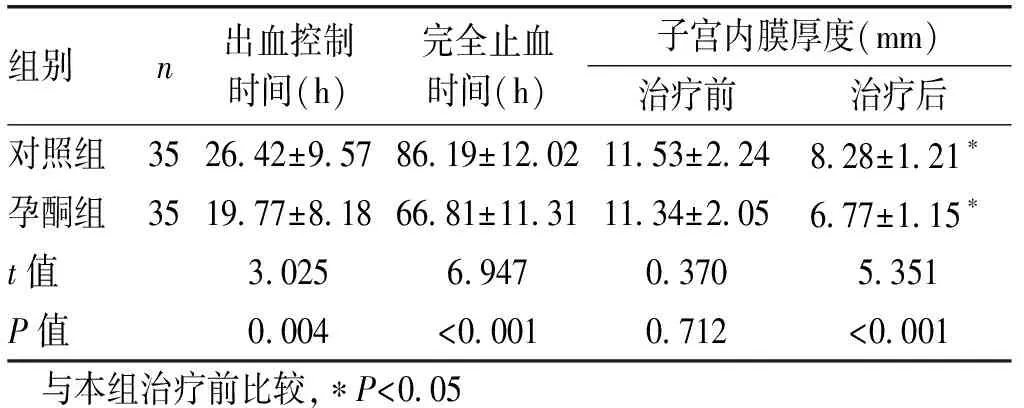
组别n出血控制时间(h)完全止血时间(h)子宫内膜厚度(mm)治疗前治疗后对照组3526.42±9.5786.19±12.0211.53±2.248.28±1.21∗孕酮组3519.77±8.1866.81±11.3111.34±2.056.77±1.15∗t值3.0256.9470.3705.351P值0.004<0.0010.712<0.001 与本组治疗前比较,∗P<0.05
2.5 不良反应2组患者中无一例失访。孕酮组有1例发生头痛,2例出现乳房胀痛,1例出现下腹胀痛,共4例患者出现不良反应(11.43%);对照组1例出现恶心,3例出现头晕,2例出现下浮胀痛,共6例患者出现不良反应(17.14%)。2组不良反应发生率比较差异无统计学意义(χ2=0.467,P=0.495)。所有不良反应经过对症治疗后均消失。
3 讨 论
异常子宫出血与正常出血相比,主要表现在异常出血时间、周期与量,长期的出血会使得患者贫血,严重影响其身心健康[6]。与凝血相关的基本种类较多,其中ITP 作为比较常见的一种,ITP 致异常子宫出血属于AUB-C,AUB-C 在下丘脑-垂体-卵巢轴的周期性调节下,由于异常凝血功能影响子宫内膜凝血过程而诱发的出血[7]。目前ITP 的发病机制尚未有明确的研究结论,但目前公认的理论将血小板自身抗体异常致凝血异常认定为首要原因[8],ITP患者多因出血症状就诊,而女性ITP 患者就诊的主要原因是子宫出血量增多及出血时间延长[9]。因此对于ITP致异常子宫出血患者主张采取止血支持治疗,目前主要使用地塞米松片治疗,仅能控制原发疾病,及时止血效果差,但使用雌孕激素药物,可改变子宫内膜状态,并达到有效止血目的。Jiang等[10]对ITP的关键基因和重要通路研究发现,雌激素信号传导途径与调节免疫功能有关,这可能是雌激素药物对ITP起作用的因素之一。其目前雌孕激素在临床主要适用于绝经期、青春期出血,止血效果较为良好。
本文通过将炔雌醇环丙孕酮进行观察研究,结果显示:孕酮组在治疗1个月、3个月、6个月后的平均输血小板量均低于对照组(P<0.05)。说明孕酮组经治疗后,能够减少输血小板量,而加服炔雌醇环丙孕酮片可减少平均输血小板量,减少血小板丢失,维持血小板量。治疗前2组患者血小板、血红蛋白、凝血四项指标比较差异无统计学意义(P>0.05)。随着治疗逐渐增加,2组患者血小板均处于增长的趋势,能够看出2组均减少了血液的丢失,但孕酮组在治疗1个月、3个月、6个月后血小板和血红蛋白含量均高于对照组(P<0.05)。说明孕酮组患者血小板、血红蛋白上升明显高于对照组,在雌激素药物下能够有效修复患者子宫内膜,使得在孕激素作用下,修复患者闭合损伤位置小血管,能够有较好的止血效果[11]。2组患者血红蛋白也出现明显升高,但孕酮组同期高于对照组,在减少血液流失的情况下,维持了血红蛋白含量,加用炔雌醇环丙孕酮片有效减少血液丢失,并维持相对增加血红蛋白含量。炔雌醇环丙孕酮片属于雌孕激素复方制剂,在孕激素作用下,使得子宫内膜萎缩,并具有良好的止血作用,达到治疗的作用,而小剂量的刺激可有效修复内膜,并在雌孕激素作用下有效止血[12]。并能够促进排卵,降低患者雌孕激素水平,减少患者复发。在使用后能够减少输血小板量,减少了患者血小板丢失,维持血小板量,该结果与学者韩金秀[13]的研究结果一致。治疗后孕酮组出血控制时间和完全止血时间短于对照组(P<0.05),治疗前2组患者子宫内膜厚度比较差异无统计学意义,治疗后2组患者子宫内膜厚度均呈现下降趋势,但孕酮组与对照组比较差异具有统计学意义(P<0.05)。该结果说明炔雌醇环丙孕酮难以改变患者自身凝血状态,不会增加血栓风险,但仅会改变子宫内膜的状态,使得患者达到有效的止血目的[14]。在雌孕激素止血作用下,凝血纤溶系统也参与了止血过程,能够有效为受损处血管的收缩止血结合形成血小板栓子,有效进行止血目的[15]。在血小板逐渐活化后,可通过血液中的纤维蛋白原逐渐转化为纤维蛋白,有效再次止血,最终局部纤维组织长入血凝块,达到凝血目的[16]。2组患者治疗期间均未出现严重的不良反应,证明炔雌醇环丙孕酮治疗ITP致异常子宫出血的安全性好。
综上所述,对于ITP致异常子宫出血患者可实施炔雌醇环丙孕酮治疗,可有效改善患者止血情况,维持且增加血小板、血红蛋白含量,值得临床推广应用。
