双重血浆吸附联合血浆置换治疗慢加急性乙型肝炎肝衰竭患者临床疗效研究*
2020-04-29李永超任红军
李永超,任红军,刘 磊,张 松
在我国,肝衰竭的主要病因为慢性乙型肝炎。肝衰竭是指肝细胞严重受损,肝脏代谢功能发生严重紊乱而造成的以黄疸、腹水、凝血功能障碍和肝性脑病为主要表现的一组临床综合征[1]。慢加急性肝衰竭则是指既往有慢性肝病病史,在短时间内发生急性或亚急性肝功能失代偿的表现,造成机体代谢紊乱、毒性物质堆积,导致肝功能损伤进一步加重,病死率较高[2,3]。该病尚无特效药物或标准的治疗方案,临床主要采用综合疗法和人工肝支持系统处理,以改善机体内环境,清除内毒素,为肝细胞再生提供条件[4,5]。血浆置换和血浆吸附灌注是临床上最常用的人工肝治疗方法。双重血浆吸附联合血浆置换治疗主要是联合离子交换树脂(BS330)和中性大孔吸附树脂(HA330-Ⅱ)两种吸附剂同时进行血浆吸附治疗,提高了吸附效率[6],且双重血浆吸附联合血浆置换治疗在吸附胆红素的同时还可彻底清除患者体内的炎性因子,减少临床因血浆缺少而带来的不足[7],但有学者认为双重血浆吸附联合血浆置换治疗的不良反应较多,不利于患者预后的改善[8]。本研究在60例慢加急性乙型肝炎肝衰竭患者,采取双重血浆吸附联合血浆置换治疗,观察了疗效情况,现将结果报道如下。
1 资料与方法
1.1 一般资料 2016年9月~2017年10月本院感染病科收治的慢加急性乙型肝炎肝衰竭患者60例,男性34例,女性26例;年龄18~61岁,平均年龄为(42.1±2.3)岁。诊断参照2012年中华医学会修订的《肝衰竭诊治指南》。排除标准:①酒精性肝病、药物性肝损伤和自身免疫性肝病;②合并其他病毒性肝炎;③伴有严重的心脑肺等疾病;④孕妇及哺乳期妇女;⑤肿瘤。随机将患者分为观察组30例和对照组30例,两组基线资料比较差异均无统计学意义(P>0.05),具有可比性。患者及其家属签署知情同意书。本研究经我院医学伦理学委员会批准。
1.2 双重血浆吸附联合血浆置换治疗方法 入院后,所有患者均严密监测生命体征,并给予护肝、去除黄疸、营养支持和维持电解质平衡等基础治疗。在对照组,给予血浆置换治疗,治疗前留置股静脉单针双腔导管。使用KM-900血液净化装置(日本川澄化学工业株式会社)和EC-4A血浆分离器。每次治疗时,置换血浆2000 ml,流速为90~120 ml/min,血浆分离速度为25~30 ml/min。治疗前,给予地塞米松5 mg和葡萄糖酸钙预防过敏,进行体外肝素化抗凝;在观察组,治疗前先进行血浆置换治疗,方法同对照组,置换结束后使用血浆分离器,再串联上阴离子胆红素吸附柱(AR-350,廊坊市爱尔血液净化器材厂)和HA树脂血液灌流器(济南联合捷然仪器设备有限公司)行血浆吸附治疗,液体治疗量为6 L,采用体外肝素化抗凝。在治疗期间均进行心电监护。

2 结果
2.1 两组肝功能指标变化的比较 治疗后,两组PTA和白蛋白上升,血清总胆红素水平下降,观察组显著好于对照组(P<0.05,表1)。

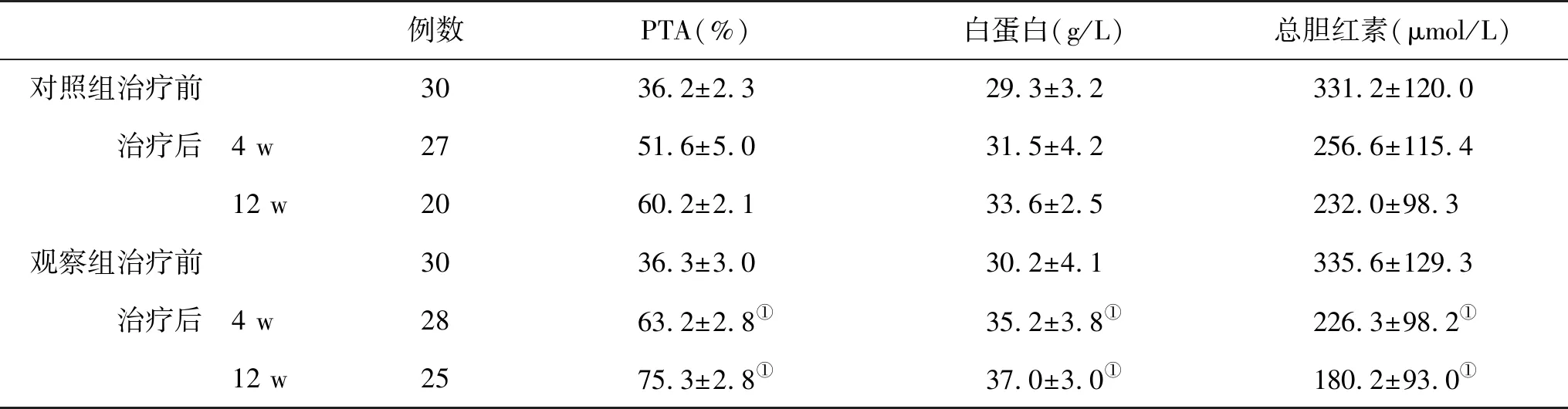
例数PTA(%)白蛋白(g/L)总胆红素(μmol/L)对照组治疗前3036.2±2.329.3±3.2331.2±120.0 治疗后 4 w2751.6±5.031.5±4.2256.6±115.4 12 w2060.2±2.133.6±2.5232.0±98.3观察组治疗前3036.3±3.030.2±4.1335.6±129.3 治疗后 4 w2863.2±2.8①35.2±3.8①226.3±98.2① 12 w2575.3±2.8①37.0±3.0①180.2±93.0①
与对照组比,①P<0.05
2.2 两组血细胞、电解质和肾功能指标变化的比较 在治疗后,血红蛋白和血小板计数均明显下降(P<0.05),而两组血钾、血钠、血氯和肌酐水平未见明显变化(P>0.05,表2)。
2.3 安全性情况 在治疗过程中,所有患者均顺利完成治疗。观察组3例和对照组2例发生过敏反应,表现为皮疹、瘙痒,给予地塞米松5 mg,好转;观察组2例和对照组1例出现口周麻木,给予葡萄糖酸钙1 g静脉推注和扩容后纠正。在治疗过程中未出现活动性出血情况。
2.4 两组疗效比较 在治疗12周末,对照组死亡10例(33.3%),其中死于肝性脑病4例、肝肾综合征3例、消化道出血2例和败血症1例;观察组死亡5例(16.7%,P<0.05),其中死于肝性脑病2例、肝肾综合征2例和消化道出血1例。

表2 两组血细胞、电解质和肌酐水平比较
与对照组比,①P<0.05
3 讨论
慢加急性肝衰竭临床表现为极度乏力、严重消化道症状,如腹胀、恶心、食欲缺乏、呕吐、皮肤黏膜黄染并进行性加深、严重凝血功能障碍为主要特点,还可有低热及各种并发症相应的表现等[11]。慢加急性肝衰竭的治疗原则是识别并去除肝衰竭的病因,最大限度地改善患者内环境和提供器官功能支持,为肝脏再生提供条件,积极防治并发症,而及时有效地清除患者体内的毒性物质是治疗的关键。
研究显示,肝衰竭病死率高达50%~70%[12]。肝移植术是治疗肝衰竭最有效的方法,但因肝源缺乏且手术难度大、费用昂贵等原因,仅有不到10%肝衰竭患者能得到及时的肝移植治疗[13]。研究发现,慢加急性肝衰竭主要的发病机制是免疫损伤及内毒素损伤[14]。人工肝辅助治疗是指取代肝脏的某些功能,清除毒素,改善患者的临床症状,为其他治疗提供有利条件的一种临床治疗手段[15]。血浆置换是目前临床使用最广泛的人工肝治疗方法,能够有效清除患者体内含有毒物质的血浆和致病因子,维持患者内环境的稳定,改善患者的预后[16],但每次治疗需2000~3000 ml 新鲜血浆[17],且在治疗过程中易导致患者血浆中某些有益物质的缺失,存在血源紧张、过敏反应、感染等问题。双重血浆吸附联合血浆置换治疗是非生物型人工肝的一种治疗方式,是一种新型血浆吸附系统,不仅能够特异性吸附胆红素和胆汁酸,还能够清除患者体内的毒素、炎症介质和细胞因子,在缺乏血浆或血浆不足的情况下,仍能够清除有害物质,防止多脏器功能衰竭,为肝脏再生及肝功能的恢复争取了时间,可用于各种原因导致的肝衰竭,是治疗肝衰竭的有效方法,且经济、实用、操作简单[18-20]。
本研究对比分析了双重血浆吸附联合血浆置换治疗与血浆置换治疗慢加急性乙型肝炎肝衰竭患者的疗效。在治疗12周末,对照组死亡10例(33.3%),其中死于肝性脑病4例、肝肾综合征3例、消化道出血2例和败血症1例,而观察组死亡5例(16.7%),其中死于肝性脑病2例、肝肾综合征2例和消化道出血1例。结果提示双重血浆吸附联合血浆置换治疗慢加急性乙型肝炎肝衰竭患者疗效较好。
血浆置换治疗因输入大量的库存血易导致患者体内枸橼酸钠盐堆积,加重患者代谢性碱中毒和脑水肿的发生,且在治疗过程中易发生过敏反应。双重血浆吸附联合血浆置换治疗不仅可以解决单纯依靠血浆置换治疗需要大量血浆的问题,还尽可能减少白蛋白、凝血因子及生长因子等有益物质的丢失,同时还避免了因治疗对红细胞、血小板的破坏,避免潜在性感染的发生[21,22]。本研究中,所有患者均顺利完成治疗。观察组3例和对照组2例患者发生过敏反应,表现为皮疹、瘙痒,或低钙血症的表现,如口唇麻木等,分别给予地塞米松和葡萄糖酸钙静脉推注和扩容治疗后,病情得到纠正。治疗中未见活动性出血。治疗前后血红蛋白和血小板计数均明显下降,而两组血钾、血钠、血氯和肌酐水平未见明显变化。结果提示,双重血浆吸附联合血浆置换治疗在提高慢加急性乙型肝炎肝衰竭患者治疗效果的同时,不会增加不良反应的发生率,为患者的原发疾病的治疗提供了帮助,有利于改善患者预后。本研究中,两组患者不良反应发生率无统计学差异。本研究随访时间较短,是本研究的局限性之一,未来研究需要对患者进行长期随访,以明确双重血浆吸附联合血浆置换治疗对慢加急性乙型肝炎肝衰竭患者预后是否有真正的影响。
综上所述,双重血浆吸附联合血浆置换治疗在提高治疗效果的同时,有效地降低了患者病死率,在治疗过程中无严重不良反应发生,对促进患者肝功能的恢复提供了帮助。人工肝治疗肝衰竭技术经过过去多年的努力已经取得了很大的进步,但距离真正能提高生存率还有很大的距离,还需要临床和基础研究不懈的努力。
