血细胞形态分析在骨髓增生异常综合征患者病情分析及预后评估中的价值
2020-04-28宗晓燕寇剑成
宗晓燕,寇剑成
1.陕西省延安市吴起县人民医院检验科,陕西延安 717600;2.陕西省宝鸡市中心血站体检采血科,陕西宝鸡 721006
骨髓增生异常综合征是一组以骨髓和外周血中血细胞减少和形态学异常为特征的异质性造血克隆性血液病[1],其在临床上主要表现为外周血细胞一系或多系减少伴形态异常、骨髓病态造血及无效造血,在预后上可高风险转化为急性白血病,具有发病急、生存期短、病死率高等特点[2-3]。骨髓增生异常综合征在临床上尚无特效治疗方法,建立简便易行的诊断方法、早期识别骨髓增生异常综合征是改善患者预后的关键[4]。目前,骨髓增生异常综合征的具体发病机制还不明确,不过其发病是一个累及多基因、多阶段的病理过程,比如DNA甲基化、RNA干扰、组蛋白修饰可影响相关转录因子、血管生长基因、抗凋亡基因、DNA修复基因及抑癌基因等的改变,导致造血细胞凋亡和增殖过程失衡,免疫应答、造血微环境、细胞周期失控,DNA修复受损等[5-6]。随着医学的发展,外周血细胞形态开始应用于临床检验,能明显提高检验效率和检验质量[7]。本研究探讨了血细胞形态分析在骨髓增生异常综合征患者病情分析及预后评估中的价值,以期为早期诊断和及时治疗提供依据,现报道如下。
1 资料与方法
1.1一般资料 选取2017年2月至2019年5月在吴起县人民医院血液科就诊的骨髓增生异常综合征患者150例作为骨髓增生异常综合征组,男80例,女70例;年龄27~83岁,平均(64.29±2.01)岁;平均体质量指数(22.84±1.22)kg/m2;临床分期:Ⅰ期62例,Ⅱ期58例,Ⅲ期30例;疾病类型:难治性贫血100例,难治性血细胞减少伴多系发育异常20例,难治性贫血伴原始细胞增多25例,难治性贫血伴环形铁粒幼红细胞增多5例。另选取同期健康献血者150例作为对照组,男78例,女72例;年龄25~82岁,平均(65.11±1.89)岁;平均体质量指数(23.88±2.09)kg/m2。两组研究对象性别、年龄、体质量指数等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究符合医学伦理学要求并已得到吴起县人民医院伦理委员会审核批准,所有患者及志愿者均已签署知情同意书。
1.2纳入和排除标准
1.2.1纳入标准 符合骨髓增生异常综合征的诊断标准[1];临床资料完整;初治患者。
1.2.2排除标准 临床检测资料缺乏者;妊娠与哺乳期妇女。
1.3检测方法 空腹抽取两组研究对象静脉血3~5 mL,充分混匀,平均分为2管。其中1管标本常规抗凝后采用五分类血常规检测仪进行血细胞形态分析,包括红细胞、白细胞、血小板计数及红细胞比容(HCT)等;另外1管标本不抗凝,分离上层血清,采用酶联免疫吸附试验检测血清白细胞介素-4(IL-4)、白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)水平。本次检测的质控品及试剂均为原厂配套产品,严格按说明书进行操作。
1.4病情分析及预后评估 根据骨髓增生异常综合征预后国际工作组提出修订的国际预后评分系统(IPSS-R)与中华医学会血液学分会的骨髓增生异常综合征中国诊断与治疗指南(2019年版)进行病情分析及预后评估,分为极低危、低危、中危、高危、极高危5个级别[2]。
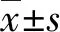
2 结 果
2.1两组研究对象血细胞形态指标比较 骨髓增生异常综合征组患者白细胞、红细胞、血小板计数及红细胞比容(HCT)水平均明显低于对照组,差异均有统计学意义(P<0.05),见表1。

表1 两组研究对象血细胞形态指标比较
2.2两组研究对象血清炎症因子水平比较 骨髓增生异常综合征组患者血清IL-4、IL-6、TNF-α水平均明显高于对照组,差异均有统计学意义(P<0.05),见表2。

表2 两组研究对象血清炎症因子水平比较
2.3病情分析及预后评估 在150例骨髓增生异常综合征组患者中,IPSS-R判定为极低危0例,低危25例,中危55例,高危43例,极高危27例。
2.4Pearson相关分析 Pearson相关分析显示,骨髓增生异常综合征患者的病情分析及预后评估与白细胞、红细胞、血小板计数及HCT均呈明显负相关(P<0.05),与IL-4、IL-6、TNF-α均呈明显正相关(P<0.05),见表3。

表3 Pearson相关分析
2.5多因素二元Logistic回归分析 见表4。将表3中有意义的因素纳入多因素二元Logistic回归分析,结果显示,血小板、HCT、IL-6、TNF-α为影响骨髓增生异常综合征患者病情分析及预后评估的主要因素(P<0.05)。

表4 多因素二元Logistic回归分析
3 讨 论
骨髓增生异常综合征是一组发生在多潜能造血干细胞阶段的克隆型、异质型疾病,该病的发病过程早期可无症状,持续数年后进入加速进展期,发生急性白血病的概率非常高[8]。骨髓增生异常综合征以造血细胞成熟异常为特点,临床主要表现为血小板计数明显降低[9]。骨髓增生异常综合征在任何年龄均可发病,男女发病率比较差异无统计学意义(P>0.05),其发病率约为5/10万。目前诊断骨髓增生异常综合征主要依赖血常规、骨髓病理学、细胞遗传学、分子生物学等检查方法,其中骨髓病理学、细胞遗传学检查能够进行早期诊断,但是多为有创性检查,普查效率不高。
血细胞是血液的重要成分,外周血细胞形态的改变可直接或间接反映身体的病理状况,从而为临床诊断提供基础依据。外周血细胞形态检验包括红细胞、白细胞、血小板及其他异常细胞形态及数量的检测。血小板是评价血小板功能和活性的重要指标,也与微血管病变密切相关[10]。HCT反映一定容积全血中红细胞所占百分比,可引起血液黏度增加。本研究结果显示,骨髓增生异常综合征组患者白细胞、红细胞、血小板计数及HCT水平均明显低于对照组,差异均有统计学意义(P<0.05),表明骨髓增生异常综合征的发生可导致机体血细胞形态明显改变。血细胞发生从造血干细胞-造血祖细胞-成熟血细胞的形成过程均受多种调控因子的调节。各种调控因子与造血细胞膜上相应受体结合,启动调控信号通路向核内转导,引起相关的基因转录抑制,导致蛋白质合成改变及细胞行为变化[11]。随着研究的深入,近年来越来越多的基因与相关因子被发现与骨髓增生异常综合征的发病有关,但其具体作用机制还不明确。本研究结果显示,骨髓增生异常综合征组患者血清IL-4、IL-6、TNF-α水平均明显高于对照组,差异均有统计学意义(P<0.05),说明炎症因子可能在骨髓增生异常综合征的发病中发挥更主要的作用。IL-4、IL-6是免疫应答过程中的重要物质,可主要作用于CD8+T淋巴细胞的淋巴因子,诱导T细胞增殖,促进其分泌过量的TNF-α,间接抑制造血组织生长。
IPSS-R分型是骨髓增生异常综合征患者的主要病情分析及预后评估标准,已被世界各国专家学者普遍接受[12],其除了考虑患者的血常规情况、骨髓常规检查、输血依赖、细胞遗传学分析等指标外,还考虑了患者的分子生物学状况[13]。极低危和低危患者可归入相对低危组选择治疗方案,中危患者根据其他因素选择相对低危或相对高危治疗方案,而高危和极高危患者归入相对高危进行治疗[14-15]。本研究结果显示,在150例骨髓增生异常综合征组患者中,IPSS-R判定为极低危0例,低危25例,中危55例,高危43例,极高危27例。Pearson相关分析显示,病情分析及预后评估与白细胞、红细胞、血小板计数及HCT均呈明显负相关(P<0.05),与IL-4、IL-6、TNF-α均呈明显正相关 (P<0.05);多因素二元Logistic回归分析显示,血小板计数、HCT、IL-6、TNF-α为影响骨髓增生异常综合征患者病情分析及预后评估的主要因素(P<0.05)。说明血细胞形态分析能反映患者的病情分析及预后评估。本研究纳入标本数量有限,且进行相关性分析的指标比较少,将在后续研究中深入分析。
总之,骨髓增生异常综合征多伴有血细胞形态异常及炎症因子过量释放,血细胞形态异常能反映患者的病情分析及预后评估。
