妊娠早期孕妇低色素性贫血对糖化血红蛋白的影响
2020-04-28韦松晓麦莹莹黎凤元
韦松晓,麦莹莹,黎凤元
广西壮族自治区梧州市红十字会医院检验科,广西梧州 543000
妊娠期糖尿病(GDM)是妊娠期常见的合并症之一,GDM对孕产妇、胎儿和新生儿的发病率和病死率均有明显影响,此外,也可能会对母亲和后代的健康造成不利的后果[1-3]。以往的流行病学研究表明,在全球人口中,GDM的发生率为9.3%~25.5%[4],早产儿占全世界活产的11.1%,也是怀孕期间一个重要关切的问题[1-4]。因此,预测GDM对人类的健康至关重要,也是当务之急。目前,临床主要通过空腹血糖(FPG)和口服葡萄糖耐量试验(OGTT)对GDM进行诊断,但FPG仅反映瞬时血糖水平,而OGTT需多次采血,操作繁琐,且易受机体应激、葡萄糖摄入量、服糖后呕吐等多种因素的干扰,导致重复性差,患者依从性差。2010年美国糖尿病协会推荐糖化血红蛋白 (HbA1c)为糖尿病(DM)的诊断指标之一,并指出应考虑如妊娠或溶血和缺铁性贫血对红细胞代谢周期的影响,DM的诊断必需依赖葡萄糖的检测[5-6]。Hb测定是孕妇第1次围生期检查的1项标准检测指标,用于评估身体状况和贫血。根据世界卫生组织提出,孕妇的血常规检测显示Hb<110 g/L时,就可诊断为贫血。有研究发现,怀孕期间贫血与有害的妊娠结局有关,包括早产、低出生体质量、感染和出血[7-9]。此外,一些研究甚至报道说,怀孕期间的高Hb水平也可能是一些妊娠并发症的预测因素或病因[10-11]。然而,贫血对HbA1c检测水平的影响目前在妊娠早期的研究比较少,而且由于研究设计、人群和Hb检测时间的广泛差异,研究结果是不一致的。本研究通过对妊娠早期孕妇进行血常规、FPG和HbA1c水平检测,探讨妊娠早期孕妇低色素性贫血对HbA1c水平的影响,为临床对GDM的诊断和治疗提供依据,现报道如下。
1 资料与方法
1.1一般资料 选择2017年11月至2018年4月在本院产科进行产前检查的妊娠早期孕妇544例作为研究对象,年龄20~40岁,平均31岁,记录受试者年龄、血压、体质量、妊娠生育史、孕周、贫血病史、家族史、急慢性病史等。根据平均红细胞体积(MCV)和红细胞平均血红蛋白量(MCH)将妊娠早期贫血孕妇分为低色素组和正色素组,其中低色素组194例,包括小细胞低色素性贫血(MCV<82 fL,MCH<27 pg)173例,正细胞低色素性贫血(MCV≥82 fL,MCH<27 pg)21例;正色素组(MCV≥82 fL,MCH≥27 pg)350例,包括正细胞正色素性贫血76例,正细胞正色素非贫血274例。根据Hb水平分为贫血(Hb<110 g/L)组198例和非贫血组(Hb≥110 g/L)组346例。
1.2仪器与试剂 血常规检测采用希森美康XN-2000全自动血细胞分析仪及配套试剂;FPG检测采用罗氏c702全自动生化分析仪及配套试剂;HbA1c检测采用Premier Hb 9210全自动糖化血红蛋白检测仪及配套试剂。所有检测严格按试剂盒和仪器说明书执行。所有检测项目当日质控均在控。
1.3方法 抽取孕妇空腹静脉血,实验室检测血常规、FPG、HbA1c。HbA1c检测采用离子交换高效液相色谱法。
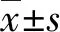
2 结 果
2.1非贫血组和贫血组孕妇HbA1c、FPG水平比较 见表1。妊娠早期孕妇Hb水平高低的不同对其HbA1c水平影响不大,非贫血组和贫血组孕妇HbA1c、FPG水平比较,差异均无统计学意义(t=-0.960、-0.409,P=0.338、0.683)。

表1 非贫血组和贫血组孕妇HbA1c、FPG水平比较
2.2小细胞组(MCV<82 fL)和非小细胞组(MCV≥82 fL)孕妇HbA1c、FPG水平比较 见表2。小细胞组和非小细胞组FPG水平比较,差异无统计学意义(t=-0.393,P=0.694);小细胞组HbA1c水平升高,与非小细胞组比较,差异有统计学意义(t=-1.983,P=0.048)。

表2 小细胞组和非小细胞组孕妇HbA1c、FPG水平比较
2.3低色素组(MCH<27pg)和正色素组(MCH≥27 pg)孕妇HbA1c、FPG水平比较 见表3。低色素组和正色素组孕妇FPG水平比较,差异无统计学意义(t=-0.202,P=0.840);低色素组孕妇HbA1c水平明显升高,与正色素组比较,差异有统计学意义(t=-2.629,P=0.009)。

表3 低色素组和正色素组孕妇HbA1c、FPG水平比较
2.4小细胞低色素性贫血组、正细胞低色素性贫血组和正细胞正色素性贫血组孕妇HbA1c、FPG水平比较 小细胞低色素性贫血组、正细胞低色素性贫血组Hb均<110 g/L。小细胞低色素性贫血组、正细胞低色素性贫血组、正细胞正色素性贫血组3组间进行组内和组间比较发现,3组孕妇FPG水平分别为(5.01±2.30)、(4.65±0.89)、(4.97±1.02)mmol/L,差异无统计学意义(P>0.05),HbA1c水平分别为(5.62±0.55)%、(5.76±0.28)%、(5.50±0.46)%,小细胞低色素性贫血组和正细胞低色素性贫血组孕妇HbA1c水平均高于正细胞正色素性贫血组,差异均有统计学意义(P<0.05)。
3 讨 论
正常生理条件下,葡萄糖进入红细胞后与HbA的β链N末端缬氨酸残基缩合,先形成一种不稳定的Schiff碱(醛亚胺结构),再解离或经Amadori分子重排后形成HbA1c(醛酮结构),红细胞内没有分解醛的酶,该过程为一相对连续、不可逆、缓慢的非酶促反应变化[7]。由此可见,孕妇机体中HbA1c水平与机体内红细胞的生存时间存在直接的相关性,不受葡萄糖波动、运动或食物等多种因素的影响,反映的是过去8~12周的平均血糖水平。妊娠期由于红细胞周转加快,红细胞寿命缩短,FPG水平降低,使糖化时间缩短,导致妊娠期FPG水平呈生理性下降。
虽然HbA1c水平稳定,但多种因素亦可影响其体内的代谢过程,如缩短红细胞平均寿命的因素、抗氧化剂抑制Hb的糖基化等。有研究认为,贫血是HbA1c的负面干扰因素,孕早期合并贫血的发生率较高,且妊娠存在诸多干扰因素,使妊娠时HbA1c水平与非妊娠时不同,正常非妊娠妇女HbA1c水平为6.3%,妊娠早期降至5.7%,妊娠晚期时进一步下降至5.6%[12-13]。
西班牙的RODRIGUEZ-SEGADE等[14]对其医院2008-2013年同时检测FPG、HbA1c和血常规的21 844份标本的结果进行分析发现,随着MCV和MCH水平降低,其HbA1c水平逐渐增高,具体机制不详。龚倩等[15]对FPG水平均正常的647例妊娠期妇女的回顾性分析表明,低色素性贫血对孕妇HbA1c水平有明显影响,使其增高,为临床对GDM的诊断和治疗提供了理论依据。
本研究结果显示,FPG正常的妊娠早期非贫血组孕妇FPG和HbA1c水平与贫血组孕妇比较,差异均无统计学意义(P>0.05),小细胞组和非小细胞组孕妇FPG水平比较,差异无统计学意义(P>0.05);但小细胞组HbA1c水平增高,差异有统计学意义(P<0.05)。小细胞低色素性贫血、正细胞低色素性贫血、正细胞正色素性贫血组间和组内比较发现,各组FPG水平比较,差异均无统计学意义(P>0.05),而低色素性贫血组孕妇HbA1c水平增高,差异有统计学意义(P<0.05)。本研究发现,仅贫血1项因素对妊娠早期孕妇HbA1c水平的检测无影响,而低色素性贫血对妊娠早期孕妇HbA1c水平的测定有明显影响,它可以引起HbA1c水平升高。
缺铁性贫血是最常见的营养不良形式之一,在全球范围内,50%的贫血归因于缺铁。而妊娠期孕妇由于血容量增加,对铁的需求量加大,更容易出现补给不足,造成缺铁性贫血。早期的1项研究表明,减少的铁贮备与HbA1c水平增加有关,导致非糖尿病患者HbA1c水平虚高[15]。本研究中没有关于铁水平和铁蛋白水平的数据,也没有关于补充叶酸或铁剂的数据,因此,不能确定观察到的贫血是否与缺铁有关,也不能详细讨论补充铁剂对贫血的影响。
综上所述,妊娠早期孕妇低色素性贫血对HbA1c水平检测有影响,低色素性贫血的妊娠早期孕妇HbA1c水平增高,这些发现具有临床和公共卫生的重要性。
