NSCLC胸腔镜手术围术期胆固醇水平与镇痛的相关性
2020-04-23余涛
余涛
肺癌占我国男性恶性肿瘤首位和女性恶性肿瘤的第三位,非小细胞肺癌(NSCLC)约占所有肺癌发病率的80%,外科手术是治疗早期、中期的最佳方式,开胸行肺叶、全肺切除和胸内淋巴结清扫是最普遍的手术方式[1]。开胸手术常伴有术后强烈的疼痛,电视胸腔镜手术通过较小的切口即可完成胸腔内复杂的手术操作,与开胸手术比,能改善术后疼痛程度,但NSCLC 患者胸腔镜术后疼痛仍普遍存在[2-3]。阿片类药物是胸腔镜术后疼痛管理的主要药物,有研究显示,μ-阿片受体位于富含胆固醇的脂筏微区细胞膜上,胆固醇水平可影响μ 阿片受体信号传导,从而影响疼痛的管理效果[4]。本文探讨总胆固醇(TC)与NSCLC电视胸腔镜围手术期疼痛水平的相关性。
1 资料与方法
1.1 临床资料 选择2016 年1 月至2018 年11 月本院接受胸腔镜手术的非小细胞肺癌患者272 例。纳入标准:(1)经组织病理学检查确诊为NSCLC;(2)首次确诊,既往无手术、放疗、化疗等抗肿瘤治疗史,临床分期Ⅰ~Ⅱ期,排除手术禁忌,拟行择期胸腔镜下肺叶切除术治疗;(3)患者知情并签署知情同意书。排除标准:(1)合并严重心、肝、肾、凝血机制异常;(2)患者术前曾应用镇痛、抗炎药物;(3)患者术前合并慢性疼痛性疾病;(4)酒精依赖、药物依赖、毒品依赖;(5)精神疾病或认知功能障碍;(6)患者术后2d内需行额外手术治疗、术中中转为开胸手术者、术中改为双叶切除术或肺切除术;(7)涉及胸腔外手术;(8)要求胸腔硬膜外镇痛者。
1.2 方法 所有患者均由同一组胸外科医师采用全胸腔镜三孔法行肺叶切除术,采用全身麻醉双腔气管插管,由同一组麻醉医师完成麻醉,麻醉诱导采用苏芬太尼2~4μg/kg,丙泊酚1~2mg/kg,罗库溴铵0.9mg/kg,正压通气维持潮气量7ml/kg,调节频率维持PETCO2于35~45mmHg,单肺通气时潮气量6ml/kg,调节呼吸频率维持PETCO2于35~45mmHg,诱导完成后对患者进行靶浓度控制静脉输注(TCI),以瑞芬太尼4~8ng/ml,七氟醚浓度2%~3%,间断静脉注射罗库溴铵0.3~0.6mg/kg 维持麻醉并维持术中BIS 水平40~50,术中行单肺通气,常规按肺静脉、叶间裂、肺动脑及支气管顺序进行处理,肺叶完整取出后,行系统性纵隔和肺门淋巴结清扫,左侧肺癌清扫5、6、7、8、9 组淋巴结,右侧肺癌清扫2、4、7、8、9 淋巴结。患者术后均采用静脉自控镇痛(PCIA),配方,芬太尼浓度5μg/ml,3ml/h 持续输注,锁定时间45min,追加量2ml/次。
1.3 方法 术前记录患者的性别、年龄、身高、体质量、美国麻醉医师学会(ASA)评分、Charlson 合并症指数、病理类型、手术住院时间等指标,术前、术后收集抽取患者静脉血,采用全自动生化仪检测血清TC 水平,记录患者术后0~2d 阿片类药物总量和疼痛评分。相关指标定义:术前TC 水平指术前3d 时TC 水平,术后TC 水平定义为术后3h 时TC 水平,术后3h 时TC 水平-术前3d 时TC 水平为TC 差值,TC 水平参照有关文献[5]分为:<160mg/dl(低水平)、160~199mg/dl(中等水平)和≥200mg/dl(高水平);阿片类药物剂量均转化成口服吗啡当量;疼痛评分使用标准0~10 分值评定量表(NRS)进行记录,NRS 0 分为无疼痛,1~3 分为轻度疼痛,4~6 分为中度疼痛,7~10 分为重度疼痛,术后静息NRS 评分由责任护士测定>5 次/d,平均值为当日所有静息NRS 评分的平均值,评定NRS 评分的护士对患者的TC 水平不知情。
1.4 统计学方法 采用SPSS 23.0 统计软件。计量资料用(±s)表示,采用单因素方差分析或独立样本t检验,计数资料用%表示,采用χ2检验,相关性分析采用Spearman 相关,P<0.05 为差异有统计学意义。
2 结果
2.1 术后不同TC 水平患者临床特征比较 术后低水平、中等水平和高水平TC 患者性别、年龄、体质量指数、ASA 分级、合并症指数、手术时间、病理类型、住院时间、阿片类药物用量、0~24h 时NRS 评分、25~48时NRS 评分、49~72 时NRS 评分相比较差异均无统计学意义(P>0.05),术前、术后TC 水平及TC 差值均存在统计学差异(P<0.05)。见表1。
表1 术后不同TC水平患者临床特征相比较(±s)
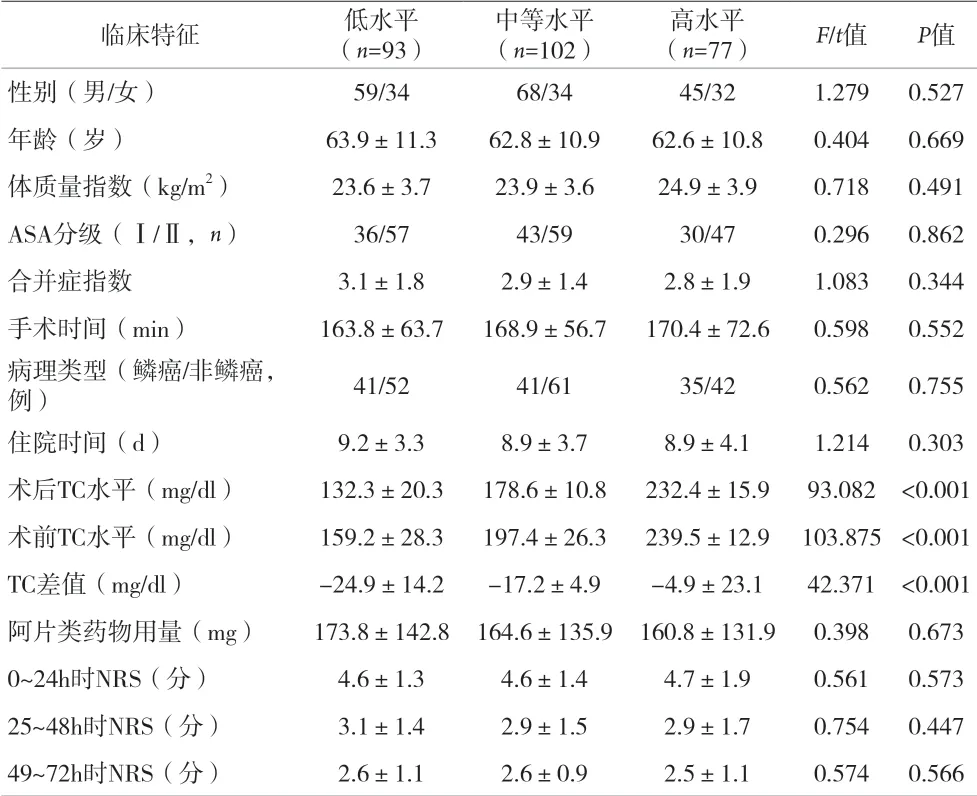
表1 术后不同TC水平患者临床特征相比较(±s)
临床特征 低水平(n=93)中等水平(n=102)高水平(n=77) F/t值 P值性别(男/女) 59/34 68/34 45/32 1.279 0.527年龄(岁) 63.9±11.3 62.8±10.9 62.6±10.8 0.404 0.669体质量指数(kg/m2) 23.6±3.7 23.9±3.6 24.9±3.9 0.718 0.491 ASA分级(Ⅰ/Ⅱ,n) 36/57 43/59 30/47 0.296 0.862合并症指数 3.1±1.8 2.9±1.4 2.8±1.9 1.083 0.344手术时间(min) 163.8±63.7 168.9±56.7 170.4±72.6 0.598 0.552病理类型(鳞癌/非鳞癌,例) 41/52 41/61 35/42 0.562 0.755住院时间(d) 9.2±3.3 8.9±3.7 8.9±4.1 1.214 0.303术后TC水平(mg/dl) 132.3±20.3 178.6±10.8 232.4±15.9 93.082 <0.001术前TC水平(mg/dl) 159.2±28.3 197.4±26.3 239.5±12.9 103.875 <0.001 TC差值(mg/dl) -24.9±14.2 -17.2±4.9 -4.9±23.1 42.371 <0.001阿片类药物用量(mg) 173.8±142.8 164.6±135.9 160.8±131.9 0.398 0.673 0~24h时NRS(分) 4.6±1.3 4.6±1.4 4.7±1.9 0.561 0.573 25~48h时NRS(分) 3.1±1.4 2.9±1.5 2.9±1.7 0.754 0.447 49~72h时NRS(分) 2.6±1.1 2.6±0.9 2.5±1.1 0.574 0.566
2.2 不同疼痛水平患者TC 水平比较 轻度疼痛和中重度疼痛患者0~24h、25~48h、49~72h 时术后TC、术前TC、TC 差值比较,差异均无统计学意义(P>0.05)。见表2。
表2 不同疼痛水平患者TC水平相比较[mmol/L,(±s)]
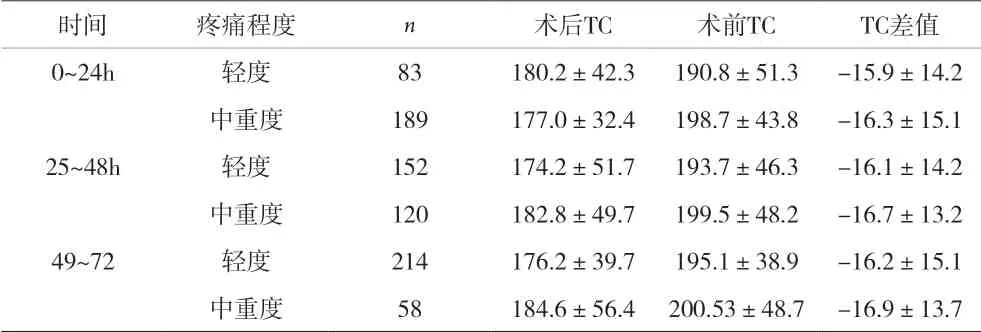
表2 不同疼痛水平患者TC水平相比较[mmol/L,(±s)]
时间 疼痛程度 n 术后TC 术前TC TC差值0~24h 轻度 83 180.2±42.3 190.8±51.3 -15.9±14.2中重度 189 177.0±32.4 198.7±43.8 -16.3±15.1 25~48h 轻度 152 174.2±51.7 193.7±46.3 -16.1±14.2中重度 120 182.8±49.7 199.5±48.2 -16.7±13.2 49~72 轻度 214 176.2±39.7 195.1±38.9 -16.2±15.1中重度 58 184.6±56.4 200.53±48.7 -16.9±13.7
2.3 TC 水平与患者疼痛评分的相关性 术前TC 水平、术 后TC 水 平、TC 差 值 与0~24h、25~48h、49~72h NRS 评分均无相关性(P>0.05),见表3。

表3 TC水平与患者疼痛评分的相关性
3 讨论
脂筏是膜脂双层内含特殊脂质及蛋白质的微区,由胆固醇、鞘脂及蛋白质组成,富含G 蛋白、G 蛋白偶联受体(GPCR)和腺苷酸环化酶等信号分子,脂筏微结构域内的定位对GPCR 的信号传递是必要的[6]。μ-阿片类受体是典型的Gi/o 偶联受体,位于脂筏微区,降低胆固醇水平不仅可破坏脂筏微结构域,且会减弱下游信号传导,抑制阿片类受体诱导的止痛效果[7]。Huang 等[8]研究显示,晚期肺癌患者控制癌痛的阿片类药物用量与血清TC 水平呈负相关。但Oh 等[5]对接受腹腔镜手术的胃癌患者的研究显示,术前TC水平与胃癌腹腔镜患者术后疼痛水平无相关性。
本资料结果显示,术后低水平、中等水平、高水平TC 的NSCLC 患者均较术前TC 水平有不同程度的降低,考虑外科手术应激、营养消耗等因素增加TC 消耗和抑制TC 摄取,导致TC 水平降低。但本资料结果显示,术后低水平、中等水平、高水平TC 的NSCLC患者阿片类药物消耗无显著差异,0~24h、25~48h、49~72h 时NRS 评分轻度和中重度疼痛的患者术后TC、术前TC、TC 差值差异均无统计学意义,相关性分析显示术后TC、术前TC、TC 差值与术后72h 内NRS 评分无相关性,与Oh 等在胃癌研究中结果一致。结果提示术后胆固醇相关受体并未受到TC 水平变化的影响,这可能与以下因素有关:(1)体内胆固醇的代谢受多种蛋白共同参与,并受多因素协调作用,即机体自身有维持胆固醇稳态的作用机制,术后TC 水平的降低触发体内胆固醇稳态的调节,减弱TC 降低对阿片类受体的影响[9-10];(2)本资料观察指标为外周血TC 水平,中枢神经系统内胆固醇水平的调节机制和水平可能与外周血存在差异;(3)胸部手术引发的神经生理性疼痛通常比腹部手术疼痛更严重,而神经生理性疼痛有时难以用阿片类药物完全控制,电视胸腔镜肺叶切除术需要放置胸腔引流管,增加疼痛,这均可能影响患者的NRS 变化[11-12]。
综上所述,术前后TC 水平均不影响NSCLC 患者电视胸腔镜术后的疼痛结局,不影响患者术后阿片类药物的应用剂量。
