宫腔镜对绝经后子宫出血的诊断效果
2020-04-21李子琳黎普茜黄巧如陈健华通讯作者
李子琳 黎普茜 黄巧如 陈健华(通讯作者)
(东莞市人民医院妇科 广东 东莞 523000)
绝经后子宫出血组指的是女性在自然绝经一年时间之后,依旧出现了阴道血流情况[1]。有很多女性在绝经之后依旧存在着阴道流血的情况,影响到了正常的生活质量,甚至部分患者有可能出现子宫内膜癌的可能性。为了进一步满足患者的诊断需求,宫腔镜技术逐渐趋于成熟。宫腔镜诊断针对与绝经后子宫出血患者,可以明确患者宫腔内部的病例变化情况以及生理变化情况,保证患者病灶情况的全面收集,实现患者疾病诊断正确率的提升[2]。现列举107 例绝经后子宫出血患者进行讨论。具体报告如下。
1.资料与方法
1.1 一般资料
经过我院医学伦理委员会同意,选取2018 年1 月1 日—2019 年12 月31 日在我院诊治的107 例绝经后子宫出血患者为对象,分别行空腔镜诊断和病理诊断。患者年龄为46 ~69 岁,平均年龄(60.91±3.62)岁。患者的绝经年限为1 ~29 年,出现不规律阴道流血情况时间为3d ~20 个月。患者的主要症状为少量阴道出血以及少量血性白带。
纳入标准:(1)均符合绝经后子宫出血的诊断标准要求;(2)经解释,绝经后子宫出血患者或者患者家属自愿加入本次研究;(3)绝经后子宫出血患者没有死亡风险。排除标准:(1)存在精神障碍的绝经后子宫出血患者;(2)有着严重的肝肾功能障碍的绝经后子宫出血患者;(3)知晓研究情况后拒绝签署知情同意书的绝经后子宫出血患者;(4)年龄在70 岁以上的绝经后子宫出血患者。
1.2 方法
1.2.1 病理学诊断 根据国际妇科病例协会分类标准诊断鉴别患者病情。
1.2.2 宫腔镜诊断 仪器设备为:ENDOCAM Logic 高清摄像控制主机以及GA-E200。在检查过程中检查人员不将窥器放置到患者的阴道内,不使用宫颈钳钳夹宫颈来牵引。在阴道口送入检查镜,使用膨宫液清洗患者的阴道壁。前位子宫者,宫腔一体镜镜头沿阴道后壁达到阴道后穹窿部;后位子宫者,宫腔一体镜镜头沿阴道前璧达到阴道前穹窿部,整个过程中检查人员检查患者的阴道壁黏膜。在检查阴道之后,将检查镜稍后退找到宫颈表面及宫颈外口,沿宫颈口将一体镜沿宫颈口缓慢送入宫颈管并观察宫颈管。在宫腔镜在进入宫颈管部位的时候,关闭出水口使水压增大充分扩张宫颈内口,进入子宫腔,依次检查子宫宫底、前后壁、双侧宫角及输卵管开口,最后边退镜边再次检查宫腔、宫颈管;检查过程中,保证膨宫压力控制在80~120mmHg。
1.3 指标判定
观察患者的病理学诊断结果与宫腔镜诊断结果的差异。患者在诊断之后填写针对诊断过程的满意度量表,对诊断检查进行评价。根据分数将患者的评价分为非常满意、满意、基本满意及不满意。一般以及不满意。总满意度=(基本满意人数+满意人数+非常满意人数)/总填表人数×100%。
1.4 统计学方法
采用SSPS26.0 统计软件分析处理,计数资料以(n,%)表示,采用χ2检验。P<0.05 表明组间差异有统计学意义。
2.结果
2.1 对比患者的诊断正确率情况
对比绝经后子宫出血患者的诊断正确率情况,经宫腔镜检查后病理学诊断为107 例绝经后阴道出血患者的疾病结果为:89 例子宫内膜良性病变,18 例子宫恶性肿瘤。研究人员在患者中经过宫腔镜诊断得到36 例子宫内膜息肉,其中经过病理学诊断为35 例为子宫内膜息肉,其余1 例为子宫内膜单纯性增生。宫腔镜诊断得到患者中有29 例子宫内膜增生患者,其中经过病理学诊断得到27 例患者确实为子宫内膜增生,其余的2 例患者病理学诊断为子宫内膜息肉。宫腔镜诊断得到患者中有9 例子宫内膜炎患者,其中经过病理学诊断得到7 例患者确实为子宫内膜炎,其余的1 例患者病理学诊断为子宫内膜增生,另1 例患者为萎缩性子宫内膜。宫腔镜诊断得到患者中有5 例黏膜下子宫肌瘤患者,其中经过病理学诊断得到5 例患者确实均为黏膜下子宫肌瘤。宫腔镜诊断得到患者中有18 例子宫内膜癌患者,其中经过病理学诊断得到17 例患者确实为子宫内膜癌,其余的1 例患者病理学诊断为子宫平滑肌肉瘤。两组诊断结果无显著差异(P>0.05)。
2.2 对比绝经后子宫出血患者的诊断满意度
对比两组绝经后子宫出血患者对诊断满意度,组间数据差异有统计学意义(P<0.05)。详见表1。
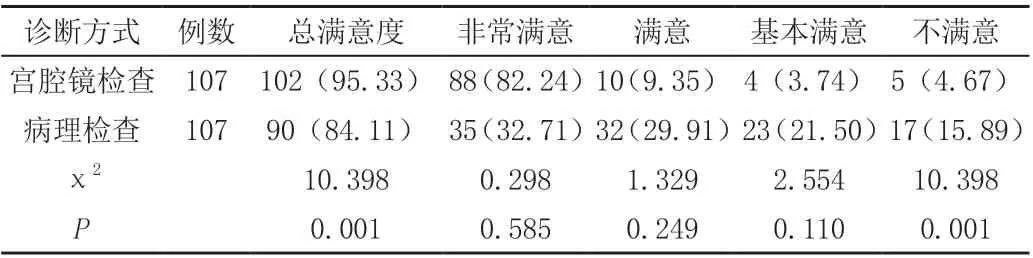
表1 绝经后子宫出血患者的诊断满意度[n(%)]
3.讨论
宫腔镜诊断检查是使用膨宫介质扩张宫腔,然后医护人员将宫腔的光导玻璃纤维窥镜直接插入患者的阴道以及子宫等部位,通过显示器观察患者的输卵管开口、子宫内膜、宫颈内口以及宫颈管的实际生理情况以及病理变化[3]。宫腔镜诊断检查相对于其余的诊断检查结果,医护人员可以根据宫腔镜结果进一步全面以及直观的观看病变组织,且可以直接取出病理组织,送往病理检查。宫腔镜诊断检查作为绝经后阴道流血患者重要诊断手段,有着很高的准确性,被有效应用在患者的疾病诊断过程[4]。
普通宫腔镜因为管径一般有5.5 ~6.5mm 左右,诊断过程需要将普通宫腔镜送入绝经后女性体内,需要扩张宫颈。扩张宫颈过程中疼痛明显,很多女性患者不能接受,导致疾病的诊断过程中,患者排斥普通宫腔镜,抗拒疾病的诊断检查[5]。研究人员发现当前的诊断绝经后妇女子宫出血过程的不足之处,普通宫腔镜管径是导致患者疼痛难忍的关键性因素。一体镜为4.5mm 管径,直径小,可在无需扩张宫颈,甚至在自然状态下易于通过宫颈管,疼痛感低。医护人员在使用一体镜检查诊断之后,患者的疼痛情况得到了明显的缓解[6-8]。
分析一体镜的诊断有效性,判断其与普通宫腔镜诊断率之间的差距。因为一体镜管径小,在排水方面比普通宫腔镜稍差,研究人员怀疑其自身诊断有效性可能更低,但是一体镜诊断检查应用在绝经后子宫出血患者中,其阴道流血量不多,所以仍然可以清晰观察到宫腔内情况,可以达到普通宫腔镜相似的镜下诊断率,有较高的绝经后子宫出血精准诊断率。
宫腔镜诊断当前被主要运用在临床上绝经后阴道出血患者,不仅仅与患者自身的病理学诊断结果诊断正确率相似。研究人员发现在针对于绝经后子宫出血患者的过程中,使用宫腔镜诊断可以更好安抚患者情绪。在患者在一体镜诊断检查过程中只是感受到仪器进入体内,并不会感受到较为强烈的疼痛,甚至不需要使用麻醉药物,就可以实现减痛的最终效果。由于不使用麻醉药物,所以在一体镜诊断检查过程中患者不会出现麻醉风险及因疼痛或麻醉诱发的疾病,有更高的一体镜诊断检查安全性。
分析此次结果,病理诊断满意率低于宫腔镜诊断,差异具有统计学意义;宫腔镜诊断结果与病理诊断结果不存在明显差异,组间差距均没有统计学意义。
综上所述,宫腔镜一体镜与普通宫腔镜有相似的诊断率,但宫腔镜一体镜疼痛感明显降低,得到大多数患者的接受。宫腔镜诊断可以有效保证绝经后子宫出血患者诊断精准率,减少患者病理学诊断带来的痛苦,避免后续的疾病干预因为患者的负面心理情绪效率不佳。
