羊膜腔灌注术对羊水过少产妇胎儿脐血流和大脑中动脉参数的影响
2020-04-14张晓微
张晓微
佳木斯大学宏大医院,黑龙江省佳木斯市 154002
羊水过少妊娠是当前产科临床常见一种症状,该症状发生率占到妊娠产妇的0.4%~4.0%,产妇临床表现为妊娠中晚期羊水量<300ml[1-2]。临床研究发现,羊水过少原因主要是产妇的胎盘功能减退、妊娠期用药以及胎儿缺陷导致,临床也存在部分羊水过少妊娠产妇的发生原因不明确[3-5]。临床针对羊水过少产妇主要通过予以羊膜腔灌注治疗,该治疗方法对胎儿脐带血液循环以及胎儿脑中动脉血流状况均造成一定影响,研究以对比分析羊膜腔灌注术前后羊水过少产妇的羊水指数(AI)、胎儿脐血流参数、大脑中动脉参数的变化情况,探讨进行羊膜腔灌注治疗对于对羊水过少产妇的胎儿脐血流以及大脑中动脉的血流状态影响。
1 资料与方法
1.1 基础资料 纳入2015年1月—2019年1月本院收治的400例羊水过少妊娠产妇作为本次观察对象,随机将患者分为对照组(n=200)与研究组(n=200)。纳入标准:产妇入院行超声检查示AI<8cm,孕周23~33周,均为单胎妊娠。排除标准:合并胎膜早破产妇,治疗前近期有利尿剂、镇痛解热药以及ACEI降压药物用药史者,产前进行侵入性诊断、G显带核型分析发现染色体疾病产妇,经超声检查存在出生缺陷胎儿。对照组产妇年龄25~27岁,平均年龄(30.2±3.8)岁;产妇治疗前AI 0.5~6.3cm,平均AI(4.94±1.46)cm。研究组产妇年龄25~27岁,平均年龄(30.4±3.9)岁;产妇治疗前AI 0.5~6.5cm,平均AI(4.92±1.53)cm。两组基础资料比较差异无统计学意义(P>0.05)。研究组纳入产妇均告知其进行羊膜腔灌注治疗存在风险且取得产妇的知情同意权,研究内容经学术伦理审批。
1.2 方法
1.2.1 检测方法:质量差采用仪器包括:东芝Aplio300型彩色多普勒超声扫描诊断仪,超声探头频率设置3.5MHz,配备使用电脑频谱分析软件包。治疗前对产妇进行体温测量,若体温超过37.3℃则暂缓治疗。治疗前通过超声检查对两组产妇AI、脐血流参数S/D与RI、大脑中动脉峰值流速MCA-PSV进行测量。术后再次对产妇上述指标进行测量与记录。
1.2.2 治疗方法:对照组予以传统补液法治疗,予以传统静脉补液治疗,每日予以产妇补液生理盐水1 000ml+平衡液1 000ml,以治疗7d为1个疗程,建议患者在治疗期间多饮水,周期结束进行彩色多普勒超声检查;研究组予以羊膜腔灌注术治疗。进行羊膜腔灌注时令产妇提前排空膀胱,术中行仰卧体位,进行常规消毒与铺巾。经超声检查引导下治疗,术中避开胎盘,选择20G穿刺针进行羊膜腔穿刺,到达穿刺位点后抽取产妇羊水或予以试推注生理盐水,见超声检查图像出现雪花状光点可确认穿刺针针尖处于羊膜腔内,予以灌注200~300ml的37℃林格氏液,控制灌注速度在20~30ml/min范围,依据灌注阻力以及产妇腹胀感觉确定灌注液体量。本次纳入产妇林格氏液灌注量为(272.3±43.3)ml。
1.3 观察指标 (1)羊水指数测量方法。对产妇子宫4个象限最大羊水池的垂直径线(cm)进行测量并对测量结果进行求和。(2)胎儿脐血流参数测量方法。将超声探头置于宫内胎儿的腹侧对胎儿脐动脉的血流信号进行检测,取≥5个无其他血流图像遮盖的舒张期末峰值、收缩期末峰值相同高度脐血流信号,测量S/D与RI水平。(3)MCA-PSV检测。超声检查Willis环,分别于胎儿大脑中动脉起始端2mm处进行取样,取声束与血流呈<20°夹角,采集5个波形相同血流频谱,测量其中最高峰值的血流速率。(4)观察对比两组产妇妊娠结局。
1.4 统计学方法 通过SPSS20.0统计学软件对数据进行分析处理,AI、S/D、RI以及MCA-PSV指标水平采用均值±标准差描述,两两比较行t检验,产妇妊娠结局对比行χ2检验;以P<0.05表示对比差异具有统计学意义。
2 结果
2.1 两组产妇治疗前后指标检测情况对比 研究组产妇均完成羊膜腔灌注术治疗,结果发现,进行羊膜腔灌注术治疗后产妇AI相比灌注前、相比对照组明显升高,胎儿脐血流S/D与RI指标水平相比治疗前、相比对照组明显下降(P<0.05);进行羊膜腔灌注术治疗后胎儿MCA-PSV相比治疗前、相比对照组升高,但差异未见统计学意义(P>0.05)。见表1。
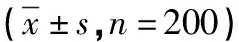
表1 进行羊膜腔灌注术治疗前后各指标变化情况对比
注:*相比对照组,P<0.05;#相比治疗前,P<0.05。
2.2 两组产妇妊娠结局对比 研究组成功分娩197例、对照组成功分娩183例,除外引产者,研究组产妇阴道分娩率相比对照组明显更高,研究组新生儿窘迫、新生儿肺部发育不全及新生儿畸形率相比对照组明显更低,组间差异存在统计学意义(P<0.05)。见表2。

表2 两组产妇妊娠结局对比(n)
3 讨论
羊水是一类胎儿宫内生存的附属物,对于产妇而言,维持羊水量更利于宫内胎儿的肢体发育和生长,同时缓冲因宫缩对宫内胎儿造成的压迫以及外力冲击作用[6]。而随着产妇宫内羊水量减少,可能导致胎儿窘迫以及新生儿窒息发生率升高。临床予以羊水过少的产妇进行积极治疗干预更有助于改善胎儿的预后结局。羊水过少妊娠与产妇母体因素、宫内胎盘发育、胎儿出生缺陷、胎儿肾脏组织异常等存在相关性。本文纳入产妇均于术前进行羊膜腔穿刺G显带核型分析,排除染色体疾病影响,并排除出生缺陷胎儿。在生理结构上,胎盘以及脐带是胎儿在宫内获取营养以及氧气唯一一种途径,因此,胎儿脐血流是临床用以判断胎儿在宫内发育情况以及预后结局的重要监测指标。胎儿脐血流参数指标主要包括S/D与RI,均可反映胎儿脐带以及胎盘循环状况。临床研究提示,脐血流S/D指标水平升高以及大脑中动脉S/D水平下降产妇羊水过少的发生率相对更高。在Akram[7]研究中,针对妊娠羊水过少孕妇进行检测发现,胎儿肾动脉的RI水平显著升高。当胎儿S/D水平升高,胎儿的宫内储备能力降低,其全身血液将重新进行分配,此类胎儿往往需要减少对肾脏器官血液以维持其大脑等氧气的供应需求。且当胎儿供血、供氧不足时,其体内的血液重新分布将导致肾血流量水平降低、降低肾小球灌注水平,胎儿的原尿生成受抑制,导致产妇羊水生成的速度跟不上羊水被羊膜上皮进行重吸收速率,导致产妇宫内羊水量水平降低。因此,羊水减少产妇临床上常见胎儿出现生长受限、宫内窘迫以及胎死宫内等不良症状,导致围产儿的预后状况差。产妇羊水过少对胎儿的脐血流比值造成影响。同时,羊水过少胎儿由于缺乏羊水缓冲的作用,导致其脐带血管内血流更易受到子宫外的压力作用。临床针对羊水过少产妇需予以有效治疗干预,以提高其宫内羊水量。临床针对羊水过少产妇可通过予以羊膜腔灌注治疗。
本文对照组予以传统补液法治疗,研究组予以羊膜腔灌注术治疗,研究组产妇羊膜腔灌注的林格氏液量为(272.3±43.3)ml。经灌注治疗后,产妇宫内羊水量出现明显升高,同时对比分析产妇羊膜腔灌注术治疗前后指标变化发现,进行羊膜腔灌注术治疗后产妇AI相比灌注前、相比对照组明显升高,胎儿脐血流S/D与RI指标水平相比治疗前、相比对照组明显下降;研究组产妇阴道分娩率相比对照组明显更高,研究组新生儿窘迫、新生儿肺部发育不全及新生儿畸形率相比对照组明显更低,组间差异存在统计学意义;研究提示,羊水量增长可有效改善产妇胎盘脐带血流循环状况。产妇的羊水量充足,宫腔外圧力降低、脐带受压减少,胎盘脐带循环得到改善。胎儿大脑中动脉是颈内动脉最主要的分支之一,其主要功能在于供应胎儿大脑半球内顶叶、额叶、岛叶、颞叶、壳核、内囊以及苍白球等部位血液,胎儿大脑中动脉是维持其大脑功能最主要的一条血管。陈海燕等[8]在其研究中发现,不良结局胎儿大脑中动脉的S/D值下降,S/D值可用于预测胎儿预后不良,且对于宫内羊水过少胎儿治疗后情况好转,或可观察胎儿的MCA-PSV水平上升。研究进行羊膜腔灌注术治疗后胎儿MCA-PSV相比治疗前升高,但差异未见统计意义,考虑为MCA-PSV影响因素多,羊水量不作为MCA-PSV的主要影响因素。此外,研究羊膜腔灌注术治疗对比传统补液法治疗发现,前者在改善产妇妊娠结局方面具有更明显的效果。
综上所述,对于宫内羊水过少产妇予以羊膜腔灌注治疗可补充羊水,并降低胎儿脐血管的阻力,羊水量对胎儿MCA-PSV水平无明显影响,羊膜腔灌注治疗对于改善羊水过少产妇与胎儿的妊娠结局具有重要作用。
