急性缺血性脑卒中患者早期神经功能恶化的影响因素▲
2020-04-13陈英道张岐平李育英李海宁梁炳松陈小玲
陈英道 张岐平 李育英 李海宁 梁炳松 李 健 陈小玲 饶 源
(广西梧州市工人医院暨广西医科大学第七附属医院神经内科,梧州市 543000,电子邮箱:Chenyingdao2005@163.com)
急性缺血性脑卒中早期神经功能恶化(early neurological deterioration,END)又可称为进展性脑卒中,主要是指缺血性脑卒中患者发病后出现的神经功能进展性恶化现象[1],多发生于脑卒中后48~72 h,其在一定程度上会增加致残率及病死率[2],因此备受关注。随着人口老龄化的日趋加剧,缺血性脑卒中发病率呈现出逐年增高的趋势,对急性缺血性脑卒中患者的END进行预测不仅有利于疾病的早期发现与治疗,而且能够改善患者预后[3]。但目前我国对END的诊断尚未形成统一的标准,缺乏科学预测评估END的有效系统[4]。本研究对我院神经内科急性缺血性脑卒中患者的临床资料进行回顾性分析,旨在探究急性缺血性脑卒中END的影响因素,为临床诊治提供理论依据。
1 资料与方法
1.1 临床资料 收集2016年1月至2018年6月在我院神经内科住院的268例急性缺血性脑卒中患者的临床资料。纳入标准:(1)患者均行头颅CT和MRI检查,符合我国急性缺血性脑卒中的临床诊断标准[5];(2)患者均知情同意,并签署知情同意书;(3)患者于发病24 h内就诊,入院时存在神经系统受损相关体征。排除标准[6]:(1)伴随严重脏器功能不全者;(2)认知功能障碍及智力障碍者;(3)临床资料不全者;(4)入院时昏迷或生命体征不稳定者;(5)短暂性脑缺血引起的病症;(6)其他疾病引起的神经功能障碍。其中男性178例,女性90例,年龄48~77(62.41±3.63)岁。本研究得到医院医学伦理会的批准同意。
1.2 方法
1.2.1 收集资料:收集患者年龄、性别、发病至就诊时间、吸烟饮酒史及既往病史等一般资料。饮酒史:曾经每周饮酒≥50 mL,持续6个月以上,现戒酒6个月以上。吸烟史:曾经每天吸烟至少1支,连续或累计时间≥6 个月,现戒烟6个月以上。
1.2.2 实验室指标检测:患者入院后24 h内抽空腹静脉血3~5 mL,3 000 r/min离心10 min,分离血清,置于-70℃低温冰箱中保存,采用细胞标记法检测白细胞计数,检测仪器为全自动血细胞分析仪(Sysmex -XN200),检测试剂购自日本Sysmex株式会社(批号:A9001);采用己糖激酶法检测血糖,采用免疫比浊法检测C反应蛋白,采用酶法检测血清总胆固醇,检测仪器为全自动生化分析仪(贝克曼-AU5800),检测试剂购自贝克曼库尔特实验系统有限公司(批号:AUZ6146、2333、AU25500);采用终点法检测三酰甘油,检测仪器为全自动生化分析仪(贝克曼-AU5800),检测试剂购自九强生物公司(批号:19-1008);采用凝固法检测凝血酶原时间、纤维蛋白原,采用免疫比浊法检测D-二聚体,检测仪器为全自动血凝分析仪(Sysmex-CS-5100),检测试剂购自日本Sysmex株式会社(批号:565646A、565016、49193)。
1.2.3 美国国立卫生研究院卒中量表评分:于患者入院时及入院后6 h、12 h及1~7 d,对其进行美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分, 量表主要包括意识水平、凝视、面瘫、上肢运动等11个条目,分值为0~42分,分值越高,患者神经受损越严重[7]。参考文献[8],根据评分结果将患者分为END组(发病7 d内NIHSS评分升高>4分)和对照组(发病7 d后病情相对稳定无进展)。
1.3 统计学分析 采用SPSS 20.0软件进行统计学分析。计量资料以(x±s)表示,组间比较采用t检验;计数资料以例数(百分比)表示,组间比较采用χ2检验。多因素分析采用Logistic回归模型。以P<0.05为差异具有统计学意义。
2 结 果
2.1 患者一般资料 根据NIHSS评分结果,268例患者中,92例(34.33%)被纳入END组,176例(65.67%)纳入对照组176例。END组中30例(32.61%)患者于入院后24~48 h出现神经功能恶化,50例(54.35%)患者于入院后48~72 h出现神经功能恶化,12例(13.04%)患者于入院72 h后出现神经功能恶化。END组合并糖尿病、高血压、高脂血症、心房颤动、颈动脉狭窄程度≥50%及粥样硬化斑块不稳定的患者比例大于对照组,白细胞计数、C反应蛋白、D-二聚体水平高于对照组,凝血酶原时间短于对照组,NIHSS评分高于对照组(均P<0.05),见表1。
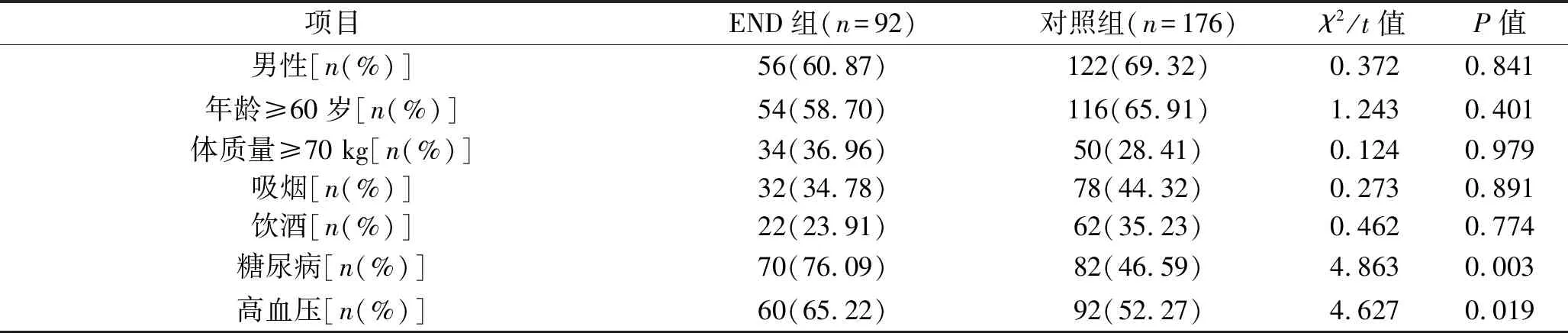
表1 两组患者一般资料比较
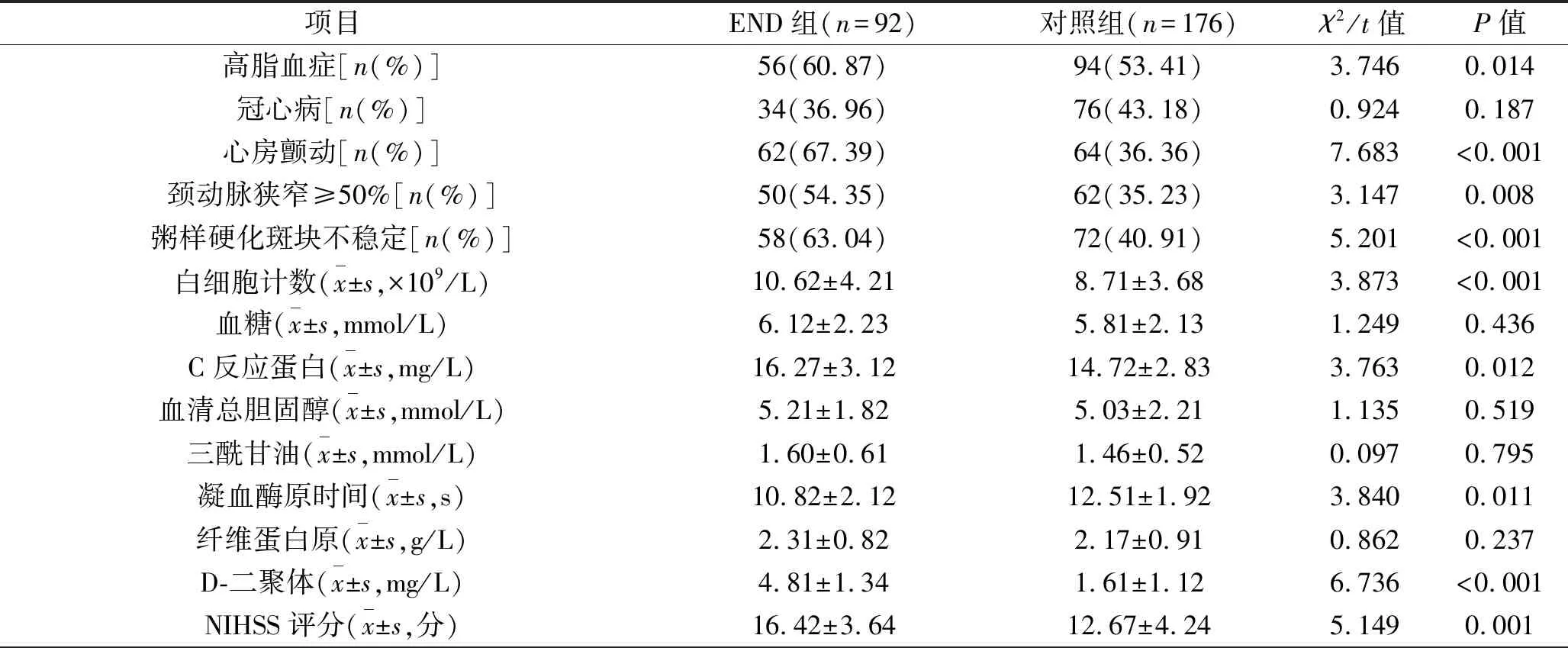
续表1
注:(1)糖尿病:具有多饮、多尿、不明原因下降等典型症状,空腹血糖≥7.0 mmol/L 或餐后2h血糖≥11.1 mmol/L,或目前正在服用相关药物或胰岛素。(2)高血压:在非同日静息状态下,测量收缩压≥140 mmHg(18.6 kPa)和(或)舒张压≥90 mmHg(12.0 kPa),或目前正在使用降血压药物。(3)高脂血症:TC≥6.22 mmol/L(240 mg/dL),TG≥2.26 mmol/L(200 mg/dL),HDL-C<1.04 mmol/L(40 mg/dL),LDL-C≥4.14 mmol(160 mg/dL),其中一项或多项异常判定为血脂异常。(4)冠心病:既往有心律失常史、心力衰竭史、冠心病史(包括无症状性心肌缺血、心绞痛、心肌梗死、缺血性心肌病)。(5)心房颤动:心电图显示心房颤动。(6)颈动脉狭窄:采用北美症状性颈动脉内膜剥脱术试验法评价血管狭窄程度。(7)粥样硬化斑块不稳定:应用美国Philips EnVisor彩色多普勒超声仪进行颈动脉超声检查,检测颈总动脉、颈内动脉、颈外动脉内径及颈内动脉内膜中膜厚度,将内膜中膜厚度≥1.2 mm定义为动脉粥样硬化斑块,颈动脉粥样硬化斑块质地与周围组织相比呈低回声、表面粗糙不平定义为不稳定斑块,强回声且表面光滑定义为稳定斑块。
2.2 急性缺血性脑卒中患者发生END的多因素Logistic回归分析 以是否发生END为因变量(是=0,否=1),以单因素分析中差异有统计学意义的项目为自变量,进行多因素Logistic回归分析,赋值见表2。结果显示糖尿病、高血压、心房颤动病史以及颈动脉狭窄程度、NIHSS评分是缺血性脑卒中患者发生END的影响因素(均P<0.05)。见表3。

表2 变量赋值
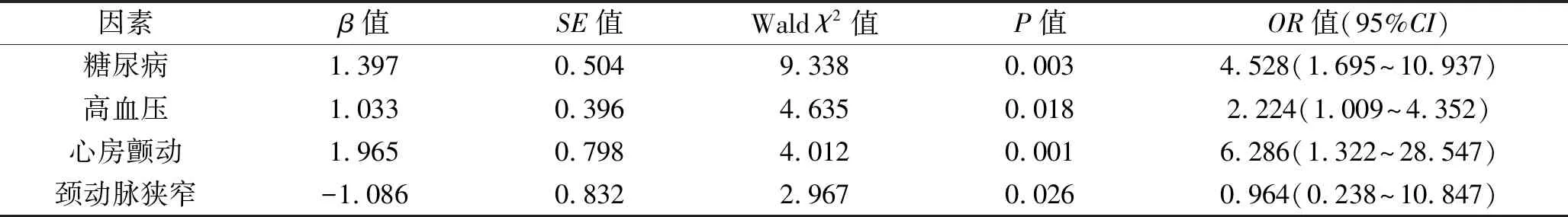
表3 急性缺血性脑卒中患者发生END的多因素Logistic回归分析
3 讨 论
近年来,随着人口老龄化不断加剧,老年缺血性脑血管疾病逐年增加;同时老年人常合并有基础病,发生END的风险增加,因此,END发病率逐年上升,这增加了临床治疗难度,同时也影响患者的预后[9]。有研究显示,END与血压变动、糖尿病、感染等因素有关[10]。本研究结果也显示,END组糖尿病、高血压、高脂血症、心房颤动、颈动脉狭窄程度≥50%及粥样硬化斑块不稳定的患者比例大于对照组(均P<0.05)。原因可能是:(1)合并糖尿病的急性缺血性脑卒中患者血糖水平偏高,高血糖产生毒性作用,诱发缺血脑组织肿胀[11],使脑组织及神经功进一步损伤能,容易发生END。(2)合并高血压患者多伴随有血管调节功能降低及侧支循环障碍,而缺血性脑卒中可引起周围血管供血不足,容易出现缺氧,引起乳酸堆积[12],进而破坏血脑屏障,损伤脑组织及患者神经系统。(3)颈动脉狭窄程度≥50%患者多伴随机械性阻塞,会引起脑部供血不足,导致颅内血管栓塞[13]。(4)心房颤动是导致心源性脑卒中最常见的原因,房颤患者发生脑卒中的风险是无房颤者的5倍[14]。既往房颤病史也被认为可以导致卒中患者预后不良、增加 END 发生的风险[15],原因主要是心房颤动是发生心源性栓塞的主要因素,而栓塞的存在会导致脑组织缺氧进而出现神经功能的损害,更容易引起END,同时房颤患者往往伴有某些心脏疾病如高血压心脏病、缺血性心脏病、心脏瓣膜病、病窦综合征和其他心肌病等,在并发急性缺血性脑卒中的同时,抗打击能力减弱,更容易导致心肺功能衰竭或多器官功能障碍,预后差[16]。(5)血脂异常与急性脑梗死发生 END 密切相关,有研究显示,三酰甘油水平是脑卒中患者早期临床结局独立的预测因子,三酰甘油水平越高,发生 END 的风险越大[17]。其可能的原因是急性脑卒中患者血浆中三酰甘油增加可破坏细胞膜功能,使红细胞变形能力降低,对血管内皮的黏附力增大,损伤血管内皮[18];同时血液流动性减慢,血脂沉积在脑血管壁形成粥样斑块,加重血管阻塞,影响梗死部位缺血再灌注,损伤神经元功能。(6)颈动脉粥样硬化是引起急性卒中的主要病理基础,颈动脉斑块破裂伴随而来的动脉血栓栓塞为急性卒中的重要机制,其形成的不稳定斑块是急性卒中的重要预测因素,颈动脉斑块的稳定性受各分子调控,不稳定斑块会引起血栓并发症或可能迅速进展为“罪犯斑块”的动脉粥样硬化斑块,加重动脉粥样硬化进展[19]。本研究结果显示END组颈动脉粥样硬化斑块不稳定性的比例更加高,可能的原因是斑块的稳定性改变所引起的斑块破裂、血栓形成及栓子脱落均会引起脑组织缺血缺氧,导致神经元及胶质细胞内分子释放到血液循环中,引起神经功能障碍,从而引起END[20]。
既往研究显示,白细胞计数增高可通过增加低灌注、介导促凝状态等方式导致END的发生。其原因可能是急性缺血会触发炎性反应,白细胞、各种促炎性细胞因子及补体被激活,产生炎症级联反应;血管内膜在各种因子的作用下发生不可逆性损伤,促进凝血系统激活,血凝块不稳定性增加,血管发生收缩,导致不稳定斑块脱落[21];同时,级联反应导致兴奋性氨基酸及一氧化氮大量释放,脑水肿加重,神经细胞大量坏死,最终导致神经功能缺损加重[22]。C反应蛋白是炎症的急性相反应标志物,其与急性缺血性脑卒中密切相关,其水平可间接反映缺血性卒中后机体炎性反应的强度,与卒中患者病情进展、病情严重程度、临床预后息息相关[23]。本研究结果也显示,END组白细胞计数、C反应蛋白水平高于非END组(P<0.05),提示炎性反应在急性缺血性卒中后END中起着至关重要的作用。作为纤溶酶水解交联纤维蛋白的特异降解产物,D-二聚体在一定程度上反映了体内纤维蛋白的活性,血浆中D-二聚体水平的异常升高提示机体内可能有血栓形成。有文献报告,D-二聚体与缺血性脑卒中密切相关,血清D-二聚体水平可作为鉴别患者是否发生脑卒中及病情严重程度的重要参考指标[24]。本研究中END组D-二聚体水平高于对照组(P<0.05),D-二聚体水平升高反映了体内继发性纤维蛋白溶解功能亢进,说明血栓未完全溶解或有继发性血栓形成,更容易引起END,对于-二聚体升高的患者应该加强抗栓或者降纤治疗,防止END的发生。
NIHSS是评估脑卒中严重程度的工具,评分越高表示患者梗死面积越大,神经功能缺损越严重,更容易引起END。但对于轻型脑卒中患者,NIHSS并不能评估一些可能影响患者功能的重要缺陷,如手部力量和灵活性、步态、细微的非优势半球功能异常等[25]。在本研究中,我们也发现有部分NIHSS评分较低的轻型脑卒中患者出现END,因此即使是轻型脑卒中患者,在进行NIHSS评估的同时,早期也应积极给予标准的脑卒中治疗和管理,以降低其发生END的风险。
多因素Logistic回归分析结果显示,患者合并高血压、糖尿病、心房颤动病史以及颈动脉狭窄程度是急性缺血性脑卒中患者发生END的影响因素。对于存在上述危险因素的急性缺血性脑卒中患者,应尽早干预,以预防END。例如在发病后24 h内通过超声、CT血管造影或磁共振血管造影等手段,评估轻型脑卒中患者的血管情况,以排除大动脉粥样硬化[26];同时应早期排查患者有无房颤,为卒中并发房颤患者提供二级预防策略,以降低患者发生END的风险,改善卒中预后。
综上所述,合并高血压、糖尿病、心房颤动,以及颈动脉狭窄程度≥50%的急性缺血性脑卒中患者容易发生END。临床上,应尽早评估急性缺血性脑卒中患者并发症的情况,以及神经功能缺损程度,从而早识别、早干预END,降低患者的致残率和死亡率。但本研究样本量较少,所得结果还有待更大样本、多中心的研究证实。
