红细胞分布宽度联合降钙素原检测对急性胰腺炎严重程度及预后评估价值分析
2020-04-07刘静
刘 静
四川省江油市第二人民医院(江油 621701)
急性胰腺炎(Acute pancreatitis,AP)患者病情多变、进展迅速,在急腹症中较常见[1],临床可见胰腺的局部炎症,也可伴随其他脏器的功能变化[2]。AP可分为轻症急性胰腺炎(Mild acute pancreatitis,MAP)及重症急性胰腺炎(Severe acute pancreatitis,SAP)两种,目前,临床上主要参考影像学检查、临床指标及实验室检查等判断AP的严重程度[3],这要求临床医师联合应用多种方法,由于AP相关的指标复杂,在评估疾病严重程度和预后时,要消耗较多的时间,准确性、客观性也受到影响[4],鉴于以上局限性,寻求新的检测方法具有一定意义。降钙素原(Procalcitonin,PCT)为降钙素的前体物质,红细胞体积分布宽度(Red blood cell volume distribution width,RDW)和心肌梗死、心力衰竭、肺栓塞等有关。本研究分析了RDW联合PCT在评估AP严重程度及预后中的价值,现报告如下。
资料与方法
1 一般资料 随机选取2016年1月至2019年6月我院就诊的AP患者118例。入选患者均符合AP的诊断标准[5],排除了合并有严重先天性疾病,免疫系统疾病,严重心、肺等脏器功能不全,肝、肾功能衰竭等情形。按照疾病诊断,将患者分为轻症急性胰腺炎(MAP)组59例和急性胰腺炎合并严重感染(SAP)组59例。MAP组男33例,女26例,年龄39~58岁,平均(45.9±9.1)岁;SAP组男33例,女26例,年龄42~59岁,平均(46.3±8.7)岁,比较两组患者的年龄、性别等临床资料,差异无统计学意义(P>0.05),具有可比性。本研究获取了患者及家属的知情同意,经医院伦理委员会同意批准开展。
2 研究方法 患者入院后给予禁食、补液和胃肠减压等常规治疗,同时注意监测各脏器功能。入院24 h后,抽取患者外周血,予以肝素钠抗凝。检测PCT所用仪器为Roche MODULAR E170型电化学发光免疫分析仪,检测方法为双抗夹心免疫化学发光法。超敏C反应蛋白(hs-CRP)的检测方法为免疫散射速率比浊法;血清肿瘤坏死因子-α(TNF-α)和白介素-8(IL-8)采用酶联免疫吸附法检测;试剂盒的生产厂家为康肽生物科技。RDW的检测使用Abbott CD-3700型号的血细胞分析仪检测。依照入院24 h以内各项临床指标的最差数值评估患者的急性生理及慢性健康(APACHE-Ⅱ)分数。
3 观察指标 观察两组患者的病情变化,记录患者的预后,记录患者的APACHE-Ⅱ评分、PCT、RDW、hs-CRP、TNF-α、IL-8等指标。
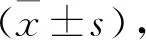
结 果
1 两组临床指标对比 见表1。SAP组患者的各指标评分均明显高于MAP组,比较差异有统计学意义(P<0.05)。
2 预后不同患者的临床指标比较 见表2。SAP组59例患者中,有7例死亡,病死率为11.9%,死亡的AP患者各指标均明显高于存活的AP患者,两组比较差异有统计学意义(P<0.05)。

表1两组临床指标的对比

表2预后不同患者的临床指标比较
3 相关性分析 见表3、图1。通过Pearson和Spearman相关性分析,本研究中PCT、RDW、hs-CRP、TNF-α、IL-8为影响AP预后的独立危险因素,且与APACHE-Ⅱ评分存在正相关性。
4 APACHE-Ⅱ评分、PCT、RDW对SAP患者院内死亡的评估价值ROC曲线分析 APACHE-Ⅱ评分、PCT和RDW对SAP患者院内死亡的评估价值ROC曲线分析显示,曲线下面积分别为0.859,0.825和0.847。APACHE-Ⅱ评分的曲线下面积为0.859(95%CI:0.740~0.976,P=0.001);PCT的曲线下面积为0.825(95%CI:0.687~0.964,P=0.004);RDW的曲线下面积为0.847(95%CI:0.746~0.945,P=0.001);PCT+RDW的曲线下面积为0.913(95%CI:0.830~0.993,P=0.001),特异性为85%,敏感性为86.5%,见图2。

表3Pearson相关性分析

注:A至E依次为PCT、RDW、hs-CRP、TNF-α以及IL-8与APACHE-Ⅱ评分的相关性

图2 PCT+RDW预测SAP患者预后的ROC曲线
讨 论
1 AP的严重程度及预后的评估价值 伴随着医疗技术的发展,人们对AP的认识也在不断提升。近年来,APACHE-Ⅱ评分、Ranson评分以及BISAP评分等都广泛应用于AP的病情评估,这对患者脏器功能不全及预后有着较好的预测价值[6]。其中APACHE-Ⅱ评分应用最多,其特异度、敏感度较高,最早Knaus等于上世纪80年代提出。有报道称该评分系统预测AP患者死亡的灵敏度超过80%,特异度70%[7]。本研究结果表明,SAP组APACHE-Ⅱ评分明显高于MAP组,也说明该评分能用作AP病情评估的工具。然而该评分有12个急性的生理指标,操作繁复,效率较低,且对SAP的特异度较低,因此APACHE-Ⅱ评分评估AP病情存在一定的局限性。AP患者预后多数较好。AP的总体病死率在5%~10%之间,AP造成的死亡多与胰腺本身和其周围组织的感染有关,约半数患者AP后期容易发生感染性胰腺坏死,并且AP合并重症感染的病死率可至40%[8]。 因而尽早预估AP的严重程度,对发生重症感染的患者预后作出有效分析,对AP患者的治疗方案有着重要影响。考虑到AP合并重症感染病情危重,需要及时、有效地治疗,快速评估。
2 PCT及RWD的检测分析 本研究评估了两组入院24 h内PCT、RDW、hs-CRP、TNF-α、IL-8等指标,发现SAP患者的指标升高明显高于MAP组。hs-CRP是在机体发生炎症反应时,以肝细胞、单核巨噬细胞为主释放的反应蛋白[9],但其特异性差,患者发生其他原因导致的炎症反应时,也会出现该指标的水平升高[10],从而影响到AP病情的判断。IL-8为中性粒细胞的诱导物、趋化因子,与AP病情的严重程度相关[11]。TNF-α从活化的巨噬细胞中分泌,AP发作后其水平升高,6个小时可达峰值[12]。本研究表明,上述三个物质都和AP的严重程度相关。
PCT常作为诊断感染的一项参考,它自甲状腺髓质细胞分泌,是一种由116个氨基酸构成的糖蛋白[13]。健康成人该物质主要由甲状腺C细胞分泌,血液里的中PCT含量较低,但一些病理条件下,PCT水平可显著上升,此时PCT多从甲状腺之外的其他组织如由内毒素刺激肝、肾和肌肉等分泌[14]。同评价全身炎症反应的常见指标相比,PCT可以在疾病早期特异性反应出病情变化。有研究认为,PCT在AP早期诊断和疗效预测方面,比IL-8、hs-CRP 等有着更好的敏感性、特异性。本研究结果正相关性说明PCT与APACHE-Ⅱ评分的相关性最大[15]。该方案的检测方法简单明了,有助于SAP的诊断。AP患者全身炎症反应,红细胞的变形性、循环半衰期等出现变化,细胞核酸、蛋白结构和脂质等破坏会减少红细胞生存时间,炎性因子能够抑制红细胞成熟。未分化成熟的红细胞进入循环造成RDW水平上升,而RDW在评估AP预后方面的研究报道较少。RDW反映周边红细胞体积异质性,能够反映红细胞体积的变异程度。RDW最早用在贫血的分类,近年来发现其与心脑血管疾病、重症感染及肾功能不全等也有很强的联系。本研究结果表明,RDW是AP患者院内死亡的独立危险因素,绘制ROC曲线进行分析,RDW曲线下面积是0.847,与APACHE-Ⅱ评分十分接近,这说明RDW对SAP患者死亡风险具备较好的预测性。APACHE-Ⅱ评分在AP的病情评估中较为常用,且有着较好的特异度和敏感性,相关研究认为,AP患者发病前48 h内的APACHE-Ⅱ评分数值可用于评价AP的预后。且AP患者发病前48 h内的APACHE-Ⅱ评分与患者的病死率有着明显的相关性。本次研究得出PCT以及RDW单个曲线下面积均稍小于APACHE-Ⅱ评分的曲线下面积,但是PCT联合RDW时曲线下面积可至0.913,该数值明显高于APACHE-Ⅱ评分的曲线下面积,且特异性及敏感性均在85%以上,因此可认为PCT联合RDW可于AP患者病情早期用来预测SAP的严重程度和预后,PCT和RDW的水平较高的SAP患者,发生院内死亡的风险也较高。且PCT、RDW在血常规中作为常见的检测指标,操作方便,临床应用实际可行。
本研究发现,RDW与AP病情和APACHE-Ⅱ评分有明显相关性,提示RDW可用作评估AP严重程度和预后的指标。由于RDW在各级医院广泛开展,具有技术成熟、操作简便 、快速等特点,对评估AP病情具有优势。但本研究样本的例数较小,对AP的分组不够详细,因此有待今后进一步研究完善。
综上所述,联合检测RDW和PCT对于AP严重程度和预后判断具有重要价值,可考虑作为临床治疗AP的实时监测指标。
