临床采用CT 与MRI 诊断股骨头缺血坏死的价值比较
2020-04-05兰庆花
兰庆花
(遂宁市中心医院放射影像科 四川 遂宁 629000)
在临床中,股骨头缺血坏死较为常见,是骨科领域中较为难治的疾病,按照类型可分为创伤性与非创伤性,早期患者的主要表现为髋关节疼痛,而后期时会形成股骨头塌陷、髋关节脱位,对患者生活造成极大影响。为了给予更加有效的治疗,诊断的准确性是第一步,在后续医师判定病况时有极大的借鉴意义。本文试对CT 与MRI 诊断进行对比研究,讨论更具优势性的骨头缺血坏死诊断方式,现报道如下。
1 资料与方法
1.1 一般资料
2016 年8 月至2019 年4 月期间,选取114 例于我院收治的股骨头缺血坏死患者为此次研究对象,分别采取CT 与MRI诊断。其中男性56例,女性58例,平均(43.57±3.64)岁。
纳入标准:所选患者均收诊于骨外科;患者以及家属已阅读此次研究计划,同意研究;患者临床症状表现为步行时跛足、股骨头疼痛;经我院医学伦理会批准。
1.2 方法
采用CT SOMATOM Beflnltion Flash 机型扫描,层距及层厚均为1.5mm,骨窗(窗宽2000,窗位400)及软组织窗(窗宽240,窗位40)。采取 MRI MAGNETOM Aera 扫描,场强为1.5T,T1序列(TR598ms、TE11ms),T2序列(TR4400ms、TE78ms)及PD 序列(TR3140ms、TE35ms)。
1.3 观察指标
诊断结束后比较两组诊断方式对股骨头缺血坏死的检出率。
1.4 统计学分析
以SPSS20 处理,计数资料以χ2检验、百分数表示。P<0.05 时有差异,有统计学意义。
2 结果
CT 诊断后确诊94 例,漏诊20 例,检出率82.45%;MRI 诊断后确诊后108 例。漏诊6 例,检出率94.73%。对比数据具有差异性,P<0.05,见表1。
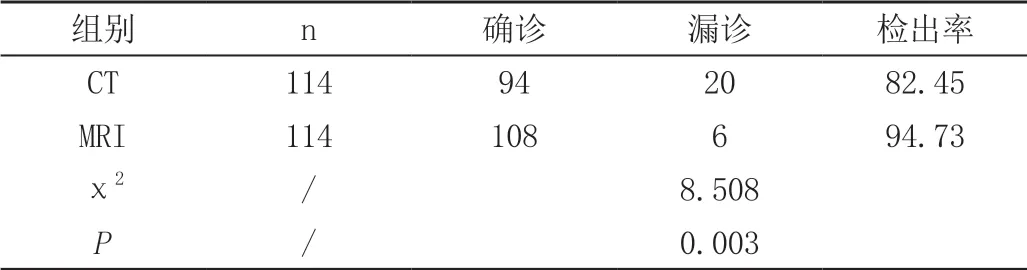
表1 检出率对比
3 讨论
股骨头部位大多数具有关节软骨包裹,在人体中不与周围软组织产生直接性接触;该部位不像其他丰富的软组织附着骨骼,而股骨头部位缺乏侧支循环,因此容易发生骨坏死。一般而言,股骨头内血供应主要通过头颈交界处进入股骨头,其中包括旋股内侧动静脉、旋股外侧动静脉,如果股骨头部位的旋骨受到破坏,那么很容易发生缺血性坏死[1]。
CT 扫描时可以更好地显示出股骨头破坏状况[2];因为该方式可以将股骨头内骨小梁的变形或增粗状况准确呈现出来,通过影像医生可以更好地判断股骨头坏死程度以及情况。最后CT 扫描还可以完整地呈现出股骨头内部状况,例如股骨头内部出现破裂、死骨、脱位等情况均可以由CT 诊断反应出来。在采取MRI 诊断时,检出率较高,其中敏感性和准确性也较强。
虽然二者同样具有优势,但在进行比较时也有许多不同,例如对于早期股骨头缺血性坏死,血液供应中断12小时后骨髓细胞、骨细胞等会发生坏死,但是骨小梁不会塌陷,矿物质水平也没有明显变化这一特征在采取CT 检查时无阳性征兆。而采取MRI 检查时可反映出局部炎症表现为“线样征”[3]。另外随着病情发展,坏死组织会自主修复,肉芽组织向坏死部位生长,皮质相对薄弱的部位会因为重力作用而产生应力线上的微骨折线,在采取MRI 检查时会反应出现“线样征”。另外患者的骨质吸收和破骨活动不断发展,在采取CT 检查时可以看出骨质疏松、透亮区域,但MRI 检查时坏死区域的信号会因为病变发展改变。
综上,从本文中可以看出,在检查股骨头缺血坏死中,采取MRI 检查的检出率较CT 检查高,且对早期股骨头坏死仍有较高的诊断价值,值得推广。
