术中气道峰压监测对经口内镜下肌切开术气体相关并发症的预测价值*
2020-04-02李雪李林艳秦佳敏文黎明
李雪,李林艳,秦佳敏,文黎明
(1.西南医科大学临床医学院,四川 泸州 646000;2.四川绵阳四〇四医院 消化中心,四川 绵阳 621000)
经口内镜下肌切开术(peroral endoscopic myotomy,POEM)在治疗贲门失弛缓症(achalasia,AC)中具有可以保持消化道管腔的完整性、避免穿孔和减少消化道瘘等优势,在临床上应用越来越广泛,但同时也会出现多种并发症[1]。气体相关并发症是最常见的一种,症状较轻者可不需处理,但严重者可短时间内导致呼吸循环急剧变化,危及生命。因此,及早预测气体相关并发症的发生,并积极采取预防措施具有重要意义,而术中麻醉关键监测指标的变化是内镜操作医师最直观的参照。有文献[2]报道,POEM术中气体相关并发症的发生可伴随气道峰压(peak pressure,Ppeak)的升高。但查阅国内外文献,目前无相关研究就术中Ppeak监测在预测气体相关并发症中的作用进行深入探索。本文通过分析Ppeak变化与气体相关并发症的关系,探讨POEM术中气体相关并发症的早期诊断方法。
1 资料与方法
1.1 一般资料
选取2014年1月-2019年4月在四川绵阳四〇四医院行POEM手术治疗的38例患者。其中,男22例,女16例,比例为1.38∶1.00,年龄23~77岁,平均51.5岁,病程6个月 ~ 15年,平均7.5年。根据有无发生气体相关并发症及其严重程度[3-6],分为:A组(n= 10),无气体相关并发症;B组(n= 15),轻度气体相关并发症(纵隔气肿或/和皮下气肿);C组(n= 8),中度气体相关并发症(纵隔、皮下气肿合并气腹);D组(n= 5),重度气体相关并发症(合并气胸)。
入选标准:经临床症状、上消化道钡餐造影及胃镜诊断的AC,且术前常规检查已除外凝血功能异常、严重心肺功能障碍、无法耐受全身麻醉气管插管机械通气等手术禁忌者,所有患者均签署手术知情同意书。
1.2 器械
Olympus 260及ERBE ICC200主机,CO2送气泵,Olympus内镜下注射针、IT刀、Dual刀、ERBE海博刀,ERBE APC300氩离子凝固器,FD-1U-1热活检钳,HX-610-135钛夹。
1.3 方法
1.3.1 术前准备术前禁食48~72 h,手术日内镜下应用无菌水冲洗食管和胃腔,术前30 min静脉应用抗生素预防感染。
1.3.2 麻醉方法静脉注射咪达唑仑0.1 mg/kg、依托咪酯0.2 mg/kg、舒芬太尼0.4 μg/kg、罗库溴铵0.6 mg/kg,经快速诱导后进行气管插管,持续机械通气。术中通过麻醉维持及调节呼吸参数,使呼吸频率维持在10~15次/min,潮气量维持在8~10 mL/kg。术中动态监测麻醉关键指标的变化,包括通气功能监测(Ppeak)、氧合状态监测[血氧饱和度(pulse oxygen saturation,SpO2)]和循环功能监测[平均动脉压(mean arterial pressure,MAP)、心率(heart rate,HR)]。
1.3.3 术后处理术后禁食禁饮72 h,常规静滴质子泵抑制剂(proton pump inhibitors,PPI)抑酸,并延续抗生素治疗2 d,给予营养支持等。手术操作者均为四川绵阳四〇四医院消化内科主任医师。手术过程见图1。
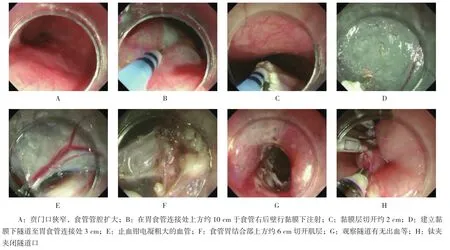
图1 POEM操作过程Fig.1 The POEM process
1.4 观察指标
按压患者颈部、面部、胸部等皮下组织可否出现捻发感或握雪感,明确有无皮下气肿、纵隔气肿、气胸、气腹,术后常规行胸部CT以明确。
气体相关并发症影响因素指标包括:一般情况:年龄、性别、病程时间、既往治疗史;临床严重程度:按照Eckardt评分标准评估临床表现、食管形态是否为S形;术中操作:隧道入口建立方式(纵行、倒T行)、隧道长度(短隧道≤7 cm)、肌切开深度(环形、全层、渐进式全层)、操作时间。
记录每例患者麻醉插管成功后1 min(T1)、隧道建立 10 min(T2)、隧道建立完成(T3)、肌层切开10 min(T4)、肌层切开完成(T5)相应时间点的Ppeak值。同时以Ppeak在1 min内升高≥30%设定为显著升高。
1.5 统计学方法
采用SPSS 24.0统计软件对数据进行分析,计量资料以均数±标准差(±s)表示。二分类和无序分类资料采用χ2检验或Fisher确切概率法,多因素分析采用Logistic回归分析,有序分类资料采用Mann-WhitneyU检验。组间Ppeak值比较采用Kruskal-Wallis检验,并用Bonferroni法进行两两比较。P< 0.05为差异有统计学意义。同时计算Ppeak值发生显著升高对预测气体相关并发症的灵敏度、特异度、阳性预测值和阴性预测值。
2 结果
2.1 气体相关并发症发生情况
所有患者中有28例(73.68%)出现气体相关并发症。轻度15例(39.47%),经过1~3 d自行吸收,未做特殊处理。中度8例(21.05%),其中3例术中以20 mL注射器吸收适量生理盐水,拔出注射器芯后,在右侧腹中部行腹腔穿刺,排出气体,1例手术后当天于病房内行腹腔穿刺,其余自行吸收。重度5例(13.16%),均合并纵隔气肿、皮下气肿、气腹和气胸,其中3例双侧肺压缩体积小于20.00%,有1例术中腹部高度膨隆,出现重度皮下气肿(颈面部、胸背部),行术中腹腔穿刺排气,未做其他特殊处理,1例左侧肺压缩体积60.00%,右侧肺压缩体积30.00%,且合并重度皮下气肿、气腹,术中立即请胸外科行胸腔闭式引流,并行腹腔穿刺排气,1例左侧肺压缩体积40.00%,右侧肺压缩体积10.00%,术后患者出现胸闷、气紧,于床旁行胸腔闭式引流,术后胸部CT检查提示有纵隔气肿、气胸和气腹存在。见图2。
2.2 气体相关并发症的影响因素分析
单因素分析结果显示,有无气体相关并发症的两组患者在既往治疗史、是否为S形食管、隧道入口建立方式、手术时间上差异有统计学意义(P<0.05)。见表1。多因素分析结果显示,POEM手术时间为气体相关并发症的独立危险因素(=1.132,95%CI:1.011~1.267,P=0.032)。见表 2。
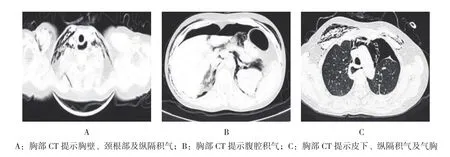
图2 胸部CT所示Fig.2 Chest CT scan
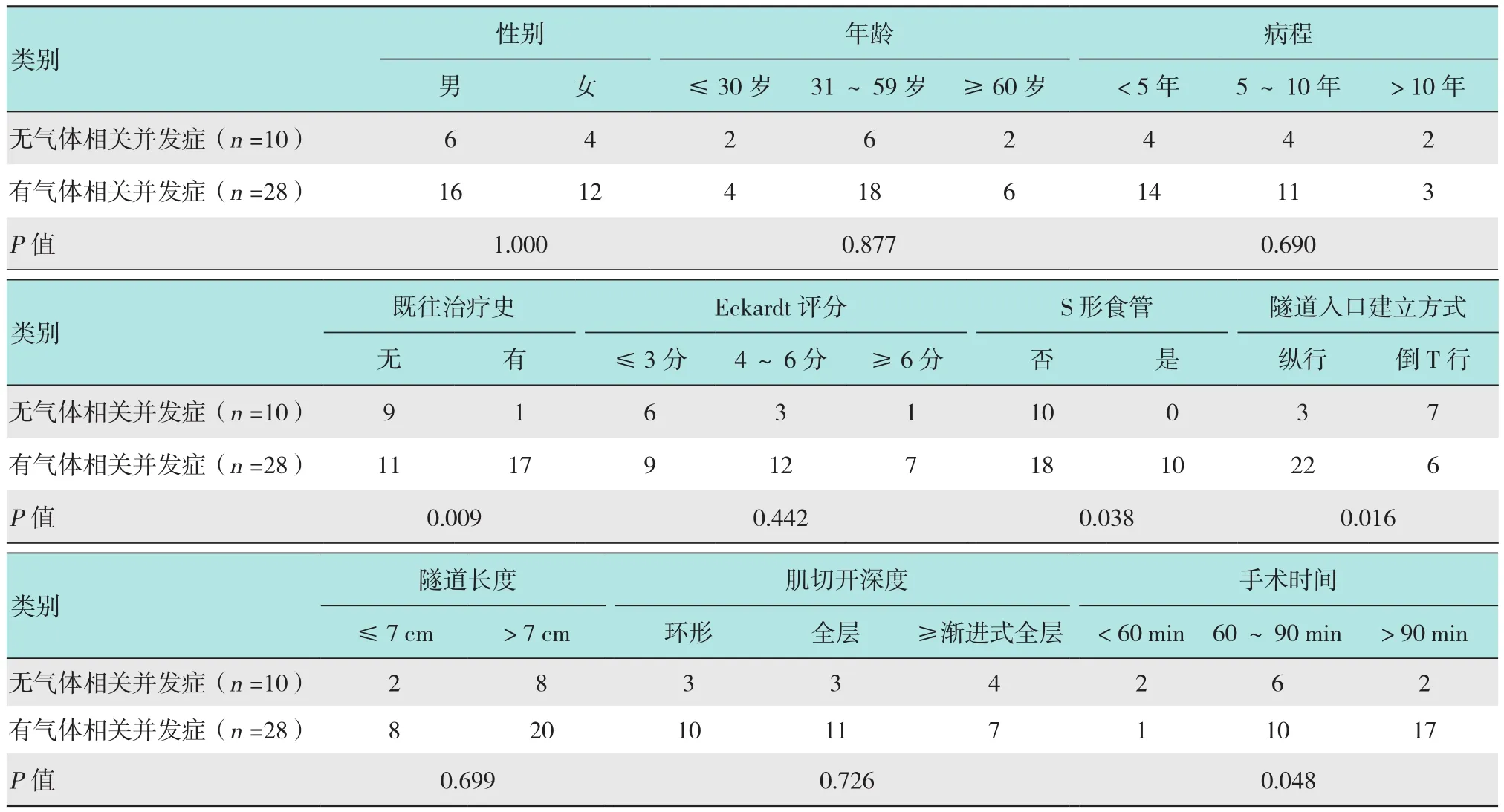
表1 POEM手术气体相关并发症的单因素影响因素分析 例Table 1 Univariate analysis of influencing factors of gas-related complications in POEM n
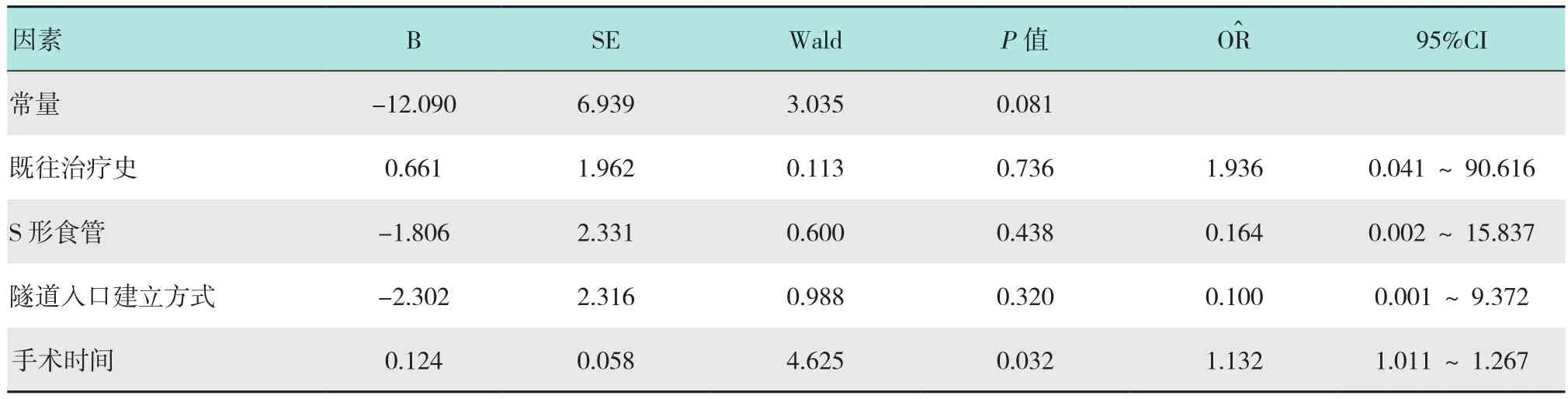
表2 POEM术中出现气体相关并发症的多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis of gas-related complications in POEM
2.3 4组患者术中不同时间点Ppeak比较
2.3.1 组内比较4组患者的Ppeak在T1~T3、T4~T5时间段内均呈上升趋势,T3~T4时间段内均呈下降趋势,并且C组与D组在T2~T3时间段内的升高幅度明显高于A组与B组。见图3。
2.3.2 组间比较4组患者在T1、T2时Ppeak差异无统计学意义(P>0.05);C、D 两组 Ppeak在 T3、T4和T5时明显高于A、B两组(P<0.05);A组与B组、C组与D组在T3、T4时Ppeak差异无统计学意义(P>0.05);T5时B组高于A组,D组高于C组,差异均有统计学意义(P<0.05)。见表3。
2.4 Ppeak出现明显升高预测气体相关并发症的准确性
4组患者术中出现Ppeak明显增加者分别为:A组2例(20.00%,2/10),均出现在隧道建立过程中;B组10例(66.67%,10/15),其中7例只在隧道建立过程中出现,3例在隧道建立过程和肌切开过程中都有出现;C组7例(87.50%,7/8),在隧道建立过程和肌切开过程中都有出现;D组5例(100.00%,5/5),在隧道建立过程和肌切开过程中都有出现。术中Ppeak明显升高预测气体相关并发症的灵敏度78.57%(22/28)、特异度80.00%(8/10)、阳性预测值91.67%(22/24)和阴性预测值57.14%(8/14)。
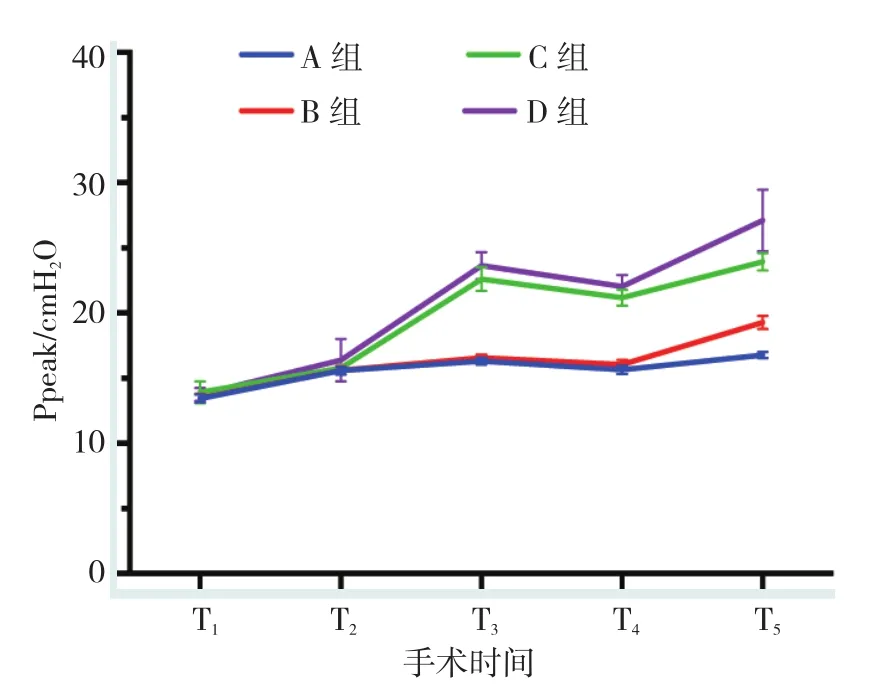
图3 4组患者不同时点Ppeak趋势图Fig.3 Trend chart of airway peak pressure at different time of four groups
表3 4组患者不同时间点Ppeak比较 (cmH2O,±s)Table 3 Comparison of airway peak pressure at different time points of four groups (cmH2O,±s)
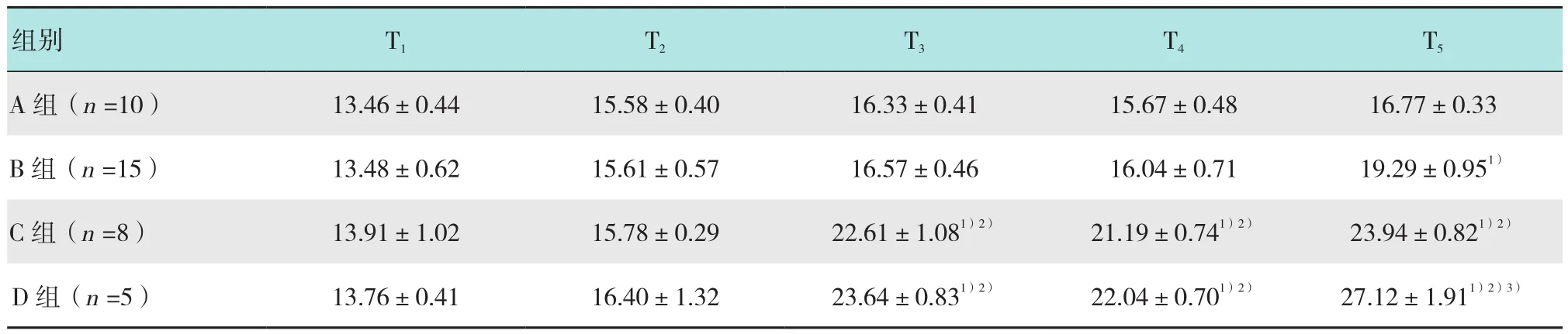
表3 4组患者不同时间点Ppeak比较 (cmH2O,±s)Table 3 Comparison of airway peak pressure at different time points of four groups (cmH2O,±s)
注:1)与A组比较,差异有统计学意义(P <0.05);2)与B组比较,差异有统计学意义(P <0.05);3)与C组比较,差异有统计学意义(P <0.05)
组别 T1 T2 T3 T4 T5 A 组(n =10) 13.46±0.44 15.58±0.40 16.33±0.41 15.67±0.48 16.77±0.33 B 组(n =15) 13.48±0.62 15.61±0.57 16.57±0.46 16.04±0.71 19.29±0.951)C 组(n =8) 13.91±1.02 15.78±0.29 22.61±1.081)2) 21.19±0.741)2) 23.94±0.821)2)D 组(n =5) 13.76±0.41 16.40±1.32 23.64±0.831)2) 22.04±0.701)2) 27.12±1.911)2)3)
3 讨论
POEM是治疗AC有效且安全的方法,由于隧道空间过于狭窄,需不断注气扩张食管管腔。目前,术中内镜注气,使用CO2较空气可明显降低POEM手术气体并发症的危险性已取得共识。因此,本内镜中心常规使用CO2注气泵作为注气来源。但气体相关并发症仍是POEM术中最常见的并发症,其发生率在各项研究报道中相差较大,有的甚至高达100%[7-9]。本研究中,38例行POEM治疗的AC患者,气体相关并发症发生率为73.68%。通常情况下,皮下气肿可不予处理,但大量气胸、气腹和纵隔气肿可直接导致呼吸循环的急剧变化,所以在术中预测气体相关并发症的发生、积极采取预防措施、判断是否需行紧急处理至关重要,如:胸腔闭式引流和腹腔穿刺放气[10]。
首先,对可能导致气体相关并发症的影响因素进行分析,发现手术时间过长、存在既往治疗史、S形食管、隧道入口建立方式为单纯纵行切开是其危险因素,且手术时间为其独立危险因素。提示:如果在POEM手术中出现导致手术时间延长的因素,则发生气体相关并发症的概率会明显提高。术前治疗史,如:支架植入、扩张、手术等,会造成黏膜下层的粘连,增加隧道建立的难度。过度扭曲的S形食管,同样会增加POEM难度,导致手术时间增加。而单纯纵行切开隧道入口,会导致内镜被出口处黏膜紧密包绕,长时间的气体注入和排出不畅,使隧道内气体处于高压状态,易出现气体相关并发症[9,11]。因此,可能导致手术时间延长和使气体不易溢出的因素会增加气体相关并发症的风险。
在机械通气过程中,Ppeak增高是最为常见的压力报警因素,常伴随通气困难和氧供给不足,若不及时识别和快速处理,严重者可危及患者生命。本研究发现,不论有无出现气体相关并发症,术中Ppeak随时间的增加均呈相对升高趋势,同时根据气体相关并发症严重程度分组观察发现,合并气腹及气胸者在隧道建立10 min后升高幅度明显高于单纯纵隔、皮下气肿。分析其原因为:①随着手术时间的增加,气道分泌物增多,甚至使气管导管尖端堵塞,导致气道阻力增加,术中通过吸痰处理后,可见Ppeak下降;②术中持续不断的CO2注入,如果过多聚积在腹腔,腹内压增高出现气腹,使膈肌抬高,过多聚积在胸腔,使胸腔内负压变正,出现气胸,均会使肺的舒张功能受限,导致胸廓和肺顺应性下降,气道阻力增加,Ppeak升高,这时需使用胃镜抽吸食管内气体,必要时行腹腔穿刺排气及胸腔闭式引流,可使Ppeak值下降,本研究结果显示,开始进行肌切开过程10 min内Ppeak低于隧道建立完毕时,则可能是进行了上述处理的缘故[12];③POEM技术的关键点及难点在于隧道的建立,狭窄的隧道和丰富的血管,使穿孔、出血、气体相关并发症在此过程中发生率最高,所以合并气腹、气胸组在隧道建立后半时间段Ppeak升高最明显,而且笔者也证实:术中Ppeak出现明显升高的时点,大多出现在隧道建立的过程中。本研究还发现,在肌切开完成时,气腹与气胸组,单纯纵隔皮下气肿与无气体相关并发症组的气道峰压值才有明显差异,更加证实随着时间的延长,气体相关并发症发生率会越来越高,而且会越来越严重。
当出现气体相关并发症时,甚至会出现气腹、气胸使肺通气功能受限,但机体的代偿功能可能使血压、HR、SpO2维持在正常范围,易引起术者忽视,当肺的舒张严重受限时,则导致通气/血流比例严重失调[6-7]。本研究以术中Ppeak在1 min内升高≥30%设定为显著升高,发现其预测气体相关并发症的灵敏度超过70.00%,特异度达80.00%,阳性预测值也在90.00%以上,这说明:POEM术中出现Ppeak显著升高多有气体相关并发症的发生,具有较好的预测价值。因此,在进行操作过程中应密切关注气道压的变化,当出现显著变化时,按压患者颈、面、胸部是否有捻发感,注意控制送气量;同时,观察患者腹部形态,如果隆起明显,术者可使用胃镜尽量抽吸食管内气体,必要时行腹腔穿刺放气,并积极进行肺部听诊,当出现呼吸音减弱或消失,结合SpO2下降,可予以胸腔闭式引流,如有必要则停止手术。特别是在隧道建立过程中,当出现Ppeak持续显著升高,更应警惕气腹、气胸的发生[12-13],及时通知麻醉师排除麻醉相关因素[14]。
综上所述,存在既往治疗史、S形食管、隧道入口建立方式为单纯纵行切开以及手术时间过长会增加POEM术中发生气体相关并发症的风险,术中Ppeak监测在预测气体相关并发症方面具有较高的临床价值,通过早期预防及干预可降低围手术期风险。但术中引起Ppeak变化的因素较多,涉及患者、麻醉和手术等方面,可继续研究上述因素对Ppeak的影响,并扩大样本量来加以证实其预测价值。
