胸部CT扫描在新型冠状病毒肺炎检查中的应用研究
2020-04-01王柏烨文翠昆路世龙陈小军张旭晴晏林明聂世琨
王柏烨 文翠昆 路世龙 陈小军 张旭晴 晏林明 时 培 聂世琨*
新型冠状病毒肺炎(COVID-19)[1]其流行病学特点为目前所见传染源主要是新型冠状病毒(2019-nCoV)感染的患者,无症状感染者也可能成为传染源[2]。经呼吸道飞沫和接触传播是主要的传播途径,在相对密闭的环境中长时间暴露于高浓度气溶胶情况下存在气溶胶传播的可能[3-4]。临床以发热、乏力及干咳为主要表现,少数患者伴有鼻塞、流涕、咽痛和腹泻等症状;重症患者出现呼吸困难和(或)低氧血症,并快速进展为急性呼吸窘迫综合征、脓毒症休克、代谢性酸中毒和出凝血功能障碍等[5]。发病早期外周血白细胞总数正常或减低,淋巴细胞计数减少,部分患者可出现肝酶、乳酸脱氢酶、肌酶和肌红蛋白增高;部分危重患者可见肌钙蛋白增高,D-二聚体升高、外周血淋巴细胞进行性减少;在鼻咽拭子、痰、下呼吸道分泌物、血液、粪便、尿液等标本中可检测出2019-nCoV核酸[6]。如何早发现、早诊断非常重要,而核酸检测和影像学检查是早期发现和诊断COVID-19的可靠手段,但前期核酸检测所需时间比较长、核酸检测试剂盒缺乏等,使得影像学检查就显得尤为重要。南方医科大学珠江医院自2020年2月1日开始将门诊两台DR和一台CT作为发热门诊机房专用,并将其隔离为单独的区域,专门为筛查和诊断COVID-19提供检查。
1 资料与方法
1.1 一般资料
选取2020年1月20日至2020年2月20日珠江医院收治的663例有发热症状和流行病学接触史的患者,其中男性395例,女性268例;年龄11~86岁,平均年龄(51±10)岁;临床表现为发热、干咳或咳白色粘液痰,部分伴有头痛、乏力、气促、全身酸痛不适等[7]。所有患者均进行影像学DR或CT检查,其中8例行DR胸部及胸部薄层CT扫描。
1.2 纳入标准
发热门诊的发热患者和有COVID-19流行病学接触史、有湖北疫区停留史(居住、旅游、经停靠站高铁)的人群。
1.3 设备与扫描
采用16排螺旋CT(荷兰PHILIPS MX 16-slice)进行胸部检查,患者戴口罩,检查过程中保持仰卧位,抬高双臂,深呼吸后屏气,使患者的胸腔充分扩张后进行扫描,扫描方向为头足方向[8]。容积CT扫描参数为管电压120 kV,管电流自动调节,探测器16排,扫描层厚5 mm;重建参数为1.0~1.5 mm薄层,重建矩阵512×512,视野(field of view,FOV)300~420 mm。
1.4 图像分析
CT图像均由两位高年资医生共同阅片,结合其流行病学史和临床症状诊断,意见有分歧时协商一致。
CT检查图像有常规胸部肺窗和纵膈窗的5 mm和1 mm图像,还可采用多种图像后处理技术,其中包括容积再现(volume rendering,VR)、多平面重建(multiple planar reconstruction,MPR)等。可基于薄层CT数据重建,任意选择在横断面、矢状面和冠状面观察,有利于病灶早期检出,评估病变性质和范围,发现DR不易观察的细微变化。
2 结果
2.1 影像学检查情况
对663例受检者影像学扫描的图像质量都达到了临床诊断要求。从8例行DR胸部+胸部薄层CT扫描患者的图像对比发现,CT图像在诊断中细节和层次更丰富,位置和范围更准确,能显示肺部病灶有无累及支气管。通过胸部DR和CT发现有肺部炎症患者13例,其中疑似COVID-19患者5例,最终4例结合核酸检测和流行病学史确诊为COVID-19患者。
2.2 确诊病例分析
(1)病例1:患者女性,60岁,湖北武汉市人,体温38.5 ℃,干咳,19日来广州探亲。胸部DR右侧第三前肋间见小斑片状影;当日CT示双肺多发团块、斑片状影,左下肺磨玻璃样病灶,符合COVID-19特征表现,核酸检测阳性,见图1。
(2)病例2:患者女性,25岁,1周前无明显诱因干咳,发热2 d,体温38.4 ℃,全身肌肉轻度酸痛,途径湖北高铁短暂停留史。CT示右上肺小点片状影,左中下肺野多处大片磨玻璃影,并可见实变病灶,明显空支气管征,符合COVID-19特征表现;核酸检测阳性,见图2。
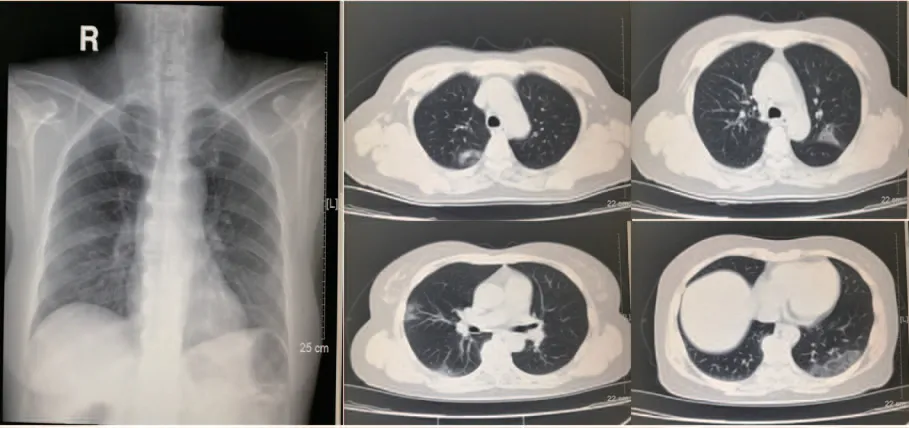
图1 COVID-19患者DR图像右肺小斑片影和当日CT图像呈多发小团块、片状磨玻璃征象
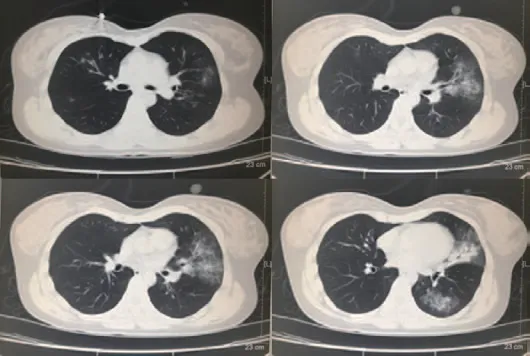
图2 COVID-19患者CT图像呈磨玻璃影征象合并有实变病灶
(3)病例3:患者女性,68岁,干咳4 d,伴咽痛,体温38 ℃,1月19日至24日乘游轮出游,该游轮已确诊多名COVID-19患者。CT示双肺见多处斑片状、磨玻璃样改变,并可见“铺路石”征,符合COVID-19特征;核酸检测阳性,见图3。
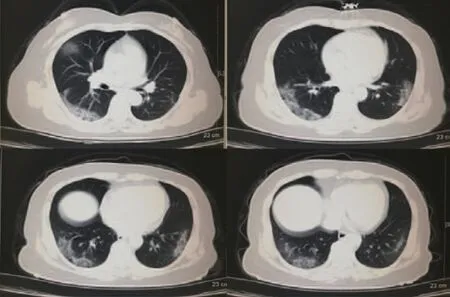
图3 COVID-19患者CT图像呈铺路石征象
(4)病例4:患者女性,63岁,湖北石首市人,干咳近1月,发热1 d,体温38.1 ℃,伴肌肉酸痛1 d,有接触史。CT示右肺大片状阴影,其内可见空支气管征及“铺路石”征,符合COVID-19特征;核酸检测阳性,见图4。
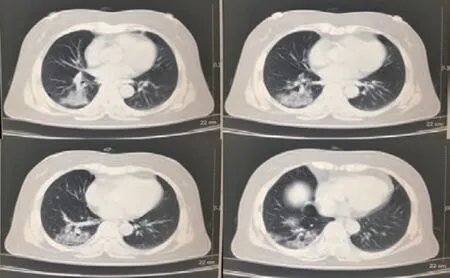
图4 COVID-19患者CT图像呈空支气管征及铺路石征象
3 讨论
COVID-19早期症状表现不典型[9]且其认识不足,加之CT检查费用比较高,故早期多采用DR做为筛查和诊断的检查。该疾病发病机制尚不明确,传播能力较强,在世界其他国家均发现有病例[10]。随着越来越多的病例被确诊,医务人员对2019-nCoV的认识也越来越深入,特别是一些最后确诊的患者数次核酸检测阴性,但CT检查的典型的病例越来越多,使大多数医务人员认识到胸部CT检查的重要性,以至于现阶段推荐发热门诊患者COVID-19筛查全部改为胸部薄层CT扫描。病例1显示了COVID-19早期病灶影像学密度低,平片有些病灶未能显示,漏诊、误诊率较高,胸部薄层CT扫描多可表现为磨玻璃样典型征象。但随病情进展,胸部CT可表现为大块斑片影或多发实变影,重症患者CT多表现为双肺弥漫性病变,少数呈“白肺”表现,多伴条索状影、空气支气管征[11]。广州市医保中心2月18日发文将胸部CT平扫作为COVID-19筛查唯一的影像学检查纳入了医保支付范围。
初次核酸测定阴性、CT显示“阳性”的患者可能被漏诊,而这些患者如果不能进行隔离势必造成更大的传染[12]。因此,随着最近发现的一些病例进一步被证实,随后的“新型冠状病毒肺炎”诊断,CT检查可能会成为首要的筛查和诊断方式之一,加上核酸检测试剂盒的供给不足,薄层CT扫描检查将成为主要的检查方式。郭佑民在《输入性新冠肺炎的影像学特点与识别》[13]中提到,有些病例有影像学表现,核酸检测有滞后性。国家卫生健康委新型冠状病毒肺炎诊疗方案(试行第五版 修正版)[14]将湖北省临床诊断标准确定为“疑似病例具有肺炎影像学特征者”,提示高分辨CT薄层成像是新冠肺炎重要的诊断依据。
以上病例中更清楚地表明,CT检查在此类肺炎的重要性。在病变进展期内CT检查肺内则表现为磨玻璃阴影、实变、结节等多种性质病变共存,以肺中外带和胸膜下、肺底分布为主,可有纤维化病灶存在。实变阴影内常见空气支气管征、细支气管管壁有增厚,纤维化病灶则表现为局部肺纹理增粗、扭曲,其内支气管管壁呈柱状,邻近胸膜或叶间胸膜增厚,有少量胸腔积液[15]。
对于确诊COVID-19患者的影像学CT复查时间窗,目前尚无确切的依据,根据对已有病例的观察并结合临床经验,专家建议:①临床表现典型、2019-nCoV核酸检测阳性的初诊患者,初诊胸部CT阴性,推荐3~5 d复查胸部CT,观察有无病变出现;②临床表现不典型,放射学表现具有病毒性肺炎特点的临床诊断病例,除应反复复查2019-nCoV核酸检测之外,推荐5~7 d复查胸部CT,观察病变的消长;③确诊病例的非危重症患者,推荐5~7 d复查胸部CT,观察病变的消长,但也不能检查频次太多,需要控制患者接受辐射剂量问题。此次COVID-19在流行病学病史方面与其他肺炎有很大不同,所以在CT图像诊断中需结合流行病学病史和临床特点,进行放射学描述性诊断,为最后的确诊提供准确的参考依据。
4 结论
影像学CT检查作为COVID-19诊断的主要手段之一,其价值在于病变检出、判断病变性质以及评估疾病严重程度,以利于临床进行分型[16]。需要强调的是CT检查诊断不是唯一确诊COVID-19的方法,需配合流行病史和核酸检测来综合诊断。
CT扫描具有图像分辨率高、可多平面重建观察等优点,而COVID-19的CT早期表现有其一定的特征性,因此胸部CT检查在其早期诊断和治疗中有非常重要的作用,适用于临床高度怀疑患者的影像学筛查;薄层CT扫描更有利于与其他性质肺炎鉴别,胸部在薄层CT扫描上的特征表现一定程度上能更早发现和诊断COVID-19,在治疗上对于病程的进展和好转情况提供直接的依据。
