肝癌微波消融术后患者复发的危险因素分析
2020-03-24吕远
吕远
肝 细 胞 癌(hepatocellular carcinoma,HCC)是我国最常见的恶性肿瘤之一,根据国家癌症中心数据统计,我国2015年新发病例约为364 800例,死亡病例约为318 800例,约占全世界新发病例及死亡病例的50%以上[1-2]。手术切除和原位肝移植作为肝癌的根治性治疗手段,常常因为患者肝硬化、肝功能储备不足、肿瘤进展晚期和器官捐献资源匮乏等原因而受到限制[3]。自微创介入医学出现以来,肝癌的微创消融治疗已经被美国肝病研究协会(AASLD)、美国国家癌症综合网络(NCCN)、欧洲肝脏研究协会(EASL)和亚太肝脏研究协会(APASL)等权威指南推荐为肝癌有效治疗方式[4-7]。微波消融(microwave ablation,MWA)是一种常见的微创消融方式,具有可重复性强、消融体积大、手术时间短等独特优势。
胆囊切除术作为一种治疗胆囊相关疾病的手术,已有一个多世纪的历史[8]。在进行肝癌根治性切除术时,若探及肿瘤靠近胆囊,可同步进行胆囊切除。胆囊切除术后的典型临床表现包括胆总管扩张、胆管压力升高和胆汁淤积,易引起周围肝组织慢性感染,甚至全身炎症[9-10]。肝内的慢性炎症性环境易导致肝细胞坏死和再生,以及DNA突变和肝细胞癌变[11-12]。近年来,众多流行病学调查和系统回顾已经探讨了胆囊切除术与肝癌之间的关系,这些研究大多表明胆囊切除术与肝癌的高风险相关[13-15]。此外,Li等[16]的一项研究发现,对于早期肝癌接受根治性手术治疗后的患者,在同期进行胆囊切除术后,早期肝癌复发的风险较高,但是胆囊切除术与肝癌患者消融治疗的预后关系尚不清楚。
因此,我们采用对接受MWA治疗的肝癌患者进行了一项回顾性研究,尝试探讨将胆囊切除术作为潜在危险因素来分析接受MWA的肝癌患者预后的研究。
材料与方法
一、对象
这项回顾性研究得到了包头市肿瘤医院伦理机构审查委员会的批准,并且获得患者知情同意权。从2014年1月到2016年12月,共计84名肝癌患者接受了MWA治疗,本研究纳入其中的72名患者(61名男性和11名女性),纳入标准为:(1)患者拒绝或不耐受手术治疗;(2)单发肝癌结节直径≤3 cm或2~3个肝癌结节最大直径≤3 cm;(3)Child-Pugh 0级或A级;(4)东部合作肿瘤组(eastern cooperative oncology group,ECOG)评分为0或1;(5)随访时间超过36个月。
根据临床相关性和先前研究的结果选择基线变量,包括年龄、性别、肿瘤的最大直径、肿瘤数目、肝硬化类型、Child Pugh分级、甲胎蛋白(a-fetoprotein,AFP) 分 级、天 冬 氨 酸 转 氨 酶(aspartic transaminase,AST)水平、丙氨酸氨基转移酶(alanine aminotransferase,ALT)水平,γ-谷氨酰转肽酶(γ-glutamyl transpeptidase,γ-GT)水平、总胆红素(total bilirubin,TBIL)水平。以我院正常值的上限为界值,术前3天进行血清检测。
二、MWA
所有的MWA均通过CT引导以选择最安全的探针通道,将探针连接到微波发生器并插入肿瘤的靶区。当同时使用两个探针时,将其平行分布,间距为1~2.5 cm。此外,探针通常与血管平行布置,以减少对大血管的损害,一般来说,微波能量应用设置为50~60 w,每次5~10 cm。通过术中CT实时监测消融部位,当消融区覆盖整个肿瘤(包含安全边界)时,关闭微波机。
三、随访
术后3 d内进行对比增强成像(增强磁共振成像、增强CT或增强超声),检查以评估是否达到完全消融,一旦发现残余肿瘤,将进行补充消融以达到完全灭活。消融后第1年每3个月随访一次,随后几年每6个月随访一次,采用包括血清AFP和对比增强成像的标准方案对患者进行复发监测。若肿瘤复发,根据多学科会诊模式,基于肝患者情况,对其进行个体化治疗,如MWA、经导管动脉化疗栓塞术(transcatheter arterial chemoembolization,TACE)、放射治疗、靶向治疗或肝移植。
四、统计分析
所有统计分析均采用SPSS 22.0(College Station,TX,USA)软件进行:采用t检验或Mann-Whitney U检验评价肿瘤最大直径、AST水平、ALT水平、γ-GT水平、TBIL水平等连续变量;采用Fisher精确检验和χ2检验对年龄、性别、肿瘤数目、AFP水平、HBV感染和Child分级等分类变量进行评定;采用Kaplan-Meier法评价OS和PFS的累积发生率;采用log-rank检验评价胆囊切除组与非胆囊切除组的差异;采用单变量和多变量Cox比例危险度模型评估非胆囊切除组和胆囊切除组OS和PFS的可能危险因素的相关性;应用双尾95%可信区间(CI)来揭示危险比(HR)的准确性,P<0.05被认为是统计学上的显著差异。
结 果
一、基线特征
2014年1月至2016年12月,我科共有84例肝癌患者接受MWA治疗,排除12例,本研究共纳入72例患者,其中胆囊切除组36例(50.00%),非胆囊切除组36例(50.00%)。胆囊切除原因:胆石症8例,胆囊息肉3例,急性胆囊炎1例。纳入患者的基线特征见表1。
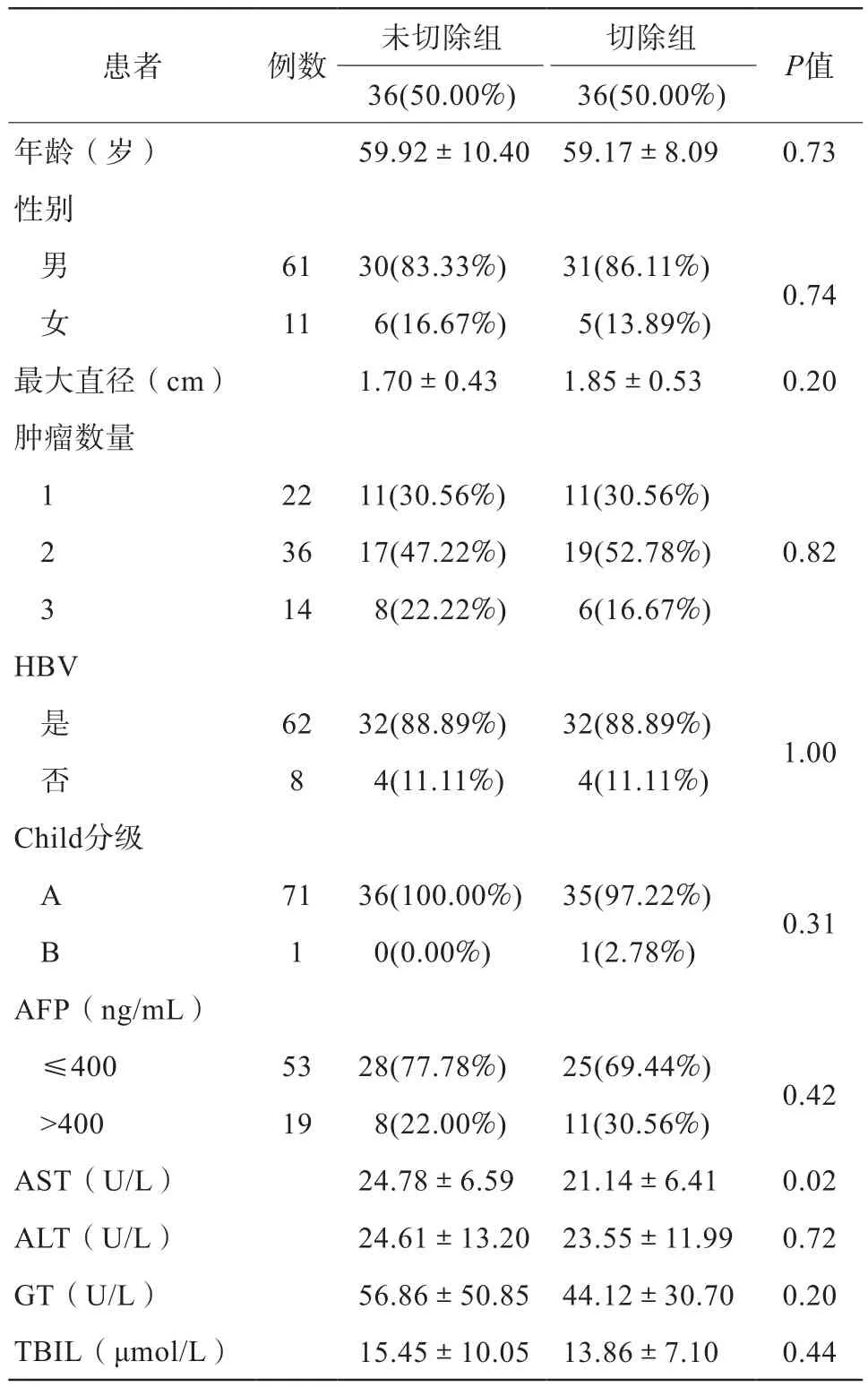
表1 纳入患者的基线特征
二、生存率比较
胆囊切除组中位OS为35.55个月(4.20~36.00个月),非胆囊切除组31.19个月(10.80~36.00个月) (P=0.894)。随访结束前,胆囊切除组和非胆囊切除组的死亡率分别为22.22%和22.22%。胆囊切除组1、2、3年累积总生存率分别为91.67%、79.91%、75.71%,非胆囊切除组分别为97.22%、88.72%和73.81%(P=0.97,图1A)。
胆囊切除组中位PFS为7.67个月(1.68~32.30个月),非胆囊切除组为18.25个月(2.24~33.60个月) (P<0.01)。随访结束时,胆囊切除组和非胆囊切除组肝癌复发率分别为69.44%和91.67%,胆囊切除组1、2、3年累积无进展生存率分别为36.11%、16.67%、0.00%,非胆囊切除组分别为77.78%、46.89%和0.00%。非胆囊切除组的累积无进展生存率明显高于胆囊切除组(P<0.01,图 1B)。
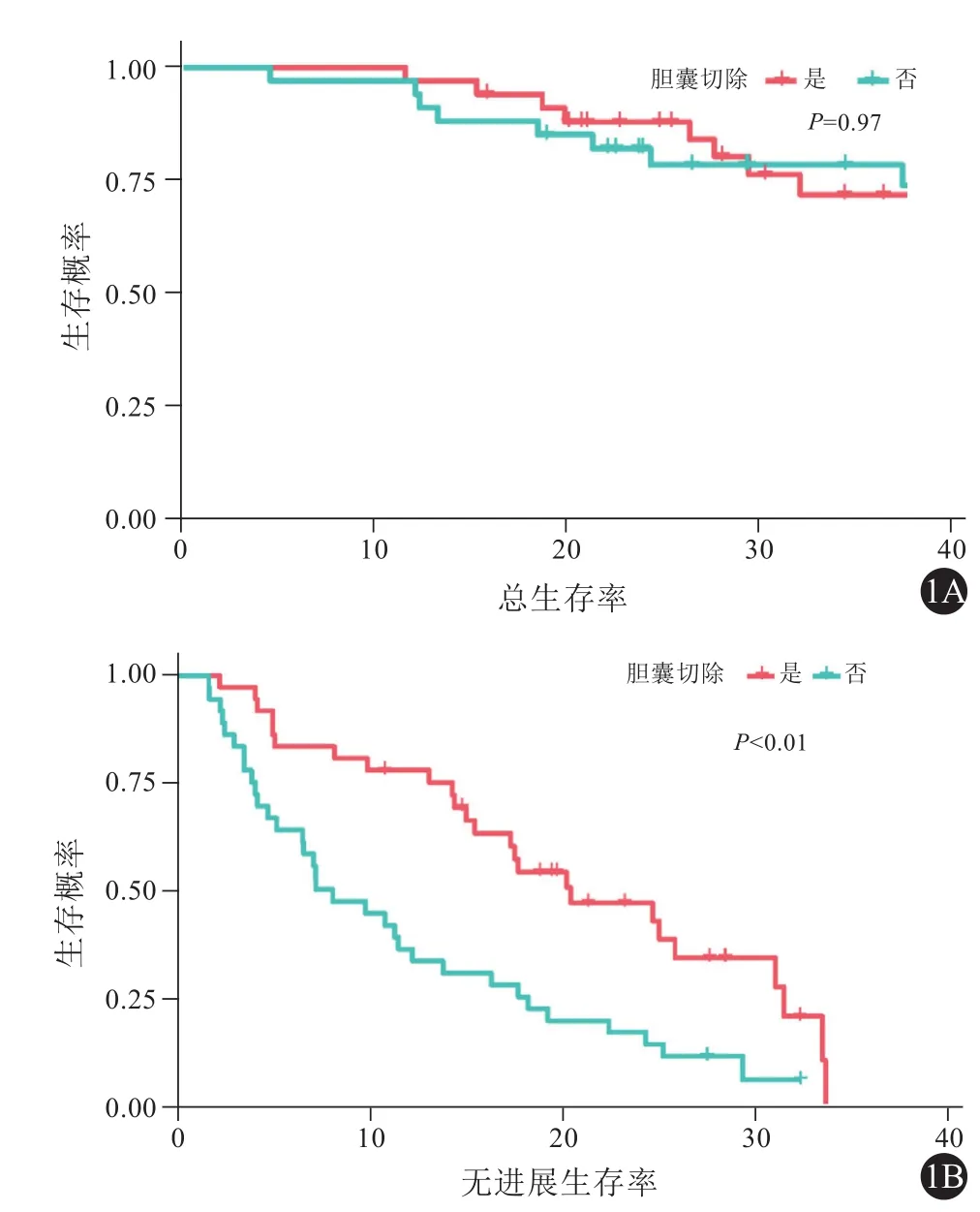
图1 非胆囊切除组和胆囊切除组之间的总生存率(1A)和无进展生存率(1B)
所有肝癌患者的基线特征都包含在与生存相关的潜在危险因素的单变量和多变量Cox分析中。对于OS,多因素分析显示肿瘤数量为3(HR=18.91,95%CI:1.54~232.99,P=0.02) 是与OS相关的独立危险因素(表2)。对于PFS,单因素分析显示胆囊切除(HR=2.42,95%CI:1.41~4.14,P<0.01),性别为相关危险因素(表 3);多因素分析显示胆囊切除术(HR=3.55,95%CI:1.74~7.26,P<0.01),肿瘤数量为 2 和 3(HR=2.21,95%CI:1.10~4.42,P=0.02;HR=3.63,95%CI:1.26~10.45,P=0.02) 和 AFP≥ 400 ng/mL(HR=0.43,95%CI:0.19~0.98,P<0.05)是与 PFS相关的独立危险因素(表3)。
一个肿瘤组的OS高于两个肿瘤组和三个肿瘤组,但是其之间没有明确统计学上的差异(P=0.29,图 2)。
此外,不同AFP水平亚组和不同肿瘤数量亚组之间的PFS没有明确统计学上的差异(P=0.77,图3;P=0.34,图 4)。
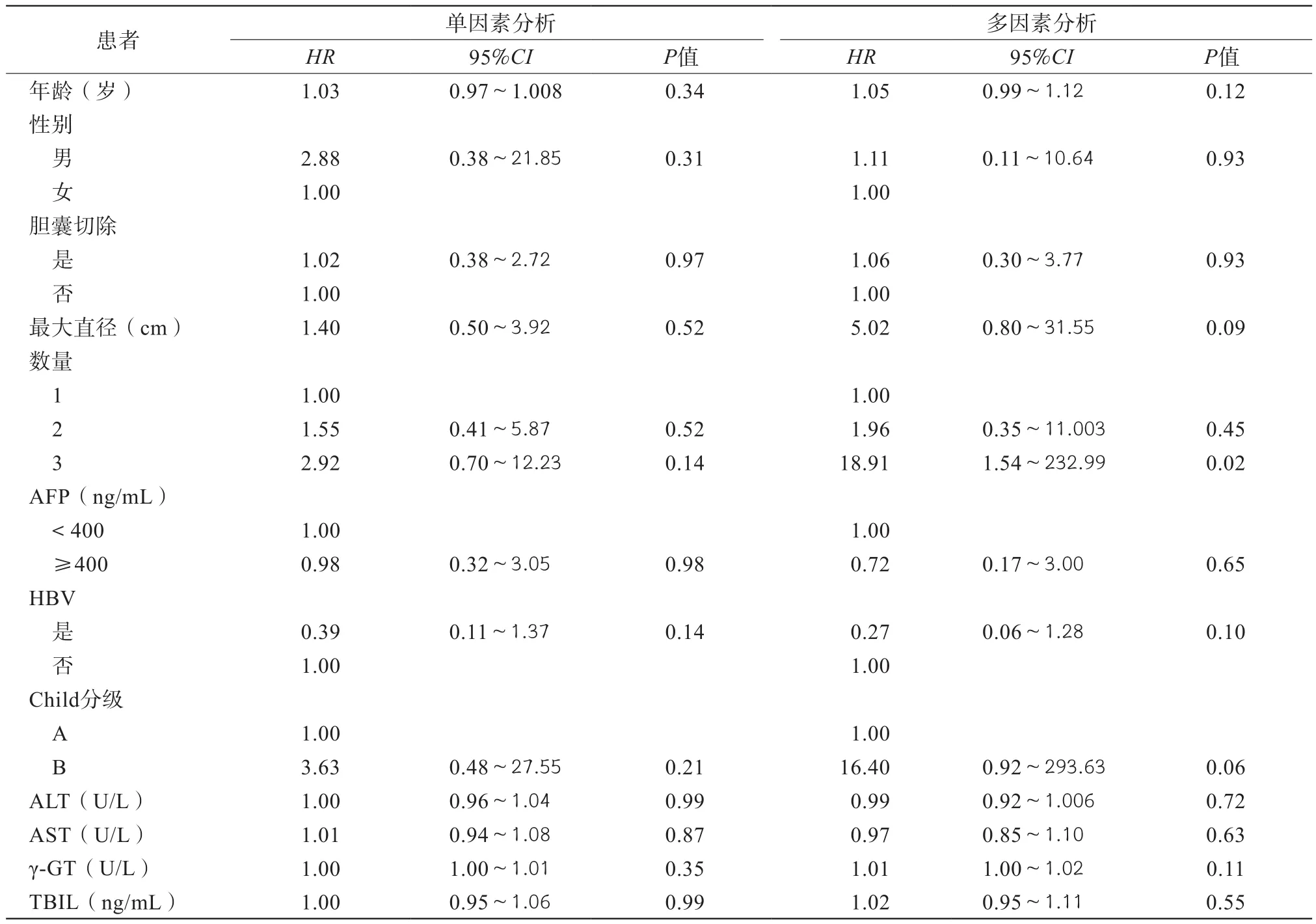
表2 总生存率相关危险因素的Cox分析
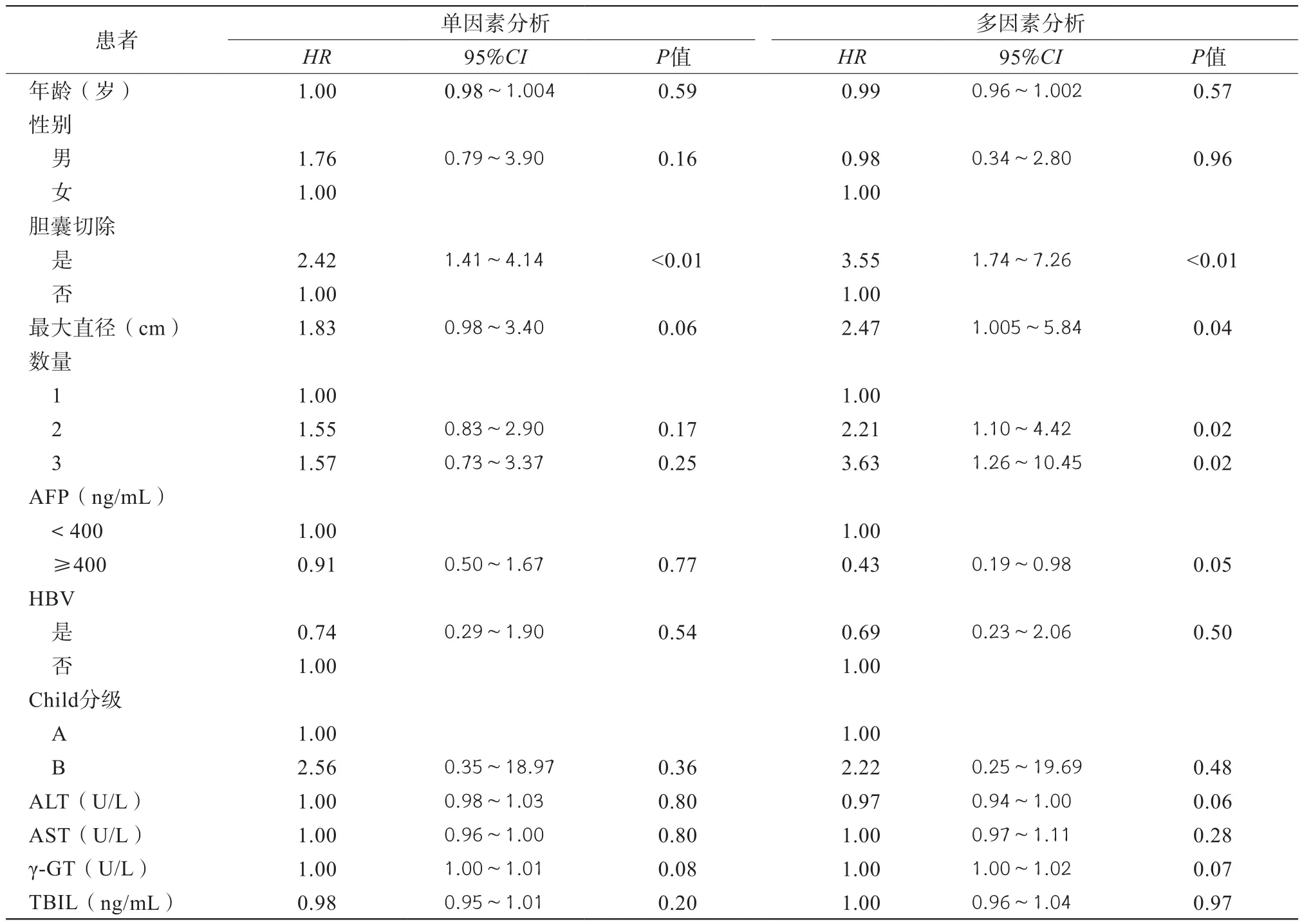
表3 无进展生存率相关危险因素的Cox分析
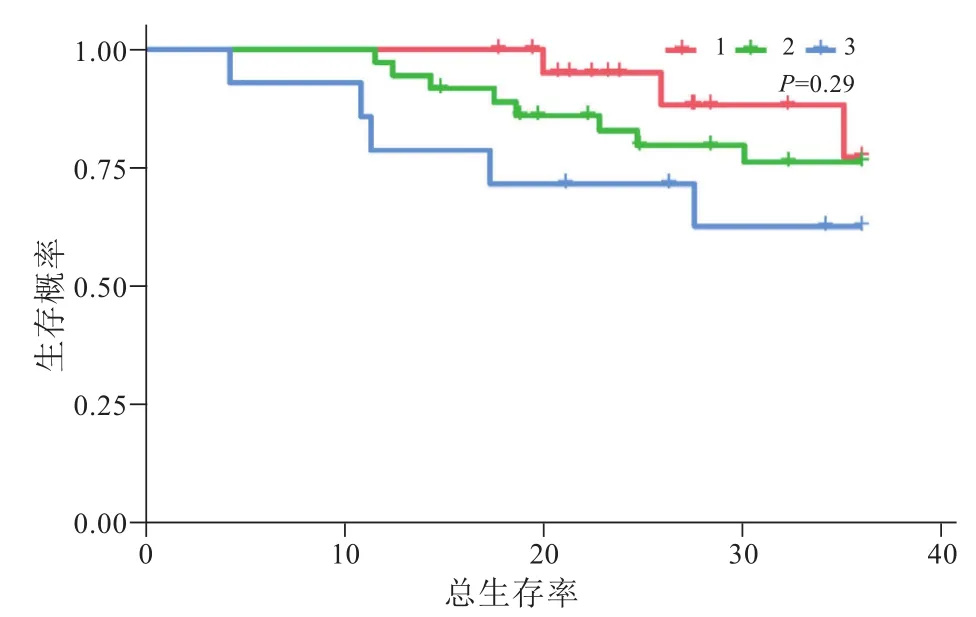
图2 不同肿瘤数量亚组之间的总生存率
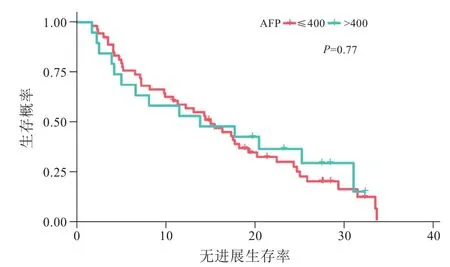
图3 不同AFP水平亚组之间的无进展生存率
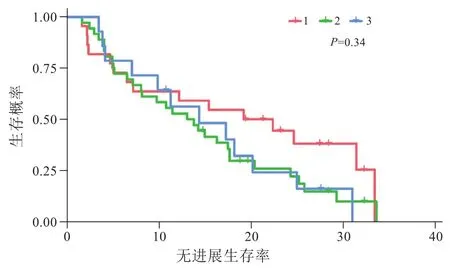
图4 不同肿瘤数量亚组之间的无进展总生存率
讨 论
肝癌是一种与慢性炎症相关的癌症,90%以上的患者有肝损伤或慢性炎症的背景,如乙型或丙型肝炎病毒感染、肝硬化、胆汁淤积和胆囊炎[17-19]。胆囊切除术诱发胆汁淤积是肝内慢性炎症环境的主要原因,其被认为会增加肝癌的风险和复发率[20]。然而,胆囊切除术是否影响肝细胞癌患者接受MWA治疗的预后尚不清楚。
胆囊切除术是与PFS相关的独立危险因素(P<0.01)。高复发率被认为是肝癌恶性结局不佳的重要原因。一些研究[21-23]表明,胆囊切除术后常伴发Oddi式括约肌功能障碍,这种情况会导致胆总管扩张以及胆管压力升高,继而导致肝内胆汁淤积,从而造成肝内慢性炎症性微环境,这是有待肝癌发生的最关键原因之一,慢性炎症性微环境可以诱导生成的肿瘤新生血管、炎症相关细胞因子、趋化因子和生长因子在肿瘤复发和转移中起着重要作用。Lagergren等[14]报告说,在接受胆囊切除术的患者中,与相应的背景人群相比,肝细胞肝癌的总体风险显著增加(标准化发病率为1.24,95%可信区间1.11~1.38),并且随着随访时间的延长,风险逐渐增加(趋势P=0.003)。结果显示胆囊切除术后慢性炎症在癌变过程中起重要作用。
本研究中,胆囊切除组和非胆囊切除组的总生存率发生率无统计学差异(P=0.97)。其原因可能是大多数复发患者可能受益于我们的综合治疗模式。一项关于肝癌患者MWA的Ⅲ期随机对照试验(RCT)报告称,1年和3年OS率分别为96.4%和67.3%,与我们的研究结果相类似。
我们的研究仍然存在一定的局限性。首先,我们的回顾性研究设计可能有潜在的选择偏差。其次,由于这是一个单中心的研究,而且没有普遍的MWA治疗的共识,我们的结果可能无法在其他环境中持续重复,尽管有这些局限性,据我们所知,以前的研究还没有涉及胆囊切除术与肝癌患者MWA后复发风险增加之间的可能关系,我们的发现可能有助于验证胆囊切除术与接受热消融的肝癌患者预后之间的关系。
综上所述,胆囊切除术是一个独立的预后因素,与接受MWA治疗的肝癌患者的PFS有关。尽管现在考虑任何潜在的临床意义还为时过早,但我们将继续关注接受胆囊切除术的肝癌患者,并开展进一步的医学研究以探索相关机制。
