采用微创技术治疗Neer 2、3部分肱骨近端骨折的疗效观察
2020-03-17邹义源唐晓俞向明
邹义源 唐晓俞 向明
肱骨近端骨折(proximal humeral fractures,PHF)约占所有骨折病例的4%~5%[1],其发病率逐年上升,且超过71%的肱骨近端骨折为60岁以上老年患者[ 2-3]。大部分肱骨近端骨折为微小移位或无明显移位骨折,上述骨折经过保守治疗,能获得骨折愈合及比较满意的功能。但根据最新的多中心研究结果显示,超过64%的肱骨近端骨折为移位骨折[4-5]。目前,对于PHF的手术治疗存在以下两大问题:(1)因不重视患者的全身情况、合并损伤,仅注重骨折,追求骨折的解剖复位,不重视肩袖损伤,术中广泛剥离软组织,甚至剥离肩袖组织,会导致骨坏死、骨不愈合、肩关节假性瘫痪;(2)由于过度注重软组织及肩袖组织,不重视骨折的解剖复位及稳定固定,常导致骨折不稳定、畸形愈合、肩峰撞击、肩关节骨关节炎等。因此,应在对患者全身情况和损伤的结构进行整体评估后,给予最佳的个体化治疗。目前采用Philos钢板内固定仍作为肱骨近端骨折的首选内固定方式。其近端多枚螺钉孔位置和成角锁定设计,相较于传统钢板具有更好的生物力学优势。研究表明,采用Philos钢板内固定,通过微创手术与传统手术入路治疗的对比,采用微创手术的患者恢复较好,但因其为偏心内固定,仍不能避免术后出现相关并发症[6-9]。而Multiloc髓内钉是一种新型治疗手段,其设计理念在于微创及中心髓内内固定,相较于传统钢板偏心固定,其具有更好的生物力学稳定性[10-11]。但目前尚缺乏对于运用微创技术结合解剖锁定Philos钢板与Multiloc髓内钉治疗Neer 2、3部分肱骨近端骨折的对比研究报道。因此,本研究旨在观察微创手术采用两种固定技术的疗效和安全性差异。
资料与方法
一、资料
1.纳入及排除标准:(1)纳入标准: ①根据Neer分型[3]为2、3部分肱骨近端骨折;②骨折移位>1 cm或成角>45°;③Philos解剖锁定钢板或Multiloc锁定髓内钉治疗;④年龄40~75岁;⑤随访资料完整,随访时间超过1年;⑥采用微创小切口治疗。(2)排除标准: ①无移位或稳定的肱骨近端骨折、复杂肱骨近端骨折,不论是否合并肩关节脱位;②患侧肩关节周围有感染灶;③开放性骨折、病理性骨折;④肱骨近端骨折合并巨大不可修复的肩袖撕裂(撕裂口>5 mm、肩袖回缩等)。
2.病例选择:2014年2月至2016年6月,四川省骨科医院及成都第一骨科医院采用微创手术技术治疗,并获得完整随访时间(≥1年)的肱骨近端2、3部分骨折患者共47例。所有患者均拍摄肩关节正、侧位和改良腋位X线片,必要时加 CT 扫描并三维成像,合并肩袖损伤患者加摄患肩MRI。按手术内固定方式分为2组,即Philos钢板组和Multiloc髓内钉组。Philos钢板组24例;其中男9例(37.5%),女15例(62.5%);年龄为42~63 (54.7±6.2)岁;其中1例合并桡骨远端骨折,尺骨鹰嘴骨折1例,肩袖损伤4例。Multiloc髓内钉组23例,其中男9例(39.1%),女14例(60.9%)。年龄为43~73(57.4±8.7)岁,其中1例合并腋神经损伤,桡骨远端骨折2例,1例合并尺骨鹰嘴骨折,肩袖损伤3例。
二、方法
1.手术:两组手术均由同级别高年资医生担任主刀医师。全身麻醉加臂丛神经阻滞麻醉;体位:沙滩椅位。其他:在术侧肩关节后方用软枕垫高,确保患肢在手术中可充分被动屈伸。(1)Philos钢板组:作肩部外侧切口,辨认位于三角肌肌腹之间的脂肪垫,沿三角肌前中束之间的间隙进入[12]。在肩峰前外侧0.5 cm 处开口,大约长5 cm,逐层切口进入。指尖触摸并找到腋神经,保护腋神经,并适当向下分离显露骨折。用强生5#线缝合大小结节肩袖止点作牵拉,2~3枚克氏针临时固定肱骨近端骨折块用以撬拨,并借助手法牵引帮助骨折复位。在肱骨头旋转及内外翻得以纠正后,用1~2枚带螺纹克氏针临时固定。采用肱骨近端解剖锁定钢板(Proximal Humeral Internal Locking System,Philos, Synthes,美国),通过三角肌深面,紧贴肱骨骨膜向远端插入钢板。距离大结节最高点约8~10 mm,结节间沟后约4~5 mm放置钢板,以确保钢板位置正确;防止钢板放置过高,引起术后并发症。在钢板远端体表位置,作长约2~3 cm皮肤小切口,钝性分离肌肉,到达骨干,并且确认钢板放置在骨干正中。在钢板近端拧入3.5 mm 皮质骨螺钉1~2枚,用以加压固定钢板。再依次在螺钉孔内拧入5~6 枚锁定螺钉[13],以保证固定稳定,随后在远端拧入锁定螺钉2~3 枚。C型臂X线机透视下观察内外旋位的肩关节正侧位像及腋位像了解骨折复位情况以及内固定物的位置长度是否满意。对于肩袖撕裂患者,应行肩袖撕裂修补术。在切口内放置1枚血浆引流管,随后大量生理盐水冲洗伤口,并关闭切口,以无菌纱布覆盖。患肢外展外旋位固定,并予以前臂LP悬吊。(2)Multiloc髓内钉组:沿肩峰前角,向下纵行切开,切口大约长5 cm,劈开三角肌。肩峰前角远端约5 cm需小心腋神经,可用缝线标记固定三角肌以免牵拉时损伤之。切除肩峰下滑囊及三角肌下滑囊,显露肱骨近端和肩袖,向前方触及结节间沟及之中的肱二头肌长头腱。用5#Ethibond线缝合大小结节肩袖止点作为牵引线以便于术中控制肱骨头位置以及复位大小结节骨折块。使用螺钉克氏针(φ2.0),作Joy-stick技术,进行骨折复位。在肱二头肌长头腱后侧6~8 mm,肩袖肌腱腱腹交界处,即肱骨头最高点,切开肩袖,置入导针。透视确认正确的入钉点和钉道方向后,经导针用空心钻头开槽。根据髓腔直径,插入8.0 mm或9.5 mm Multiloc 髓内钉(Proximal Humeral Intramedullary Nail,Multiloc,Synthes,美国),透视下如确认髓内钉位置满意,骨折复位良好。选用近端螺钉(φ4.5 mm)3枚及钉中钉(φ3.5 mm)1~2枚,用以固定,增加其对肱骨头及其后内侧的把持力[14-15]。根据需要,术中可选取Calcar 螺钉(φ4 mm)1~2枚,用作肱骨距支撑[16-17],用2枚锁定螺钉(φ4 mm)固定髓内钉远端。对于肩袖撕裂患者,应行肩袖撕裂修补术。在切口内放置1枚血浆引流管,随后大量生理盐水冲洗伤口,并关闭切口,以无菌纱布覆盖。患肢外展外旋位固定,并予以前臂LP悬吊。
2.手术后处理:手术后第1天视引流量情况,决定是否拔出引流管。手术后第1~2天,作患肢肘、腕主动活动;无痛下肩关节被动训练。肩关节主动辅助活动于术后第4周开始。手术后6周左右即可拆除LP前臂吊带,开始肩关节主动活动。肩关节力量练习宜缓不宜早,一般在术后3个月左右开始。
3.评价指标:术后定期复查(手术后1、3、6、9、12个月及>12个月),并拍摄肩关节正侧位X线片。并采用相关评价系统进行评价等。在末次随访时所有患者资料均作相关数据收集及功能评分。采用视觉模拟评分(visual analogue scale, VAS)评价疼痛。该评分范围为0~10 分,10分为患者主观感觉无法忍受的疼痛,0分为患者主观感觉无痛。 采用美国肩肘外科协会评分(rating scale of the American Shoulder and Elbow Surgeons,ASES)[8]评价肩关节功能。该评分满分为100分,包括主观疼痛(50%)和患者生活能力评价(50%),所得分值越高,表明肩关节功能越好。采用Constant-Murley肩关节评分标准评分评估肩关节功能[19]。 该评分包括疼痛情况(15 分)、日常生活水平(20 分)、肌力(25分)和 肩关节活动范围(40 分),满分为100分,最后所得分值越高,表明肩关节功能越好。

结 果
1.手术评估:两组患者在手术时间上:钢板组为(122.3±32.7) min,髓内钉组为(154.9±35.8) min,两者差异有统计学意义(P=0.002)。在VAS疼痛评分、手术时间、ASES评分、Constant-Murley评分、前屈上举、外旋角度、外展角度、骨折愈合时间、出血量上差异均无统计学意义(表1,2)。
Philos钢板组Neer 3部分肱骨近端骨折患者手术时间为(130.4±35.3)min ,Multiloc髓内钉组为(161.5±29.2)min,差异有统计学意义(P=0.024)。在VAS疼痛评分、ASES评分、Constant-Murley评分、前屈上举、外旋角度、外展角度、骨折愈合时间、出血量差异均无统计学意义(表3,4)。
2.复位及固定情况:两组所有患者均顺利完成手术,术后遵循我科功能锻炼,定期门诊复查,末次随访功能恢复良好。末次随访X线片提示两组患者骨折均复位良好,无一例发生螺钉穿出或内固定松动现象(图1,2)。
3.骨折愈合情况:两组共47例患者骨折均愈合良好,无骨折延迟愈合及不愈合,其中Philos钢板组24例,愈合时间为1.5~3.0(2.4±0.6)个月;Multiloc髓内钉组23例,愈合时间为1.5~3.0(2.3±0.5)个月,差异无统计学意义(t=-1.035,P=0.306)(表2)。
4.术后疼痛:本研究中47例患者术后5例出现轻微疼痛,其中钢板组3例,髓内钉组2例,均口服曲马多片后疼痛缓解。
5.活动范围:钢板组前屈上举为150°~180°(169.2°±9.3°),髓内钉组为150°~180°(166.1°±9.9°),差异无统计学意义(P=0.227)。钢板组外旋角度为20°~50°(41.3°±9.0°),髓内钉组为20°~50°(40.7°±7.6°),差异无统计学意义(P=0.807 )。钢板组外展角度为110°~180°
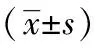
表1 Neer 2部分及3部分骨折钢板组与髓内钉组患者
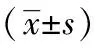
表2 Neer 2部分及3部分骨折钢板组与髓内钉组活动范围和功能评分的比较
注:以P<0.05为差异有统计学意义
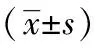
表3 Neer 2部分肱骨近端骨折钢板组与髓内钉组活动范围和功能评分的比较
注:以P<0.05为差异有统计学意义
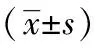
表4 Neer 3部分肱骨近端骨折钢板组与髓内钉组活动范围和功能评分的比较
注:以P<0.05为差异有显著性意义
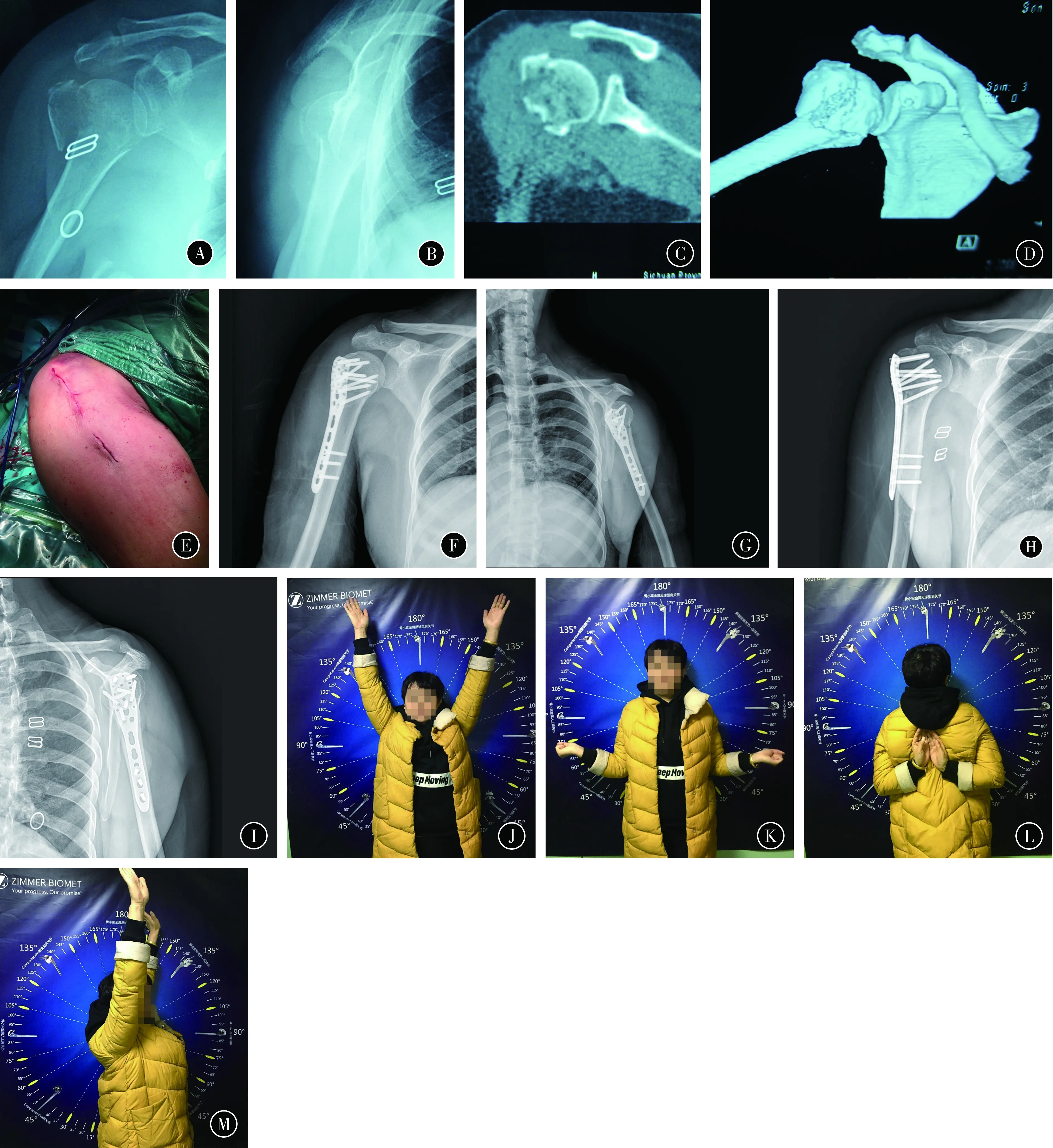
图1患者女,57岁,右肱骨近端外展嵌插2部分骨折A,B术前X线片C,D术前CT片E术中切口像F,G术后第1天X线片H,I术后1年X线片J~M术后1年功能像(147.5°±22.5°),髓内钉组平均为130°~180°(149.1°±15.6°),差异无统计学意义(P=0.775)(表2)。
6.功能评价:末次随访时, Philos钢板组ASES评分为90~98.3(94.6±3.3分),Multiloc髓内钉组为88.3~98(92.7±4.1)分。Philos钢板组Constant-Murley评分为91~99(95.1±3.1)分,Multiloc髓内钉组为79~98(91.5±5.9)分,差异无统计学意义(均P>0.05,表2)。
7.并发症:均未出现骨折不愈合,切口感染及延迟愈合,肩峰撞击,螺钉穿出,肩袖损伤及腋神经损伤相关并发症。
讨 论
1.微创骨科技术的概念: 微创技术即微创外科技术及桥接接骨板技术,是近年发展起来的最具有代表性的一项微创新技术[20],指以尽量少的侵袭操作及生理干扰达到最佳手术疗效为目的的一项技术。其重点强调在获得常规手术疗效的保证下,用微小切口,通过精准外科手术技术,减少周围软组织损伤,以达到降低手术并发症,促使患者早日康复的目的。本研究把微创外科技术运用在骨科领域的技术称为微创骨科;它包括微创理念及技术,在该理念指导下的微创技术,通过临床实践能获得良好的效果。对于肱骨近端骨折的血液来源,有64%的血供由旋肱后动脉提供,36%的血供由旋肱前动脉提供[21]。微创技术治疗更多的保留了肱骨近端骨折的血供,特别是手术对旋肱后动脉的损伤,因此有利于骨折后期骨生长。Cetik等[22]研究证实肩峰前后缘至腋神经的距离与臂长有关,肩峰前缘至腋神经的距离为6.08 cm,后缘至腋神经的距离为4.87 cm,这为微创技术提供了解剖学基础。本研究结合目前微创骨科发展趋势,对所入组患者均采用微创小切口手术方式,以尽量减少对骨膜的剥离及干骺端的破坏,保护骨折处生物学的完整性。研究表明,通过微创手术治疗的肱骨近端骨折患者,无论是钢板或者髓内钉内固定,术后随访均获得了满意的临床疗效。
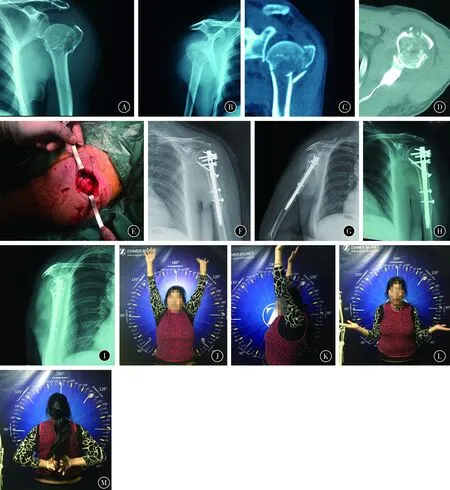
图2患者女,62岁,左肱骨近端外展嵌插2部分骨折A,B术前X线片C,D术前CT片E术中切口像F,G术后第1天X线片H,I术后1年X线片J~M术后1年功能像
2.肱骨近端2部分骨折的治疗:在移位的肱骨近端骨折中,约40%的为Neer 2部分肱骨近端骨折[23-25]。临床上需重视该型骨折的手术治疗,严格把控手术指征,提高手术技术。 有研究证实,锁定钢板及髓内钉用于2部分外科颈骨折,较传统钢板在生物力学强度方面均具有显著的优势[26-27]。Lekic等[28]用锁定钢板和髓内钉治疗2部分肱骨外科颈骨折患者,共24例患者,每组12例患者,随访时间半年以上;其得出结论为钢板组前屈上举134°,髓内钉组前屈上举为141°,两者差异具有统计意义;而术后并发症及其他功能差异无统计意义。Zhu等[29]前瞻性随机对照研究,比较髓内钉和钢板治疗Neer 2部分肱骨外科颈骨折的疗效,经过3年以上随访后,得出结论为两组患者在术后疼痛、肩关节活动度、ASES评分及Constant评分上无明显统计学差异;但钢板组在手术时间和术中出血量上比髓内钉组有明显增高。Trepat等[30]治疗2部分肱骨近端骨折,使用钢板和髓内钉,其随访得出两组患者在术后功能评分无明显统计意义。但钢板组患者在术后易发生切口相关并发症,并提示微创小切口可能会避免上述并发症的发生。上述研究中,采用传统手术入路的钢板组与采用微创入路的髓内钉组得出的比较,无微创手术下两者治疗情况的比较。本研究中治疗均为微创治疗的方式来比较两者的情况。通过随访显示,2部分骨折钢板组在出血量上与髓内钉组比较,髓内钉出血量较钢板多,说明手术技术与内固定器械对手术出血量有一定的影响。在末次随访外展角度上,2部分骨折钢板组与髓内钉组比较,髓内钉外展角度较钢板组高(P=0.014),且在术后功能评分及其他活动范围上的比较,髓内钉组均高于钢板组,说明髓内钉在微创治疗2部分骨折比钢板治疗更有优势。
3.肱骨近端3部分骨折的治疗:Konrad 等[31]治疗 Neer 3部分肱骨近端骨折,运用锁定钢板与髓内钉,术后1年随访结果提示两组临床结果类似;指出熟练的手术技巧和丰富的经验是取得良好效果的关键。Von Ruden等[32]对于Neer 3、4 部分骨折进行研究显示,在充分围手术期准备和熟练的手术技术前提下,交锁髓内钉和锁定钢板两者,都是较好的肱骨近端骨折治疗方法。且患者的年龄、性别、骨折的类型和内固定物的选择等,均不影响远期临床效果。本研究在3部分骨折的治疗中,均由同级别高年资医师主刀,虽然髓内钉比钢板手术时间长,但最终髓内钉组在外展角度、术后疼痛及骨折愈合时间均比钢板组高。因此,在3部分骨折的治疗时,髓内钉及钢板均能收到满意的临床疗效,在内固定的选择时,可综合各方面情况考虑。
4.内固定相关并发症:Brunner等[6]使用切开复位钢板内固定治疗158例肱骨近端骨折,1年随访后,Constant-Murley评分平均为72分。并发症中最为常见的,为22%的螺钉穿出率和8%的肱骨头坏死率。Sproul等[7]用锁定钢板治疗肱骨近端骨折显示,术后常见内翻畸形(发生率16%),肱骨头缺血性坏死(发生率10%),螺钉穿出肱骨头关节面(发生率8%)。曾浪清等[8]采用锁定钢板治疗的128例肱骨近端骨折,术后共26例发生相关并发症,并发症发生率为20.3%;螺钉穿出肱骨头关节面9例、肱骨头坏死5例、肩峰下撞击症7例、钢板或螺钉松动2例、骨不连1例及感染2例。本组患者暂未发现内固定相关并发症,考虑与随访时间较短有关,并发症尚未出现,最终结果有待临床进一步观察。
本研究不足之处在于,本研究是回顾性的对照研究,但缺乏随机、双盲;随访时间相对较短,尚不能说明两种固定方式对诸如肱骨头缺血性坏死、创伤性关节炎等中远期并发症的影响;分层研究需要更多的样本量,有待大样本量的多中心研究。
总之,在肱骨近端骨折的治疗中,运用Philos锁定钢板与Multiloc髓内钉,并结合微创理念与技术,两者均能取得良好的疗效。在手术治疗肱骨近端骨折时,在手术方案及内固定的选择上,应根据患者骨折的类型、基础状况、优势手、基础需求及年龄等来决定。以充分的术前准备及熟练的手术技术为前提,交锁髓内钉和锁定钢板都是较好的肱骨近端骨折治疗方法。
