应用镜下撑开手柄建立工作空间辅助关节镜下四肢骨内固定物取出术的临床效果观察
2020-03-15赵东旭王铁英霍鑫
赵东旭 王铁英 霍鑫
(赤峰市第二医院骨一科,内蒙古赤峰 024000)
四肢骨折愈合后因患者主观意愿或内固定物相关并发症的出现[1-3],部分病例需再次手术将内固定金属接骨板、螺钉取出,传统的切开取内固定物术常规需做与原手术瘢痕长度一致的切口,切口长、创伤大、发生切口并发症概率高、术后恢复时间长。早在2003年就有临床文献报道在2003年开始将关节镜技术应用于骨折术后内固定物取出手术中,获得了与传统切开取内固定物手术同样的目的,但手术切口更小、创伤更小、切口并发症发生率更低[4]、术后恢复也比传统术式快,取得了很好的临床应用效果[5-7]。
关节镜主要用于关节内病变的微创治疗,它进入关节腔自有的腔隙,有良好的视野纵深和操作空间。而将关节镜应用于关节外病变的诊治需解决的首要问题就是需人工建立工作腔隙后才能进行进一步的镜下观察和治疗操作。2016年我院开始将关节镜技术应用于部分四肢骨折愈合后的内固定物取出手术治疗中,在初期应用中发现关节镜下实施内固定物取出术面临的最大问题是无法在肌肉-接骨板界面建立有效的操作空间,视野受限,常因为肌肉、筋膜组织遮挡无法清晰观察和操作(图1)。我们曾使用骨膜剥离子、卵圆钳等协助建立工作腔隙实施内固定物显露和螺钉取出等操作,但效果并不理想。在总结上述相关经验后我们研制了一套专用于关节镜下取内固定物手术建立工作腔隙的器械—“镜下撑开手柄”,并反复改进,取得了很好的临床应用效果(图2),现汇报如下。
1 资料与方法
1.1 一般资料
收集2016 年3 月至2019 年11 月因四肢骨骨折术后骨愈合内固定物存留就诊我院患者。入选标准:经术前影像学检查证实骨折愈合良好,内固定物存留、无断裂、无骨痂包裹发生。排除标准:骨折延迟愈合或未愈合、内固定物发生断裂、内固定物被骨痂包裹、手术路径有重要血管神经且与内固定物距离紧密者。
经纳入与排除标准筛查,36例患者入选本研究,其中锁骨6例、尺骨3例、肩胛骨2例、股骨8例、胫骨9例(其中胫骨远端外侧L型接骨板3例)、腓骨5例、跟骨3 例;男21 例,女15 例,年龄25~52 岁,平均(42.8±6.6)岁;内固定物存留时间8~38 个月,平均(17.2±8.2)个月。
本研究已获得新技术新业务管理委员会及伦理委员会批准。所有患者均签署知情同意书。

图2 镜下撑开手柄建立的工作空间情况
1.2 镜下撑开手柄简介及操作说明
镜下撑开手柄简介:镜下撑开手柄形状类似汤勺(图3),由近端手柄a和远端勺头b组成,手柄和勺头相连接为一体铸造成型。勺头是建立镜下工作空间的主要部分,其建立镜下工作空间的机制为依赖勺头自身形状和体积在组织间隙内占位效应实现的。勺头上有用于手术器械置入的孔洞,孔洞c直径7 mm,用于插入关节镜镜头(图4A);孔洞d 直径8.3 mm,基本包含四肢用接骨板上内固定螺钉钉帽直径范围,用于插入螺丝刀旋出螺钉(图4B),并有限制螺钉从骨内旋出后脱落于组织间隙的作用;勺头远端半圆形豁口e直径6 mm,用于术中插入刨刀、等离子刀头进行切割、剥离、止血等操作(图4C)。经反复临床试用、改进,目前总结出5 个不同型号(图5),分别适用于四肢不同部位内固定物取出手术时建立镜下工作空间之用,每件器械的手柄长度、勺头形状和勺头上孔洞的直径均相同,唯勺头尺寸不同,由大到小尺寸分别为(长×宽×高):38 mm×20 mm×10 mm、35 mm×18 mm×9 mm、30 mm×14 mm×8 mm、25 mm×12 mm×8 mm、20 mm×10 mm×8 mm。
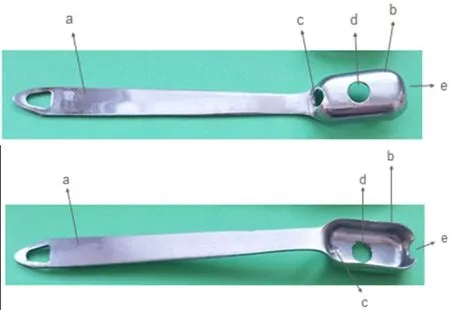
图3 镜下撑开手柄结构示意图

图4 镜下撑开手柄使用演示
下面以跟骨内固定物取出操作为例详细说明镜下撑开手柄使用方法:于原手术切口纵行瘢痕处做切口逐层切开皮肤、皮下至跟骨表面,自切口内插入骨膜剥离子紧贴跟骨及接骨板表面推离被覆骨膜及组织后,插入镜下撑开手柄,自孔洞c置入关节镜镜头(图6B),于孔洞e插入等离子刀头(图6C),在镜头监视下以等离子刀头清理接骨板、螺钉表面覆盖组织,显露接骨板、诸枚螺钉及其钉尾螺孔(图6D),将镜下撑开手柄置于预取出螺钉上方,镜头监视下体外以注射器针头刺探镜下撑开手柄背侧孔洞d和预取出的螺钉(图6E、F),确定皮肤切口位置并做5 mm长皮肤切口,以直钳建立通道,插入螺丝刀进入撑开手柄内,在关节镜监视下旋出内固定螺钉(图6G),体外予以取出(图6H)。以上述方法依次取出接骨板上的所有螺钉后撬起接骨板并取出离体,再次置入镜下撑开手柄,在镜头监视下以等离子刀烧切接骨板钉孔内突出的纤维组织并止血(图6I),查各项无误后大量盐水冲洗创腔,留置引流条后皮内缝合切口(图6J),加压包扎术终。
1.3 方法
采用自身对照、对比观察的方法,即同一病例手术过程中先用传统方式建立镜下工作空间,实施部分内固定物显露及螺钉取出操作(常规显露一半长度的接骨板和取出一半数量的螺钉);而后应用镜下撑开手柄建立镜下工作空间,实施余下部位内固定物显露及螺钉取出操作。以“内固定物显露、镜下视野、操作空间、手术操作难易程度”为评估指标逐项评分,对上述两种方式建立的镜下工作空间临床应用情况进行对比评价,优:7~8 分、良:4~6 分、差:0~3分(表1)。评分过程由术者、助手和器械护士三人共同完成,各项评估指标均取三人评分的平均值为最终得分,分别计算总分后总结分析上述两种方式建立的镜下工作空间临床应用效果。
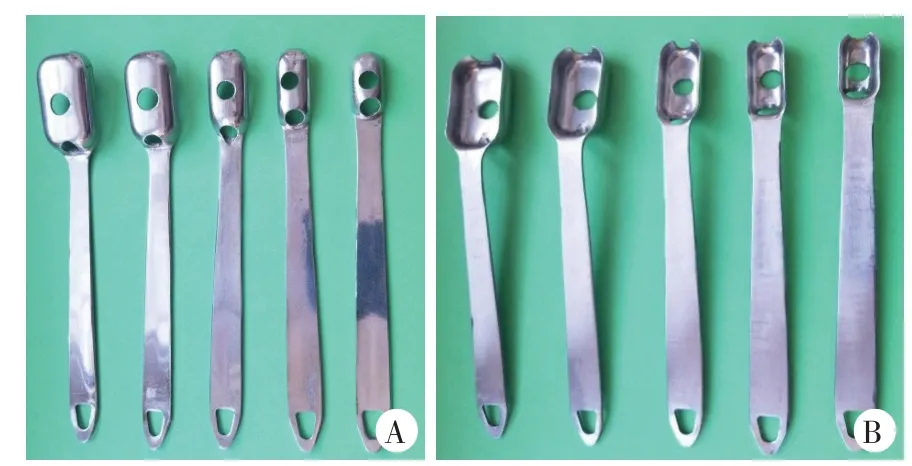
图5 不同型号的镜下撑开手柄
传统方式建立镜下工作空间的方法:小切口逐层切开皮肤、皮下、深筋膜,剥离显露至接骨板表面后,自切口内插入骨膜剥离子紧贴接骨板表面推离被覆骨膜及组织,插入关节镜镜头,灌注生理盐水撑开组织间隙建立镜下工作空间,有组织遮挡时插入骨膜剥离子或卵圆钳推离组织协助显露。
镜下撑开手柄建立镜下工作空间的方法:小切口逐层切开皮肤、皮下、深筋膜,剥离显露至接骨板表面后,自切口内插入骨膜剥离子紧贴接骨板表面推离被覆骨膜及组织,插入镜下撑开手柄建立镜下工作空间。
2 结果
传统方式建立镜下工作空间临床应用效果:优2例,良18例,差16例。其中评价为“优”的2例病例分别为1例锁骨和1例胫骨内侧内固定物存留患者,评价为“差”的16例病例包含了所有股骨、肩胛骨、胫骨外侧内固定物存留的病例和1 例尺骨近端内固定物存留病例(表2)。导致此组病例评分降低的主要因素集中在“镜下工作空间狭小、组织遮挡镜下视野受限、内固定物显露不佳”三方面。

表1 镜下撑开手柄与传统方法建立镜下工作空间临床应用效果评价标准
镜下撑开手柄建立镜下工作空间临床应用效果:优33例,良3例,差0例。其中评价为“良”的3例分别为2例股骨、1例尺骨近端内固定物存留病例(表2),导致其评分降低主要因素为:有肌肉组织突入镜下撑开手柄内遮挡内固定物致显露不佳。
.
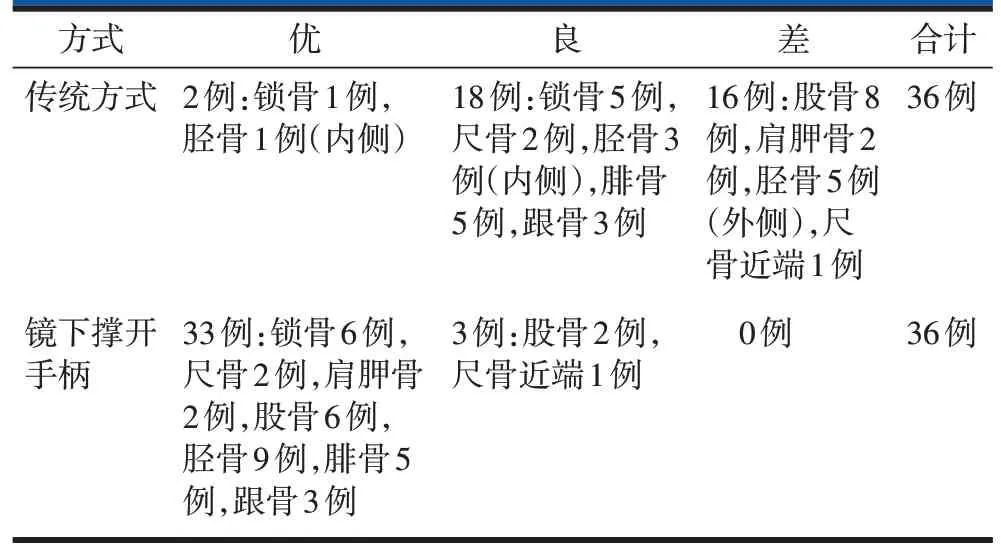
表2 36例病例在两种建立镜下工作空间方式临床效果中的分布情况
3 讨论
3.1 国内外应用关节镜实施骨内固定物取出手术现状
应用关节镜实施四肢骨内固定物取出是将关节镜技术在关节外的应用,其不同于对关节内病变的处理,需首先在肌肉-接骨板界面人为的建立一个类似关节腔的工作腔隙,然后才能进行进一步的镜下观察和手术操作,而这一工作腔隙的建立情况也直接影响着镜下工作视野和手术操作的难易程度,是此类手术能否顺利、成功实施的关键。目前国内有关“应用关节镜实施骨内固定物取出手术”的文献报道不多,均以单纯介绍关节镜取出骨内固定物的优点或与切开取内固定物对比观察为主[8-11],对于如何更好的建立镜下工作空间和改进目前传统建立镜下工作空间的方法并未见报道。检索国外文献发现有应用关节镜实施锁骨[12]、肱骨近端[13-15]、股骨远端[16]、胫腓骨[17,18]、骨盆[19]内固定物取出的报道,但相较国内报道更为少见。而在上述所检索到的外文文献中,仍是以传统方式建立的镜下工作空间,对于改善镜下工作空间的方法仅查到:Cho[20]报道应用缝线牵拉三角肌扩大肩峰下间隙改善肩袖撕裂修复手术视野的pull-string 技术和应用外固定架改善腕关节镜操作空间的两篇报道[21],但均与此术式无关,而针对于应用关节镜实施骨内固定物取出手术中如何改善镜下工作空间的技术、方法仍未见研究报道。
3.2 传统方式建立镜下工作空间的原理和不足
传统方法建立的镜下工作空间其原理是以骨膜剥离子分离肌肉-接骨板界面后通过灌注液的静压力撑开效应实现的[4,22],类似于关节镜治疗关节内病变时通过灌注液撑开关节囊、扩大关节腔隙的机制。但关节外的组织间隙与关节腔不同,它无限制灌注液扩散的关节囊结构,灌注液会沿组织间隙扩散,致使其无充足的压力撑开组织间隙,而通过增加灌注液的流速及进液量,又会加重组织间隙水肿而进一步挤压镜下工作空间,且有发生骨筋膜间室综合征的风险,所以单纯依靠灌注液的静压力建立镜下工作空间其撑开效应是有限的,也是有一定风险的。另外在肌肉组织丰富的部位(如股部和小腿前外侧),肌肉的弹性回缩和挤压也限制了灌注液的静压力撑开效应,所以应用这一方法建立的镜下工作空间多存在空间狭小、视野纵深不足的问题。另一无法有效解决的问题是组织遮挡关节镜镜头和内固定物,无法实现清晰的镜下观察和获得内固定物良好的显露,术中虽可用骨膜剥离子或卵圆钳协助改善视野、显露内固定物,但需附加额外的手术切口置入器械,并请另一术者协助操作,增加手术难度。总体来说,应用传统方法建立的镜下工作空间应用效果并不理想,这在本研究中也获得临床实际应用数据支持。在本文对36例不同部位内固定物实施关节镜取出操作手术中,以传统方法建立镜下工作空间,其中16 例应用效果评定为“差”,进一步分析此组病例存在如下特点:①多为肌肉组织丰富部位,如股骨、胫骨外侧、肩胛骨等部位均有丰富的肌肉组织覆盖;②内固定物位置相对体表深在,如股骨、胫骨外侧内固定物。而导致此组病例评定为差的主要因素为:镜下工作空间狭小、组织遮挡镜下视野受限和内固定物显露不佳。而评定为“优”、“良”的病例则多为内固定物位置表浅、无丰富肌肉覆盖的部位,如锁骨、胫骨内侧、腓骨、尺骨背侧、跟骨等部位。
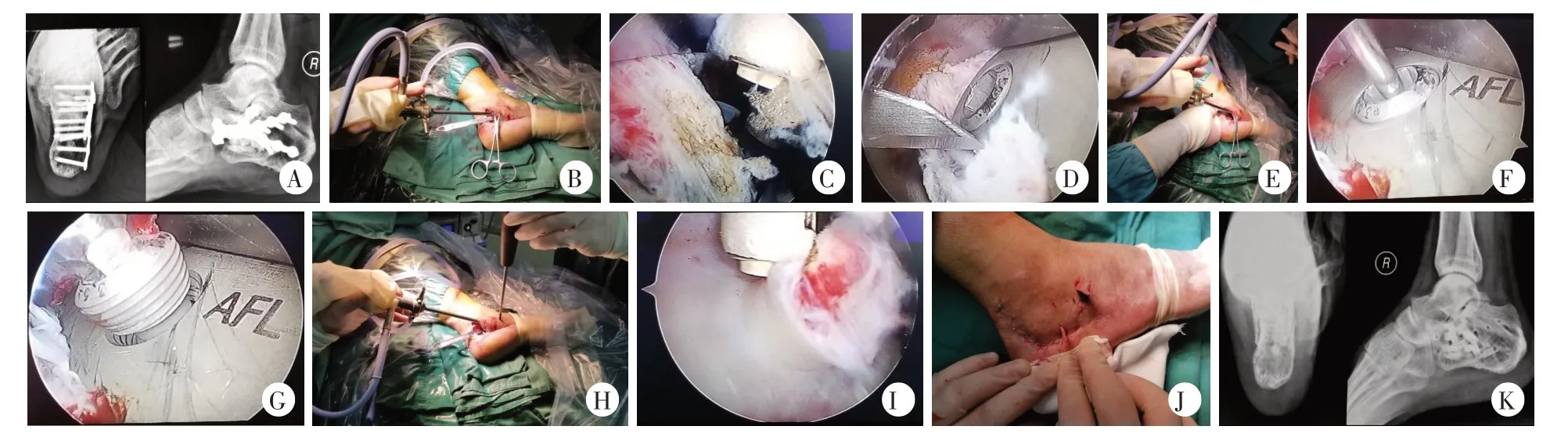
图6 应用镜下撑开手柄建立工作空间辅助关节镜实施右侧跟骨内固定物取出操作手术演示
3.3 镜下撑开手柄建立工作空间的原理和优势
镜下撑开手柄的应用对改善传统方法建立镜下工作空间的诸项不足是有效的,其原理是通过镜下撑开手柄勺头样形状和体积在组织间隙内的占位效应实现的,首先它解决了传统方法依赖灌注液静压力无法有效撑开组织间隙建立充足工作空间问题,它勺头样的形状、体积和刚性支撑结构能够有效推离肌肉组织实现组织间隙的撑开,并且不受肌肉挤压的影响;其勺头样的内部空间可依据不同部位内固定物取出操作而选用不同规格的镜下撑开手柄,保证了充足的镜下操作空间和视野纵深;其次它可以阻挡周围组织进入镜下工作空间遮挡关节镜镜头和内固定物,使镜下视野更加清晰开阔和有利于内固定物的显露;另外镜下撑开手柄上的孔洞设计,方便术中关节镜镜头、等离子刀头、螺丝刀的置入实施观察、切割、剥离显露和旋出螺钉等操作,并且其背侧孔洞有限制螺钉从骨内旋出后脱落于组织间隙的作用。这在本文的对比观察中均获得临床实际应用数据支持,这些因素也是应用镜下撑开手柄建立镜下工作空间比传统方法建立镜下工作空间临床应用效果更好的主要原因。本研究中36例不同部位内固定物应用镜下撑开手柄建立工作空间辅助关节镜实施内固定物取出操作,33例应用效果评定为“优”,仅3例评定为“良”,进一步分析其原因,股骨的2例与内固定物位置较深镜下撑开手柄下缘未能紧贴接骨板表面放置而致部分肌肉组织突入勺头内遮挡内固定物有关,后通过调整镜下撑开手柄勺头与手柄连接部位角度而获得改善;尺骨近端1例为尺骨鹰嘴骨折背侧的接骨板,考虑与尺骨近端背侧骨嵴形状无平坦宽阔骨面,镜下撑开手柄无法与骨面贴附放置而使周围肌肉组织突入勺头内遮挡内固定所致。
3.4 应用镜下撑开手柄的注意事项
应用镜下撑开手柄的注意事项:①合理选择病例:术前评估接骨板部位、形状、有无骨痂包裹及螺钉断裂。在我们总结的病例中,基本涵盖了四肢常见骨折术后存留的内固定物及临床常用的接骨板类型,但对于肱骨中远段存留的接骨板、桡骨骨干及远端掌侧存留的接骨板我们并未实施此种术式,主要考虑肱骨中远段涉及桡神经,桡骨掌侧涉及桡动静脉,背侧涉及桡神经深支等重要结构,担心造成血管神经损伤。而在接骨板的类型中,锁骨钩板的特殊形态不适合此种术式取出;胫骨远端外侧L形接骨板也非严格意义上镜下取出,我们的做法是L形接骨板近端部分实施关节镜下显露、螺钉取出操作,L 形接骨板远端部分仍需做一略大切口直视下显露、取出螺钉,镜下操作有发生胫前血管神经损伤风险。对于内固定物有骨痂包裹及螺钉断裂发生者不适合实施此种术式,以实施传统切开取内固定物术为宜。②关于手术切口设计:常规依据肢体部位和原手术切口瘢痕形状做镜下撑开手柄插入切口,对于肢体纵行长手术瘢痕于原手术切口瘢痕两端各做一切口,切口长度依据内固定接骨板宽度决定,锁骨、肩胛骨、尺骨者单处切口长度1.0~1.5 cm,股骨、胫骨者单处切口长度2.0~3.0 cm,其中胫骨远端外侧L 形接骨板远端切口长度略长,对于跟骨L形切口瘢痕只做原纵行瘢痕处切口即可,长度3.0 cm 左右,具体可依据术中情况适当调整切口长度。③使用镜下撑开手柄时紧贴接骨板表面放置,否则肌肉组织会从手柄的勺头下缘与接骨板之间的缝隙突入工作空间内,影响手术操作。目前我们已应用镜下撑开手柄在关节镜下成功实施了锁骨、肩胛骨、尺骨、股骨、胫腓骨、跟骨内固定物取出治疗,均取得了很好的临床应用效果。
3.5 本研究不足之处
本研究不足之处:本项研究的目的主要是通过对比观察验证镜下撑开手柄建立工作空间的临床应用效果,考虑关节镜手术灌注液的影响和采用同一病例两种术式自身对照研究的观察方式,未能对两种建立镜下工作空间术式的术中出血量、手术时间、术后切口愈合及相关并发症情况进行统计对比,需在日后的工作中进一步总结完善。
