探讨儿童分泌性中耳炎的发病原因及治疗效果
2020-03-14黄璟谢洪
黄璟 谢洪
分泌性中耳炎是一种中耳非化脓性炎性疾病,患儿都存在咽鼓管阻塞的问题,常表现为鼓室积液、听力降低等,好发于儿童时期,并具有较高的致聋性。该症发病早期并无典型的临床症状,容易出现病情误诊或者漏诊的问题,但病情持续发展便会导致患儿中耳粘连、听力降低等病变[1]。儿童分泌性中耳炎的发病原因较多,临床治疗方案也多,并具有参差不齐的效果,本次研究比较常规方案与综合方案治疗的临床效果。
1 资料与方法
1.1 一般资料 选取本院2017 年1 月~2018 年12 月收治的63 例分泌性中耳炎患儿,随机分为常规组(28 例)与综合组(35 例)。常规组年龄3~11 岁、平均年龄(7.50±1.83)岁,男17 例、女11 例,病程27.0 d~3.0 年、平 均病程(1.6±0.9)年;综合组年龄3~12 岁、平均年龄(7.50±1.81)岁,男21 例、女14 例,病程25.0 d~3.2 年、平均病程(1.5±0.7)年。两组患儿年龄、性别、病程等一般资料比较差异无统计学意义(P>0.05),具有可比性。所有患儿病情均符合《临床实践指南:分泌性中耳炎(更新版)》[2]中的诊断标准,患儿年龄≤12 岁,具有正常的语言能力和认知功能,患儿出现不同程度的听力降低,闷塞感强烈,可观察到鼓膜紧张或松弛,见放射状扩张的血管纹理,并发生内陷、无光泽和颜色改变以及活动性变差等症状,部分患儿出现积液征,告知家属同意参加和配合研究;排除由于扁桃体和腺样体肥大、鼻咽部肿瘤造成的听力障碍,以及化脓性中耳炎、临床资料不完善的患儿。
1.2 方法
1.2.1 发病原因分析方法 将63 例患儿的临床资料进行回顾性分析,包括一般资料、临床表现和症状、实验室检查结果等方面内容。
1.2.2 治疗方法 常规组患儿用常规药物治疗,让患儿口服或者静脉滴注抗生素,并给患儿用1%麻黄素液滴鼻;行负压抽吸积液,在绝对无菌条件下给患儿行鼓膜穿刺,把药液(4000 Uβ-糜蛋白酶与5 mg 地塞米松混合液)2 ml 注入鼓室内,对患儿的鼓室进行彻底清洗;穿刺治疗第2 天让患儿进行咽鼓管吹张,每天1~2 次、持续10 d,并用0.5%的呋麻滴鼻液给患儿持续滴鼻5 d,同时让患儿服用西替利嗪滴剂。综合组在常规组的基础上用2 ml 生理盐水稀释1 mg普米克令舒,给患儿用压缩式吸入器雾化吸入普米克令舒,2 次/d,10 min/次,雾化治疗完成后让患儿即刻漱口,将口腔中的药物充分清理掉。1 周为1 个疗程,两组均持续治疗2 个疗程。
1.3 观察指标及判定标准 ①分析63 例患儿的发病原因。②评价患儿的听力和骨气导差改善状况;③随访6 个月观察患儿的病情复发情况。③观察患儿耳鸣和耳闷等症状的改善和消失情况,给患儿进行声音刺激反应试验,采用耳内镜观察患儿的鼓室积液消除情况,评价患儿的鼓室导抗状况;根据《临床实践指南:分泌性中耳炎(更新版)》判断临床疗效:显效:患儿的临床症状均已消失,声音刺激反应增强,鼓室中的积液消失,鼓室导抗图是A 型,见镫骨肌反射;有效:患儿的临床症状均见显著改善,声音刺激反应明显加强,鼓室中的积液显著减少,鼓室导抗图是A 或C 型,部分患儿见镫骨肌反射;无效:患儿的临床症状和声音刺激反应、鼓室积液以及镫骨肌反射等指标改善均未达到上述显效或者有效的标准。总有效率=(显效+有效)/总例数×100%。
1.4 统计学方法 采用SPSS24.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 63例患儿的发病原因分析 选取的63例患儿中21例慢性扁桃体炎和37 例腺样体肥大造成鼻咽部黏膜感染以及水肿、咽鼓管阻塞,其余5 例患儿由鼻窦炎、腺样体免疫异常造成,腺样体肥大的问题最为严重,患儿的腺样体增大时,会出现增生组织机械性压迫咽鼓管,这对分泌性中耳炎患儿的病情有着很大的影响。
2.2 两组临床治疗效果比较 综合组显效27 例、有效6 例、无效2 例,常规组显效7 例、有效13 例、无效8 例;综合组的治疗总有效率94.29%(33/35)高于常规组的71.43%(20/28),差异有统计学意义(χ2=6.0860,P=0.0136<0.05)。见表1。
2.3 两组治疗前后的听力和骨气导差变化情况比较 治疗前,综合组患儿听力(41.5±5.2)dB HL、骨气导差(26.0±3.7)dB HL 与常规组患儿听力(41.8±5.4)dB HL、骨气导差(26.4±3.8)dB HL,比较差异无统计学意义(t=0.2237、0.4213,P=0.3618、0.2054>0.05)。治疗后,综合组患儿听力(20.1±2.0)dB HL、骨气导差(8.4±1.7)dB HL,常规组患儿听力(32.5±2.1)dB HL、骨气导差(12.7±1.5)dB HL,。两组听力与骨气导差均较治疗前改善,且综合组较常规组改善程度高,差异有统计学意义(P<0.05)。见表2。

表1 两组临床治疗效果比较(n,%)
表2 两组治疗前后的听力和骨气导差变化情况比较(,dB HL)
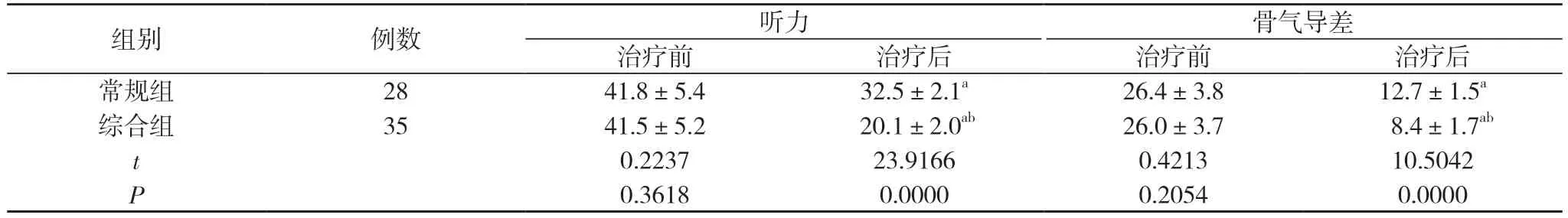
表2 两组治疗前后的听力和骨气导差变化情况比较(,dB HL)
注:与本组治疗前比较,aP<0.05;与常规组治疗后比较,bP<0.05
2.4 两组随访6 个月复发率比较 常规组复发率27.86%(5/28)高于综合组的2.86%(1/35),差异有统计学意义(χ2=4.0618,P=0.0438<0.05)。
3 讨论
儿童分泌性中耳炎患儿大都是因为咽鼓管功能障碍而造成感染,致使中耳黏膜产生分泌障碍,随即造成非化脓性中耳炎。由于儿童的咽鼓管处于快速发育阶段,被外界刺激而引发疾病的风险较大,应给患儿及时有效的治疗,避免其病情持续发展而造成听力降低或者鼓膜穿孔,张萍等[3]指出小儿分泌性中耳炎病情严重时,会引起脑膜炎等颅脑疾病,或是直接危及患儿的生命安全。故而儿童分泌性中耳炎的早期发现、诊断非常关键,这对患儿的病情治疗和预后改善也有着极大影响。
医学界目前并未明确阐述关于儿童分泌性中耳炎的发病原因,但临床上常认为该症的发生与腺样体、免疫机制或者鼻窦炎等方面情况有关[4]。本次研究结果显示,63 例患儿中主要是慢性扁桃体炎和腺样体肥大造成鼻咽部黏膜感染以及水肿、咽鼓管阻塞,从而导致患儿发病。腺样体肥大的问题最关键,主要是因为腺样体肥大时,会导致患儿的咽鼓管被机械性阻塞、压迫等,从而造成不同程度的功能障碍,鼓室的负压便导致黏膜渗液,同时咽鼓管的功能状态也出现相应的变化,狄景霞[5]也指出鼻咽部的腺样体具有细菌池的特点,其中包括多种细菌和病毒、支原体等。体内的腺样体免疫不良时,患儿出现鼻咽部黏膜感染及水肿的风险很大,并会造成患儿咽鼓管的功能异常而出现分泌性中耳炎[6,7]。
目前,治疗儿童分泌性中耳炎时,主要是注重患儿咽鼓管开放压的降低和其功能的改善,常选择的治疗方案有药物、激光或者微波等。本次研究中35 例患儿采用综合方案治疗,使用的咽鼓管吹张和呋麻滴鼻液能够增强患儿的咽鼓管开放,西替利嗪等具有抑制中耳积液形成的作用,可以充分消除患儿的咽鼓管黏膜水肿状态,对患儿咽鼓管功能恢复有着积极作用,同时也能充分提高患儿的听力。给患儿的鼓室中注入β-糜蛋白酶和地塞米松,可以起到显著的鼓室负压降低作用,并可加强患儿咽鼓管水肿消除的作用,从而抑制其鼓室黏膜渗出,这有利于鼓室中积液的分解及清除[8,9]。李明晏等[10]指出鼓膜穿刺注药、雾化吸入普米克令舒对分泌性中耳炎患儿的病情改善显著,可使患儿的免疫反应、细菌感染、上呼吸道炎症与咽鼓管功能障碍显著改善。本次结果也显示,综合组的治疗总有效率94.29%(33/35)高于常规组的71.43%(20/28),差异有统计学意义(χ2=6.0860,P=0.0136<0.05)。说明综合治疗使分泌性中耳炎患儿的临床症状显著消失或改善,患儿的声音刺激反应充分加强,鼓室积液和导抗图明显改善,镫骨肌反射也见显著提高。
综上所述,儿童分泌性中耳炎的发病原因主要是腺样体肥大,但临床上不乏其他原因造成的情况,给予患儿用综合方案治疗的作用显著。
