胃癌术后早期肠内、肠外营养治疗的临床效果观察
2020-03-14李春敏
李春敏
胃癌为临床常见的恶性肿瘤,行全胃或胃大部分切除术治疗,可有效抑制病情进展,预防转移及复发,延长患者的寿命[1]。但术后早期患者往往难以自主进食,需给予营养支持,方可预防营养不良,增强机体免疫力,促进病情康复。胃癌术后早期营养支持方法,包括空肠营养管与肠外营养治疗两种,根据治疗方法的不同,临床效果同样存在差异[2]。本文研究胃癌术后早期肠内、肠外营养治疗的临床效果。现报告如下。
1 资料与方法
1.1 一般资料 选取本院2017 年10 月~2018 年10 月收治的62 例胃癌患者为研究对象,采用随机数字表法分为观察组与对照组,各31 例。观察组男16 例,女15 例,平均年龄(52.39±13.14)岁。对照组男17 例,女14 例,平均年龄(53.48±12.94)岁。两组患者年龄、病情等一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:患者均已确诊为胃癌;患者均行外科手术治疗,且无手术禁忌证;术前已签署知情同意书;分组方式已经伦理委员会讨论通过。
1.2 方法 对照组给予肠外营养治疗:术前经右颈内静脉或锁骨下静脉置管,术后第1 天起经导管给予脂肪乳氨基酸(17)葡萄糖(11%)注射液(商品名:卡文)泵入,100 ml/h,改善患者的营养状况。观察组应用空肠营养管给予营养治疗,首先行空肠造瘘术,继而将营养管置于空肠内:①补充热量30 kcal/(kg·d),初次补充所需能量的1/2。②术后第1 天,给予5%葡萄糖氯化钠注射液共250 ml,后给予整蛋白型肠内营养剂(粉剂)(商品名:全能素)500 ml,以50 ml/h的速度滴注;③术后第2 天,给予全能素1000 ml,以50 ml/h 的速度滴注;④术后第3~7 天,给予全能素1500~2000 ml,以10 ml/h 的速度滴注。营养治疗期间,应严密监测患者的营养状况,并根据病情考虑及早使患者自主进食,促进术后康复。
1.3 观察指标 观察比较两组患者治疗前后的营养状况(白蛋白、前白蛋白、血红蛋白)、康复速度(营养支持时间、肛门排气时间、住院时间)、并发症发生(营养不良、感染、肠梗阻、吻合口瘘)情况。
1.4 统计学方法 采用SPSS21.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组治疗前后的营养状况比较 治疗前,观察组白蛋白、前白蛋白、血红蛋白水平分别为(35.0±0.6)g/L、(203.0±6.2)mg/L、(102.7±10.1)g/L,对照组分别为(35.1±1.1)g/L、(205.4±7.9)mg/L、(102.6±10.2)g/L,比较差异无统计学意义(P>0.05)。治疗后,观察组白蛋白、前白蛋白、血红蛋白水平分别为(39.0±0.4)g/L、(251.2±5.9)mg/L、(153.0±9.3)g/L,均高于对照组的(36.9±0.8)g/L、(226.3±1.9)mg/L、(132.8±6.1)g/L,差异有统计学意义(P<0.05)。见表1。
2.2 两组康复速度比较 观察组营养支持时间(4.6±1.2)d、排气时间(1.9±1.0)d、住院时间(8.6±1.2)d 均短于对照组的(7.1±1.6)、(4.0±0.6)、(10.9±1.5)d,差异有统计学意义(P<0.05)。见表2。
2.3 两组并发症发生情况比较 观察组发生营养不良1 例(3.2%)、吻合口瘘1 例(3.2%);对照组发生营养不良8 例(25.8%)、感染2 例(6.5%)、肠梗阻1 例(3.2%)、吻合口瘘2 例(6.5%);观察组并发症发生率6.5%低于对照组的41.96%,差异有统计学意义(P<0.05)。见表3。
表1 两组治疗前后的营养状况比较()
注:与对照组比较,aP<0.05
表2 两组康复速度比较(,d)

表2 两组康复速度比较(,d)
注:与对照组比较,aP<0.05
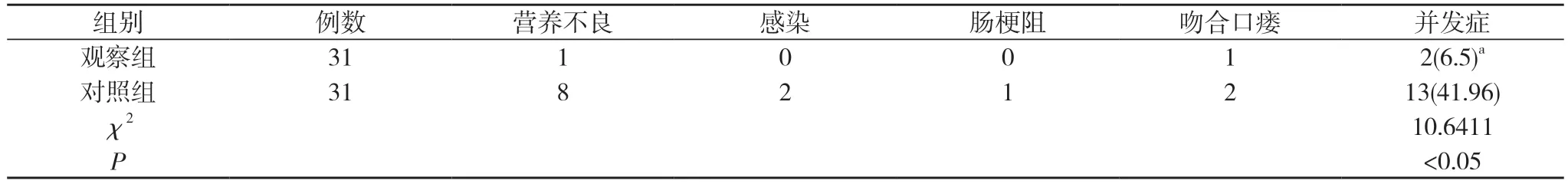
表3 两组并发症发生情况比较[n,n(%)]
3 讨论
近年来,随着居民饮食习惯的不断改变,胃癌患者的数量明显增多[3]。行全胃或胃大部分切除术治疗后患者缺乏自主进食能力,在此阶段营养不良的风险较高,对患者术后胃肠功能的恢复以及病情的缓解不利[4]。胃癌患者术后的营养状况是决定其康复速度的主要因素之一[5]。给予营养治疗,对患者预后的改善具有积极意义。肠外营养治疗为胃癌患者术后早期营养治疗方法的一种。临床可根据患者的营养状况给予其营养液静脉泵入,补充身体所需营养物质,改善患者的营养状况[6]。但给予肠外营养治疗患者的胃肠功能恢复速度较为缓慢,因此营养治疗所需时间往往较长,且吸收效果差,患者并发症发生率高,预后有待改善[7]。有观点认为[8],胃癌患者术后的胃功能可于术后1~12 d 内恢复,大肠功能恢复时间为3~5 d,而小肠蠕动功能则可于术后6~12 h 恢复。给予肠外营养治疗,长期治疗期间患者胃黏膜易发生萎缩,DNA 及RNA 含量下降,胃黏膜屏障受损,肠内菌群失调,消化功能减弱[9]。上述问题如未处理易增加并发症发生的风险,阻碍术后康复。故本院将空肠营养管应用于胃癌患者的术后治疗中,取得了良好的效果。与肠外营养治疗相比,空肠营养管的优势主要体现在以下方面:①给予空肠营养管,可根据患者的营养状况及病情调整营养液给予量,因此营养治疗的针对性更强,更加有助于改善患者的营养状况[10];②给予空肠营养管治疗,可有效刺激胃肠道蠕动,有助于促进胃肠道功能恢复,缩短营养治疗时间,促进术后康复;③给予空肠营养管,可使营养物质直接经肠道吸收,满足术后代谢需求,减少对机体自身蛋白质的分解,增强机体免疫力,减少并发症,改善患者的预后[11]。本文研究发现,治疗后,观察组白蛋白、前白蛋白、血红蛋白水平均高于对照组,差异有统计学意义(P<0.05)。观察组营养支持时间、排气时间、住院时间均短于对照组,差异有统计学意义(P<0.05)。观察组并发症发生率为6.5%低于对照组的41.96%,差异有统计学意义(P<0.05)。本文的研究结果证实了早期空肠营养管对胃癌患者术后康复的积极意义。张亚宁等[12]在研究中,同样选取胃癌患者作为样本,观察了空肠营养管的应用效果。结果显示,给予早期肠外营养治疗,患者术后营养支持时间、排气时间均长于给予早期空肠营养管治疗患者,营养不良率高于早期空肠营养管治疗患者。该研究成果与本文基本一致,均证实了早期空肠营养管在胃癌患者术后的应用价值。
综上所述,胃癌术后给予早期空肠营养管治疗,有助于改善患者的营养状况,促进肛门排气,预防肠梗阻等并发症,改善患者的预后。
