M型超声膈肌移动度预测机械通气撤机成功的价值
2020-03-14马瑛叶熊宋烨胡利华马媛
马瑛 叶熊 宋烨 胡利华 马媛
上海健康医学院1 附属周浦医院超声诊断科,2 临床医学院(上海201318)
患者接受机械通气的时间过长会引起机械通气相关性肺炎等各种并发症[1-2],所以当患者的基础疾病、生命体征及心肺功能好转时,应尽早撤机以减少并发症的发生。目前临床上评估撤机时机应用最广泛的方法是自主呼吸试验(spontaneous breathing trial,SBT)[3]。但研究发现通过SBT实验的患者仍有一定比例的撤机失败,这说明SBT实验评估患者撤机时机的准确性有限[4]。长时间的机械通气会导致膈肌萎缩和功能障碍,研究指出综合膈肌功能评估有助于判断撤机时机[5-6]。超声检查能够无创地评估膈肌的形态及功能[7-8],但利用超声评估膈肌功能从而指导撤机的临床实用价值尚需要更多的证据支持。本研究利用M型超声测量机械通气患者的膈肌移动度,分析其在机械通气撤机时机选择中的价值,并评估其在预测撤机成功中的可行性,为临床提供参考。
1 资料与方法
1.1 一般资料选择2018年1-12月上海健康医学院附属周浦医院ICU 收治的115例行机械通气并准备撤机的重症患者作为研究对象,其中男76例,女39例,年龄(66.92±11.25)岁。纳入标准:(1)连续机械通气时间>48 h;(2)导致呼吸衰竭的原发病得到控制;(3)生命体征稳定。排除标准:(1)脊髓损伤、高位截瘫、呼吸中枢抑制及膈肌麻痹患者;(2)经鼻气管进行插管、无创机械通气。所有患者及家属均签署知情同意书,该研究获我院伦理委员会批准。
1.2 研究方法
1.2.1 临床资料收集并记录患者临床资料,包括性别、年龄、ICU 留置时间、机械通气时间、急性生理与慢性健康评分Ⅱ(APACHEⅡ)、序贯器官衰竭评分(SOFA)、PaCO2、PaO2、血清白蛋白、血电解质(钾、钙、镁、磷值)。
1.2.2 T 管法SBT首先用呼吸机检测潮气量、0.1s 气道闭合压(P0.1)、最大吸气压(MIP),计算浅快呼吸指数(RSBI)、P0.1/MIP。然后清理呼吸道,停用镇静药物,为患者自主呼吸清除障碍,准备工作完毕之后断开呼吸机,采用T 管法进行SBT。先尝试进行SBT 2 min,通过后再进行30 min SBT。SBT 期间密切观察患者生命体征变化,通过后拔除气管导管,再次严密观察48 h。
1.2.3 膈肌的超声检查选用PHILIPS EPIQ7,GE LOGIQ S8 超声诊断仪,C1-5 凸阵探头,对所有患者进行膈肌运动超声检查。患者仰卧位,探头置于右侧腋前线、左侧腋中线,探头方向指向头侧,以肝右叶、脾为标志,用M型超声测量膈肌轨迹,记录最大垂直距离并采集图像(图1)。以上操作均由工作5年以上工作经验的超声医师完成,所有测量均测3次取平均值。
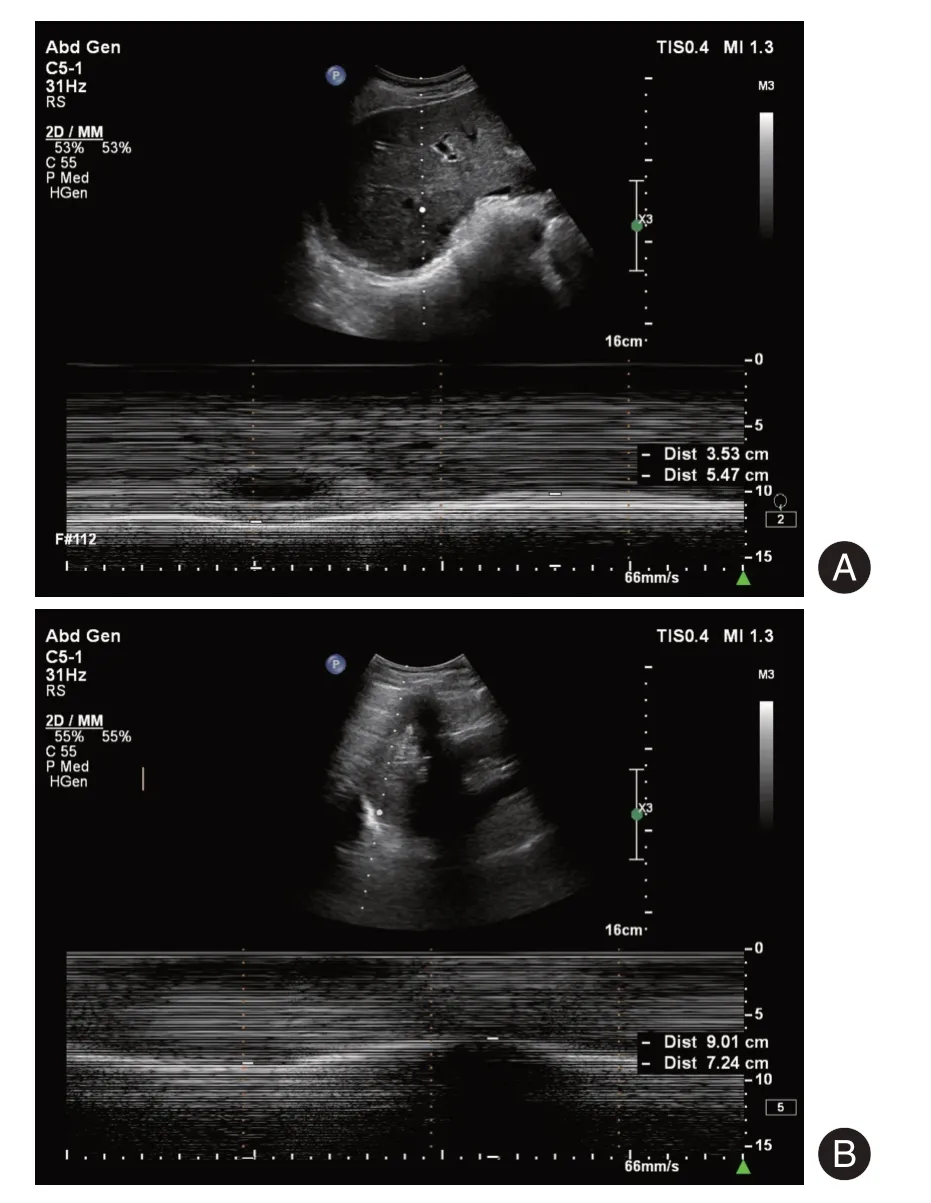
图1 M型超声测量患者膈肌运动情况Fig.1 M-mode ultrasound measurement of diaphragmatic motion
1.2.3 分组标准根据患者撤机结果进行分组,分为撤机成功组和撤机失败组。撤机成功标准:患者自主呼吸48 h内生命体征稳定,无需再次机械通气。撤机失败标准:患者自主呼吸48 h内需再次插管进行机械通气。
1.3 统计学方法采用SPSS 19.0软件进行统计学分析,计量资料用表示,计数资料用例数表示。两组计量资料采用t检验、计数资料采用χ2检验。采用多因素Logistic 回归分析影响撤机成功的因素,并建立ROC 曲线分析RSBI和超声膈肌测量指标预测撤机结局的准确性。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料115例患者中撤机成功组81例,其中男55例,女26例,平均年龄(65.4 ±12.3)岁。撤机失败组34例,其中男21例,女13例,平均年龄(64.5 ± 11.2)岁。撤机成功组ICU 留置时间和机械通气时间小于撤机失败组,差异有统计学意义(P<0.05),其余一般资料两组近似,差异无统计学意义(P>0.05),见表1。
2.2 两组患者撤机参数撤机成功组RSBI 小于撤机失败组,M型超声左/右侧膈肌位移大于撤机失败组,差异均有统计学意义(P <0.05),两组潮气量、MIP、P0.1、P0.1/MIP 近似,差异无统计学意义(P>0.05)。见表2。
表1 两组呼吸衰竭患者撤机前一般资料比较Tab.1 Comparison of the general data between patients with respiratory failure before weaning ±s

表1 两组呼吸衰竭患者撤机前一般资料比较Tab.1 Comparison of the general data between patients with respiratory failure before weaning ±s
临床资料ICU 留置时间(d)机械通气时间(d)APACHE II(分)SOFA(分)PaCO2(mmHg)PaO2(mmHg)白蛋白(g/L)钾(mmol/L)钙(mmol/L)镁(mmol/L)磷(mmol/L)撤机成功组(n=81)6.30±2.15 3.00±1.26 14.16±4.86 4.81±2.41 34.56 ±5.88 95.60±37.77 28.88±3.77 4.06±0.51 2.02±0.11 0.84±0.23 0.91±0.23撤机失败组(n=34)9.05±4.05 4.00±1.76 14.16±4.99 5.58±2.67 37.77±6.55 82.33 ±23.15 28.79±3.34 4.08±0.49 2.01±0.12 0.89±0.18 0.97±0.31 t 值4.739 3.436 0.312 1.514 1.582 1.901 0.121 0.194 0.433 1.130 1.147 P 值0.000 0.001 0.724 0.133 0.111 0.060 0.904 0.846 0.666 0.261 0.254
2.3 影响呼吸衰竭患者撤机成功的多因素Logistic回归分析将两组比较存在差异的指标进行进一步的多因素分析,Logistic 回归分析结果显示:ICU 留置时间、机械通气时间对撤机成功的影响不明显,差异无统计学意义(P>0.05)。而RSBI(P=0.000),M型超声左/右侧膈肌位移(P=0.000)是影响撤机成功的独立影响因素。见表3。
2.4 撤机参数预测患者撤机成功的ROC 曲线分析M型超声左侧膈肌位移及右侧膈肌位移预测撤机成功的AUC均>0.8,敏感性均为100%,但特异性较低(62.96%;53.09%),准确性近似(81.48%,76.55%)。RSBI的特异性(86.42%)大于M型超声左侧膈肌位移及右侧膈肌位移,但敏感性较低(44.12%),准确性低于膈肌位移指标(65.27%)。三者联合预测撤机成功的准确性最高(AUC=0.925),显著大于各撤机参数单独预测撤机成功的AUC,差异有统计学意义(P<0.05),其最佳诊断点为0.206,其敏感性为94.12%,特异性为80.25%,准确性为87.19%。见表4、图3。
表2 两组呼吸衰竭患者撤机参数比较Tab.2 Comparison of weaning parameters between two groups of respiratory failure patients ±s

表2 两组呼吸衰竭患者撤机参数比较Tab.2 Comparison of weaning parameters between two groups of respiratory failure patients ±s
参数潮气量(mL)RSBI(min/L)MIP(cmH2O)P0.1(mmH2O)P0.1/MIP M型超声左侧膈肌位移(mm)M型超声右侧膈肌位移(mm)撤机成功组(n=81)532.30±232.44 38.88±15.93 15.00±9.66 2.36±2.01 0.15±0.11 11.48±4.66 18.36±5.51撤机失败组(n=34)478.46±204.33 53.44±19.21 15.33±7.77 3.13±2.21 0.20±0.17 7.30±3.27 11.82±4.50 t 值1.177 4.203 0.177 1.820 1.876 4.756 4.263 P 值0.242 0.000 0.860 0.071 0.063 0.000 0.000

表3 影响患者撤机成功的多因素Logistic 回归分析Tab.3 Multivariate logistic regression analysis of the weaning success

表4 撤机参数预测呼吸衰竭患者撤机成功的ROC 曲线分析Tab.4 Analysis of ROC curve for predicting the weaning success in patients with respiratory failure
3 讨论
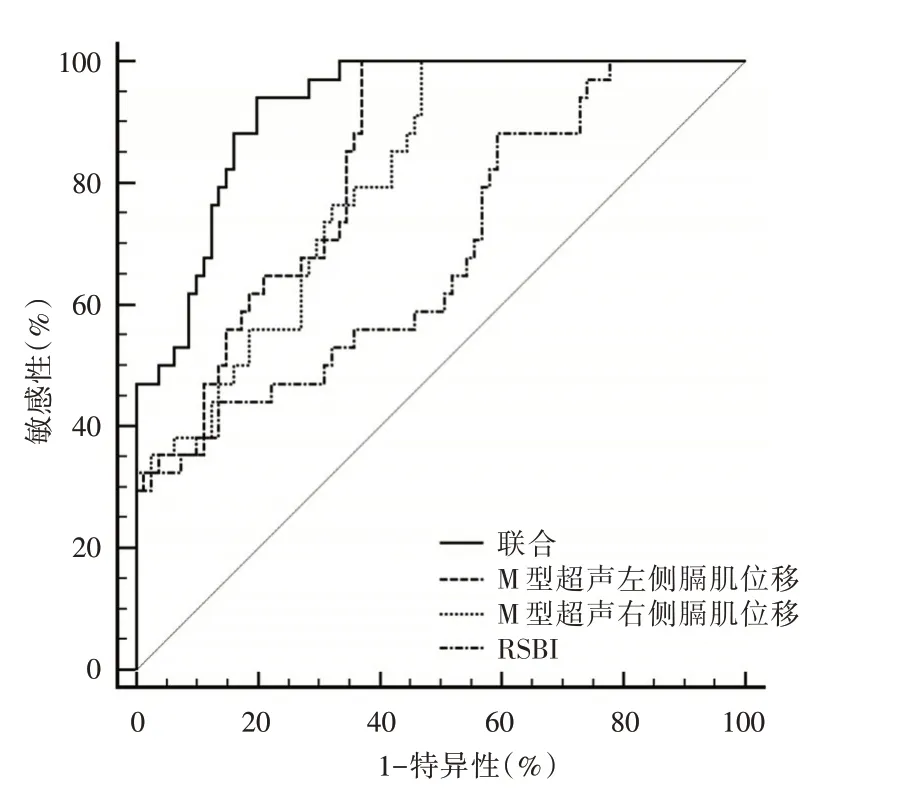
图3 三项撤机参数及其联合方式预测患者撤机成功的ROC 曲线分析Fig.3 ROC curve analysis of the parameters of weaning parameters and their combined methods to predict the patient′s successful weaning
膈肌是最主要的呼吸肌,目前已知长时间的机械通气会导致膈肌的收缩功能出现障碍,患者往往随着机械通气时间的延长而对呼吸机产生依赖[9-10]。研究表明机械通气超过12 h 就会导致膈肌萎缩和功能障碍,并且随着时间的延长而加重,称为机械通气介导的膈肌功能障碍(VIDD)[11-12]。膈肌在自主呼吸中发挥关键作用,撤机过程中还容易出现呼吸负荷过重和膈肌疲劳[13],因此监测膈肌功能对机械通气患者尤为重要。虽然临床上认识到膈肌功能对机械通气患者自主呼吸的重要性,但缺乏便捷有效的评估手段,在机械通气治疗的过程中往往疏忽对膈肌功能的评估,撤机失败时有发生。随着技术的进步,已有研究指出可以利用超声检查无创地评估膈肌功能,从而帮助临床准确分析患者的呼吸肌状态,有利于撤机时机的选择[14]。本研究系统分析了M型超声评价机械通气患者膈肌活动度,旨在探索超声测量膈肌运动在机械通气撤机时机选择中的价值,为提高撤机成功率提供参考。
本研究根据撤机结果将患者分为撤机成功组以及撤机失败组,通过对比两组患者的临床资料发现,除了ICU 留置时间和机械通气时间存在差异外,其他临床资料均无统计学差异。这是由于随着患者ICU 留置时间的延长,患者继发各种院内感染的概率会明显增加。而机械通气时间与各类呼吸机相关并发症的发生率成正相关,且长时间的机械通气还易引起呼吸机依赖。因而ICU 留置时间和机械通气时间越久,发生撤机失败的概率越高。通过比较两组患者的撤机参数发现,只有RSBI 以及M型超声双侧膈肌位移在两组中差异具有统计学意义。RSBI是衡量患者膈肌力量和呼吸负荷间关系的指标,RSBI 增高是膈肌疲劳的典型表现[15]。M型超声双侧膈肌位移可反映患者的膈肌收缩功能,膈肌位移量减少则直观地提示患者出现膈肌疲劳或膈肌功能障碍[16]。而潮气量、MIP、P0.1之所以在两组中差异不明显,可能是因为潮气量由膈肌和其他辅助呼吸肌群共同决定,当膈肌功能障碍时可通过其他呼吸肌进行代偿,因而不如膈肌位移量敏感。MIP、P0.1虽然测量简单,但其变化范围较大所以临界值不明确。
本研究基于Logistic 回归模型进一步分析了影响呼吸衰竭患者撤机结局的独立影响因素,发现RSBI、M型超声左/右侧膈肌位移为撤机成功与否的独立影响因素,这说明影响撤机是否成功的关键在于患者的膈肌功能。RSBI可以反映撤机失败时常见的浅快呼吸征象,提示膈肌功能障碍,其临床价值在多年来的大量研究中已得到众多研究者的肯定[17-18]。M型超声检测双侧膈肌位移相对其他膈肌监测手段,观察更直观,且不受其他呼吸肌的干扰,其临床价值也逐渐被肯定[19-20]。二者都可直接反映膈肌功能,帮助临床尽早发现膈肌功能障碍,为临床撤机提供参考。而患者ICU 留置时间和机械通气时间的长短本身受到疾病种类和患者基础状态等多种因素的综合影响,患者原发疾病严重、基础状态较差也会使得撤机失败的几率增加,因此二者并不是影响撤机结局的独立因素。
为了分析各独立影响因素预测患者撤机成功的准确性,我们对RSBI、M型超声左/右侧膈肌位移及其三者的联合绘制了ROC 曲线。结果发现反映膈肌疲劳程度的M型超声左/右侧膈肌位移确实是预测撤机是否成功较理想的指标,其单独预测的AUC 均超过0.80,而且敏感性为100%。说明利用M型超声检测膈肌位移预测患者是否撤机成功不容易出现遗漏,但特异性比较低,单独依靠一侧膈肌运动来预测撤机是否成功会出现一定比例的误诊率。联合预测发现,三种指标联合预测的AUC 提高到0.925,并且联合预测的敏感性为94.12%同时特异性为80.25%。联合后能更加全面的评估患者的膈肌功能,因而相对单一指标预测效能更好,有希望帮助临床更准确的预测患者的撤机结局,减少撤机失败的发生。
本实验仍存在一些不足,部分患者进行膈肌检测时,由于探头位置或患者自身因素的影响导致回声窗不佳,膈肌超声图像质量不好。本研究计划安排两位超声医师共同进行检查,从而尽量帮助患者调整体位,对膈肌位移进行更精确的测量,提高预测准确性。
综上所述,M型超声测量膈肌位移及其与RBSI的联合对预判患者撤机成功与否具有较高的临床指导价值。
