中期因子、胰岛素样生长因子-1和甲状腺球蛋白在分化型甲状腺腺癌中的诊断与预后价值
2020-03-13田陶然于海文沈琦邱炜庆沈华
田陶然 于海文 沈琦 邱炜庆 沈华
甲状腺腺癌是常见的颈部恶性肿瘤,占内分泌肿瘤的90%以上,并且其发病率呈逐年增高的趋势[1]。甲状腺癌的早期诊断尤其重要,是决定预后的重要因素,目前诊断甲状腺癌的主要诊断手段是B超和CT等常规诊断,由于其灵敏度较低,因此,学者们在寻找具有灵敏度和特异性较高的指标[1]。中期因子(MK)在肿瘤中出现明显增高,而在正常组织表达较低,在早期诊断甲状腺癌方面的研究较少[2]。胰岛素样生长因子-1(IGF-1)在恶性肿瘤中表达出现明显升高[3],甲状腺癌患者IGF-1水平降低能否成为早期诊断的指标,仍需要进一步研究。甲状腺球蛋白(Tg)现已经成为甲状腺肿瘤的肿瘤标记物[4],早期诊断甲状肿瘤方面的可靠性需要进一步确认。本研究通过联合检测MK、IGF-1和Tg水平在早期诊断甲状腺分化型癌中的临床价值取得较好的结果,报告如下。
1 资料与方法
1.1 一般资料 选择2016年1月至2018年6月在我院就诊确诊为分化型甲状腺腺癌患者98例为甲状腺腺癌组,其中男59例,女39例;年龄21~29岁,平均年龄(43.68±5.16)岁;病理类型:滤泡状甲状腺腺癌41例,乳头状甲状腺癌57例。选择同期确诊为甲状腺腺瘤患者65例为甲状腺腺瘤组,其中男37例,女28例;年龄22~79岁,平均年龄(44.16±6.15)岁。选择同期在我院进行健康体检者30例为健康对照组,其中男16例,女14例;年龄23~79,平均年龄(43.27±5.38)岁。3组性别比、年龄等一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
1.2.1 纳入标准:①甲状腺腺癌组和甲状腺腺瘤组均病理确诊;②均知情同意,经医院伦理委员会讨论通过。
1.2.2 排除标准:①具有其他部位的肿瘤;其他甲状腺癌的类型;②肝炎,结核和肺炎等急慢性感;③染自身性免疫性疾病和血液性疾病;④心脏、肝脏和肾脏等重要脏器功能不全;⑤精神性疾病和智力障碍患者。
1.3 方法
1.3.1 甲状腺腺癌预后评估和分组:参照欧洲癌症治疗组织拟订的预后评分计算:年龄(岁数),性别(女为0分;男12分),转移(远处转移1处为15分,多处需要相加);局部浸润为10分;组织类型:乳头状癌为0分,未分化癌为45分,滤泡状为10分。上述5项指标相加所得数值为预后指数,评分<65分为预后良好组,≥65分为预后不良组,根据评分将患者分为预后良好组59例和预后不良组39例。
1.3.2 血清标本采集和指标检测:治疗前抽取空腹肘静脉血约5 ml,静脉血放置在室温静置20 min,再通过离心机离心,离心半径15 cm,离心速度为3 000 r/min,离心10 min,分离出血清约3 ml,放置在冰箱-80℃待检测。MK、IGF-1和Tg采用酶联免疫吸附法进行检测,试剂盒采用上海基免实业有限公司,按照使用说明书进行操作,其主要步骤:将生物素标记二抗和酶标试剂加入标准品和样品,反应60 min,温度37℃。然后洗板后,再加入显色液AB反应10 min,反应温度在37℃;然后再加入终止液,在15 min内检测吸收密度值;通过Elecsys软件定标曲线计算出MK、IGF-1和Tg水平。
1.4 观察指标 观察3组血清MK、IGF-1和Tg水平变化,甲状腺腺癌患者血清MK、IGF-1和Tg水平与肿瘤分期和预后的关系,联合检测在诊断甲状腺腺癌和预后的灵敏度和特异性。

2 结果
2.1 3组血清MK、IGF-1和Tg水平比较 甲状腺腺癌组的血清MK、IGF-1和Tg水平明显高于甲状腺腺瘤组和健康对照组,甲状腺腺瘤组明显高于健康对照组,差异均有统计学意义(P<0.05)。见表1。


组别 MK(pg/ml)IGF-1(ng/ml)Tg(ng/ml)健康对照组(n=30) 5.67±1.8785.43±13.9613.72±3.54甲状腺腺瘤组(n=65)8.18±3.54∗116.69±22.98∗86.59±38.03∗甲状腺腺癌组(n=98)15.32±5.78∗#169.21±44.25∗#140.31±42.09∗#F值84.304104.010179.904P值0.0000.0000.000
注:与健康对照组比较,*P<0.01;与甲状腺腺瘤组比较,#P<0.01
2.2 甲状腺腺癌患者血清MK、IGF-1和Tg水平与肿瘤分期的关系 甲状腺腺癌患者血清中MK、IGF-1和Tg的水平随着肿瘤分期的升高而升高(P<0.01)。见表2。
2.3 血清MK、IGF-1和Tg水平在诊断甲状腺腺癌的诊断效能 血清MK、IGF-1和Tg水平在诊断甲状腺腺癌方面有较高的特异性和灵敏度,通过二因素的Logistic分析发现具有明显的线性关系,得方程(0.321
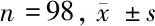

类别MK(pg/ml)IGF-1(ng/ml)Tg(ng/ml)Ⅰ期(n=40)9.37±4.18 121.84±35.67 93.76±35.68 Ⅱ期(n=17)13.82±5.09∗153.75±42.38∗138.38±41.19∗Ⅲ期(n=20)19.75±5.86∗#196.33±46.67∗#169.83±43.56∗#Ⅳ期(n=21)23.65±6.71∗#△246.13±52.37∗#△202.42±51.17∗#△F值40.36244.29936.717P值0.0000.0000.000
注:与Ⅰ期比较,*P<0.01;与Ⅱ期比较,#P<0.01;与Ⅲ期比较,△P<0.01
XMK+0.033XIGF-1+0.028XTg-10.937)形成MK+IGF-1+Tg的联合检测指标,其灵敏度为86.7%,特异性92.3%,其曲线下面积为0.953,在诊断甲状腺腺癌方面其曲线下面积较单个指标MK(Z=4.110,P<0.01),IGF-1(Z=3.824,P<0.01)和Tg(Z=4.597,P<0.01)更为显著,其效能明显提高。见表3,图1。

表3 血清MK,IGF-1和Tg水平在诊断甲状腺腺癌的诊断效能
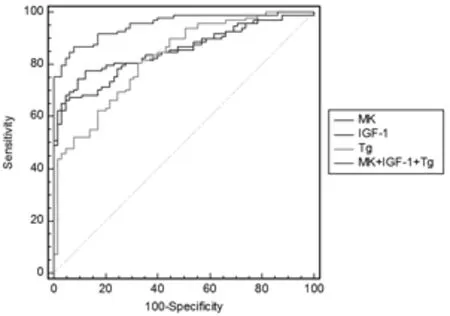
图1血清MK、IGF-1和Tg水平在诊断甲状腺腺癌的曲线下面积比较
2.4 甲状腺腺癌患者血清MK、IGF-1和Tg水平与预后的关系 甲状腺癌患者预后不良患者血清MK、IGF-1和Tg水平明显高于预后良好患者,差异有统计学意义(P<0.01)。见表4。
2.5 甲状腺腺癌患者血清MK、IGF-1和Tg水平在诊断预后不良的效能 甲状腺癌患者血清MK、IGF-1和Tg水平在判断预后不良方面具有较高的特异性和灵敏度,并且发现通过二因素的Logistic分析发现有明显的线性关系,得方程(0.456XMK+0.025XIGF-1+0.037XTg-17.454)形成MK+IGF-1+Tg的联合检测指标,其灵敏度为97.4%,特异性84.7%,其曲线下面积为0.961,曲线下面积较单个指标MK(Z=2.470,P<0.05),IGF-1(Z=3.478,P<0.01)和Tg(Z=2.978,P<0.01)更为显著,其效能明显提高。见表5,图2。
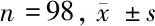

组别MK(pg/ml)IGF-1(ng/ml)Tg(ng/ml)预后良好组(n=59)12.69±4.55151.36±38.87120.81±37.40预后不良组(n=39)19.31±3.21196.23±38.05169.80±30.08t值7.8765.6406.844P值0.0000.0000.000

表5 甲状腺腺癌患者血清MK,IGF-1和Tg水平在诊断预后不良的效能
3 讨论
MK是一种富含半胱氨酸的肝素结合生长因子,在正常人仅在甲状腺、肾脏和肺有少量表达,而在正常发育和肿瘤的形成过程中具有重要作用。MK是一种神经营养因子,具有促进神经生长和修复作用。MK在中恶性肿瘤如甲状腺癌和乳腺癌等组织中呈高表达[5,6],血清学中的MK是一种可溶性蛋白质,在肿瘤患者血清MK出现明显升高。在一项对甲状腺癌中的研究中发现,在确诊甲状腺癌患者血清MK水平出现明显升高,并认为血清MK是筛选甲状腺癌和预后的重要指标[5-7]。本研究发现甲状腺腺癌患者血清MK水平明显高于甲状腺腺瘤组,并且发现随着甲状腺癌分期升高而升高,说明血清MK水平是反映甲状腺癌严重程度的重要指标,与文献报道[8]的结果一致。本研究还发现在鉴别甲状腺良恶性甲状腺肿瘤方面,血清MK水平在诊断甲状腺腺癌的灵敏度为74.5%,特异性为90.8%,曲线下面积为0.863,当血清MK>12.54 pg/ml时,其诊断甲状腺腺癌具有较高的诊断效能。本研究还发现预后不良甲状腺腺癌患者血清MK水平明显高于预后良好的患者,并且在诊断段预后不良方面,当血清MK水平超过15.16 pg/ml时,其灵敏度为97.6%,特异性为74.6%,其曲线下面积为0.895,具有较高的诊断效能。

图2甲状腺腺癌患者血清MK、IGF-1和Tg水平在诊断预后不良曲线下面积
IGF-1是一种胰岛素样生长因子,由70氨基酸组成的蛋白肽,在肝脏中合成,并释放血液中,具有调节代谢和细胞分裂具有重要作用。在基础研究中发现,IGF-1具有促进肿瘤细胞增殖,迁移和凋亡的过程中具有重要作用,血清IGF-1水平的高低是肿瘤发生发展的危险因素[9]。本研究显示甲状腺癌患者血清IGF-1水平明显高于甲状腺腺瘤组和健康对照组,并且随着甲状腺腺癌肿瘤分期的升高而升高,基础研究发现缺失IGF-1基因的基因模型中发现,肿瘤明显受到抑制,说明IGF-1水平与肿瘤的生长具有明显的相关性[7]。有研究显示,甲状腺癌发生肢端肥大症发生率明显增高,并认为IGF-1是发生甲状腺腺瘤发生腺癌中的重要关键因素[10,11]。本研究发现在鉴别诊断良恶性甲状腺腺癌方面,灵敏度为86.7%,特异性92.3%,其曲线下为0.953,说明具有较高的诊断甲状腺腺癌的诊断效能。本研究发现血清IGF-1水平甲状腺腺癌预后较好的患者明显低于预后不良的患者,通过对甲状腺预后方面诊断效能方面的研究发现,当患者血清IGF-1>181.06 mg/ml时,其灵敏度74.4%,特异性83.1%,曲线下面积0.806,认为IGF-1是甲状腺腺癌预后的重要指标。
Tg是由甲状腺滤泡上皮细胞分泌的,是甲状腺素合成的前体,在正常情况下并不释放入血[12]。当溶酶体对Tg表明的甲状腺素水解后,被释放入血导致机体血清Tg水平升高,已经逐渐被临床医生重视[13,14]。本研究发现甲状腺癌患者血清Tg明显高于良性甲状腺瘤和健康对照组,并且随着肿瘤分期升高而升高,说明Tg与甲状腺肿瘤形成具有密切相关性,与文献报道的结果[12-14]一致。本研究发现在鉴别甲状腺良恶性肿瘤方面具有较高的诊断效能,当机体Tg>101.24 mg/ml 时,其灵敏度为80.6%,特异性67.7%,曲线下面积为0.822,与文献报道Tg作为鉴别良恶性甲状腺肿瘤的重要指标[15]一致。本研究还发现甲状腺预后良好的患者血清Tg水平明显低于预后不良的患者,并且在鉴别甲状腺腺癌预后方面,其灵敏度为97.4%,特异性66.1%,曲线下面积为0.841,说明血清Tg是甲状腺腺癌预后的重要指标。
本研究通过联合检测甲状腺腺癌患者血清MK、IGF-1和Tg水平在诊断甲状腺腺癌方面具有更高的诊断效能,其灵敏度为86.7%,特异性92.3%,其曲线下为0.953,在诊断甲状腺腺癌方面其曲线下面积较单个指标MK、IGF-1和Tg更为显著,说明联合检测能够明显提高诊断甲状腺腺癌灵敏度和特异性。在预测甲状腺预后方面,联合检测灵敏度为97.4%,特异性84.7%,其曲线下为0.961,曲线下面积较单个指标MK、IGF-1和Tg更为显著,其效能明显提高,说明联合检测在评估预后方面更加具有准确和特异性。
综上所述,联合检测MK、IGF-1和Tg水平有助于诊断分化型甲状腺腺癌,并且对甲状腺腺癌预后的判断具有重要临床价值,明显优于单个指标的检测。
