弥散加权成像MRI和动态增强MRI在活动性肠道克罗恩病诊断中的应用
2020-03-10四川省德阳市人民医院放射科四川德阳618000
四川省德阳市人民医院放射科(四川 德阳 618000)
曾 琦
克罗恩病作为慢性肠道疾病之一,主要发病部位在回盲肠,基本特征为反复缓解-复发,造成肠道累积性损伤,疾病分布具有跳跃性,病程相对较长,治愈难度较大,手术及致残率均较高,故合理有效的诊断及治疗方案显得尤为重要[1]。目前,临床诊断主要是将临床症状与内镜检查结果相结合的综合诊断方案,但内镜作为侵袭性检查之一,部分患者检查不耐受,且操作期间肠穿孔风险较大[2]。随着医学科学技术不断革新,各种无创检查方式应用日益广泛,核磁共振成像(magnetic resonance imaging,MRI)作为其中之一,其有着较高的软组织对比度,且能多平面呈现,在肠腔及肠外病变中优势明显,可有效显示克罗恩病病变肠段[3]。近年有关研究发现,弥散加权成像MRI(diffiision weighted MRI,DW-MRI)和动态增强MRI(dynamic contrast-enhanced MRI,DCE-MRI)均可对活动性肠道克罗恩病进行半定量分析[4]。基于此,本文对弥散加权成像MRI和动态增强MRI在活动性肠道克罗恩病诊断中的应用进行分析,现将研究结果汇报如下。
1 资料与方法
1.1 一般资料 回顾性分析我院2015年3月至2018年3月收治的47例肠道克罗恩病患者,并参照Harvey-Bradshow指数[5](HBI)进行分组,其中静止组(HBI≤4)14例,轻中度活动组(4<HBI<9)20例,重度活动组(HBI≥9)13例;再收集同时间段疑似肠道疾病且实施肠道MRI检查患者作为健康对照组25例。病例组男性27例,女性20例;年龄18~62岁,平均(35.51±12.64)岁。对照组男性13岁,女性12岁;年龄18~60岁,平均(34.47±10.52)岁。两组患者一般资料差异无统计学意义(P>0.05)。
纳入标准:①均因腹痛、排便异常等,肠道疑似疾病实施肠道MRI检查;②均进行弥散加权成像MRI和动态增强MRI检查;③MRI检查前72h内实施胶囊小肠镜、结肠镜检查及病理学确诊,其中肠道克罗恩病诊断标准参照《炎症性肠病诊断与治疗的共识意见(2012年·广州)》[6]中相关标准确诊;④肠道克罗恩病患者经肠镜确诊为肠道内单一病灶,且发病部位在盲肠处;⑤所有患者临床及影像学资料完整,能正常获取研究所需资料;⑥经我院医学伦理委员会批准该项研究。
排除标准:①存在肠道切除史;②影像学图像模糊,存在伪影干扰,无法正常得出诊断结果;③存在MRI或肠镜检查禁忌症;④合并有感染、血液疾病、肝硬化等对检查结果可造成一定影响的疾病;⑤合并肠道肿瘤;⑥合并神经及精神障碍,无法正常配合完成检查。
1.2 方法 所有受试人群入组后均使用GE公司生产的Signa HDxt 3.0T超导型MRI扫描仪及配套腹盆腔腔线圈实施扫描。扫描前6h禁食,检查前45min内,口服2.5%甘露醇(福州海王福药制药有限公司,国药准字H35020496,250ml:50g)1500mL充盈肠道(口服500ml/次,间隔15min一次,共三次)。检查开始前3min,静脉注射山莨菪碱(河南天方药业股份有限公司,国药准字H41023403,1ml:5mg)20mg抑制肠道蠕动。
常规扫描序列及参数:①冠状位T2WI:屏气扫描,层厚设定为5mm,间距设定为1mm,TR设定为2800ms,TE设定为70ms;②轴位T2WI:呼吸触发,层厚设定为4mm,间距设定为2mm,TR设定为1200ms,TE设定为90ms;③轴位T1WI:屏气扫描,层厚设定为4mm,间距设定为0mm,TR设定为4.5ms,TE设定为1.7ms。
DWI为平面回波序列,扫描参数设定为:轴位设定为4mm,层厚设定为4mm,TR设定为6666ms,TE设定为57ms,矩阵设定为130×96,视野设定为40cm,b值设定为0、6s/mm2,激励次数设定为6。
DCE为三维容积超快速扫描序列,扫描参数设定为:轴位设定为4mm,层厚设定为4mm,间距设定为0mm,TR设定为2.9ms,TE设定为1.1ms,矩阵设定为224×120,视野设定为42×42cm,翻转角设定为12°,连续进行30个时像采集,采集时间分辨率设定为6s,时长设定为3min14s。扫描期间对比剂为钆双胺注射液(GE Healthcare Ireland,国药准字J20020044,10ml:4.305g),注射剂量为0.1mmol/kg,注射速率为2mL/s,且在对比剂注射结束后以相同速率注射20mL生理盐水(福建省安溪制药有限公司,国药准字H35020612,100ml:0.9g)。对比剂注射前需实施5个时像扫描作为蒙片,扫描翻转角依次为4°、6°、8°、10°12°。
所有图像资料均由2名以上高年资腹部影像学主症医师采用盲法进行分析,并对有异议图像进行协商,待结论一致后予以采纳。
1.3 观察指标 观察病例组和对照组DWI-MRI和DCE-MRI检查值差异,包括:表观弥散系数(apparent diffusion coefficient,ADC)、容积转运常数(volume transfer constant,Ktrans);对比病例组三组患者DWIMRI和DCE-MRI数据比较,包括:ADC、Ktrans值,并对分析两种诊断方式ROC曲线。
表1 病例组和对照组ADC值、Ktrans值比较
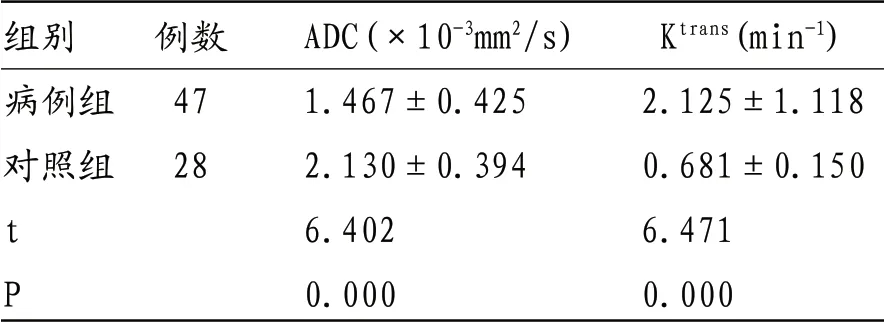
表1 病例组和对照组ADC值、Ktrans值比较
组别 例数 ADC(×10-3mm2/s) Ktrans(min-1)病例组 47 1.467±0.425 2.125±1.118对照组 28 2.130±0.394 0.681±0.150 t 6.402 6.471 P 0.000 0.000

表2 病例组三组患者一般资料、ADC值、Ktrans值比较

表3 ADC、Ktrans值诊断活动性肠道克罗恩病ROC曲线分析
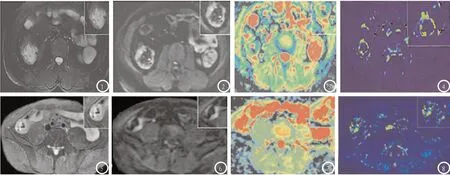
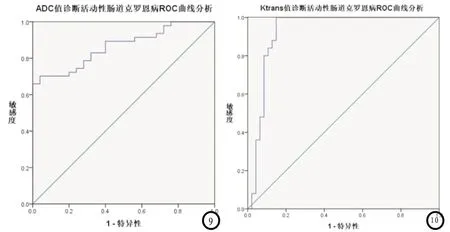
图1-8 活动性肠道克罗恩病典型病例分析。图1-4 为重度活动组:男性,28岁,HBI评分为10分。图1 诊断为回盲部肠壁增厚且伴有溃疡形成;图2 为DWI-MRI诊断ADC值为0.982×10-3mm2/s;图3 为伪彩图,将病变肠壁显示为冷色;图4 为DCE-MRI诊断Ktrans值为3.402min-1。图5-8 为轻度活动组:男性,28岁,HBI评分为5分。图5 诊断为回盲部肠壁增厚,但内壁光滑;图6 为DWIMRI诊断ADC值为1.276×10-3mm2/s;图7 为伪彩图,将病变肠壁显示为冷色;图8 为DCE-MRI诊断Ktrans值为1.957min-1。图9-10 ADC、Ktrans值诊断活动性肠道克罗恩病ROC曲线分析图。
1.4 统计学方法 将本文所有数据经双人不交流录入EXCEl表格,并使用SPSS17.0统计学软件进行处理,①计量资料以()表示,符合正态分布且方差齐时,各组间采取t检验分析,多组间比较采取重复测量方差分析;②计数资料采取例数(%)表示,无序分类资料采用χ2检验;③ADC、Ktrans值诊断活动性肠道克罗恩病进行ROC分析并绘制ROC曲线,计算ROC曲线下面积(area under the cure,AUC)、95%可信区间,cut-off点为ROC曲线上以约登指数(敏感度+特异度-1)最大点。所有检测均为双侧检验,并以P<0.05认为有统计学意义。
2 结 果
2.1 病例组和健康组ADC值、Ktrans值比较 病例组ADC值显著低于对照组(P<0.05),病例组Ktrans值显著高于对照组(P<0.05),见表1。
2.2 病例组三组患者一般资料、ADC值、Ktrans值比较 病例组三组患者性别、年龄变化相当(P>0.05),病例组三组患者DWIMRI和DCE-MRI检查结果变化显著,其中ADC值由高到低依次为静止组、轻中度活动组、重度活动组(P<0.05),而Ktrans值由低到高依次为静止组、轻中度活动组、重度活动组(P<0.05),见表2。见图1-8。
2.3 ADC、Ktrans值诊断活动性肠道克罗恩病ROC曲线分析 ADC值、Ktrans值断活动性肠道克罗恩病ROC曲线AUC依次为0.865、0.924,最佳分割点依次为1.454×10-3mm2/s、0.892min-1,且两种诊断方式差异无统计学意义(P>0.05),见表3,图9-10。
3 讨 论
肠道克罗恩病是一种免疫相关性慢性肉芽肿性炎症反应,现已成为慢性腹泻主要病因之一,疾病具有终生性,病情相对复杂,目前尚未发现根治药物,需长期监测、随访了解疾病变化情况,不断调整治疗方案,进而改善疗效及预后,故及时有效的病情评估显得尤为重要[7]。现阶段,肠镜检查仍为克罗恩病主要检查方式,该方式为侵袭性检查,患者接受度及耐受性均较差,不适合长期反复检查,且单一肠镜检查无法全面评估克罗恩病肠道病变情况及病变范围[8]。MRI作为医学影像技术之一,该项检查方式可无创且无电辐射检查,可通过不同脉冲序列获得较优的组织对比度,具有较好的实时成像功能,可反复且严密监测肠道病变情况,在肠道克罗恩病评估中潜在优势明显[9]。
弥散加权成像MRI(DWI-MRI)作为MRI新型技术之一,在检查过程中无需注入对比剂,仅通过布朗运动无创反应组织内水分子运动差异成像,通过测量表观扩散系数(ADC)对活体组织及器官病变进行定性研究及定量分析,且在炎症反应中特异性较强[10]。炎症反应越炎症,会增加体内微小脓肿形成,且肉芽组织增殖明显增加,体内水分子弥散受限,DWI信号增强,ADC值明显降低,Li X H等[11]研究证实,克罗恩病使肠道出现炎性病变,进而导致DWI信号异常,ADC值变化明显。本文研究结果与此一致,病例组患者ADC值明显低于对照组,且在病例组患者中静止组、轻中度活动组、重度活动组患者ADC值依从递减,这可能与病变炎症反应炎症程度有关,炎症反应越重,水分子弥散能力明显下降。
动态增强MRI(DCE-MRI)技术是一项无创评价微血管生成技术,主要是通过药物动力学模型计算的Ktrans等值进行定量分析,从细胞分子水平反应肿瘤微血管通透性,进而评价新生血管情 况[12]。近年有研究发现,炎症反应在一定程度上刺激微血管生成、增加血管通透性,且在注入对比剂后,对比剂可经高通透性且不成熟的新生血管向外扩散,进而通过对比剂注入前后连续图像,可得对比剂分布情况,进而得出Ktrans等定量参数[13]。本文研究结果显示,使用DCE-MRI技术检查克罗恩病患者Ktrans值明显高于健康对照组,且在静止组、轻中度活动组、重度活动组一次递减,这与吴亚红等[14]研究结果类似,DCE-MRI技术可通过血管内皮、毛细血管床容积等,半定量分析活动性肠道克罗恩病,炎症反应越重,新生血管及血管通透性均明显上升,进而导致Ktrans值越高。
本文还将DWI-MRI和DCE-MRI诊断效能进行分析,发现两种诊断方式在活动性肠道克罗恩病诊断ROC曲线下面积相当,敏感性依次为96.00%、100.00%,特异性为依次为70.21%、85.11%,且最佳分割点依次为1.454×10-3mm2/s、0.892min-1,这与Zhu J等[15]研究结果相似。两种诊断方式诊断优势各异,均能通过ADC、Ktrans值对肠道克罗恩病进行定量或半定量分析,诊断效能较高、诊断优势明显,且在活动性疾病诊断中优越性较高。
综上所述,活动性肠道克罗恩病使用弥散加权成像MRI和动态增强MRI优势明显,且两种诊断方式ROC曲线下面积相当,敏感性、特异性均较高,进一步提供较为明确的病变信息,通过微循环变化监控病情,对临床诊断及治疗提供一定的参考信息。
