改良拔导尿管法对骨科留置导尿患者拔管后排尿的影响
2020-03-10袁燕
袁 燕
(溧阳市人民医院骨科,江苏 常州 213300)
由于骨科患者伤后或术后多存在不同程度的活动受限,部分患者需持续牵引或下肢制动,不方便下床解尿,常需留置导尿管。留置导尿是临床上常用的护理操作技术之一,既可解除患者尿潴留、排尿困难等症状,还方便护士观察尿液,记录尿量。多项研究表明[1]:长期留置导尿管可增加尿路感染的发生率,留置导尿时间每增加1 d,尿路感染的发生率增加5~8%。导尿管多由橡胶材质制成,长期留置可刺激尿道黏膜并产生炎症与水肿反应[2]。常规拔管方法是使用注射器抽净尿管气囊内注入的水后拔除导尿管,然而此时原本充盈的气囊突然瘪陷,表面形成皱襞,气囊表面黏附的尿晶体还可形成锐角,从尿道拔出的过程中不可避免地对尿道造成损伤,尤其是男性患者,由于其尿道较长,牵拉过程中尿道黏膜损伤较女性更为严重[3]。部分患者拔管后出现较为严重的尿路刺激征,出现排尿疼痛、尿道水肿、排尿出血及尿潴留等症状,甚至需重新置入导尿管,不仅造成患者的身心痛苦,还增加了尿路感染发生的风险,延长了住院时间,增加了治疗费用。基于此种情况,我科在常规拔尿管方法基础上加以改进,可有效减轻尿路损伤的发生,预防并减少拔管后尿路刺激征的发生。报道如下。
1 资料与方法
1.1 一般资料
选取2019年5月~2020年我骨科收治并行手术,术后留置导尿管的患者98例,随机分为试验组和对照组两组,各49例。纳入标准为:(1)年龄≥18岁;(2)均接受两腔气囊导尿管进行留置导尿,留置时间≥3 d;(3)排除生命体征不稳定者或意识障碍者;(4)排除合并有泌尿系统疾病者;(5)排除已发生尿路感染者;(6)排除合并有前列腺增生或前列腺肥大的男性患者;(7)知情同意本次研究。两组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法
两组患者均使用双腔气囊导尿管置管,严格无菌操作,导尿管插入尿道见尿液引出后,将10 mL无菌生理盐水使用注射器注入气囊内。置管3 d内不夹管,3 d后采用间断夹管法,即夹闭尿管,患者主诉有尿意时予以放尿,或每3 h放尿一次。对照组采用常规拔管方法拔除导尿管,即使用注射器抽净尿管气囊内注入的水后拔除导尿管。试验组则采用改良拔导尿管法拔除导尿管。具体方法如下:拔管前夹闭尿管2~3 h,待患者主诉有尿意时,使用无菌注射器抽出尿管气囊内的全部生理盐水,再将0.3~0.4 mL生理盐水注回气囊,既保持球囊最小充盈度,又不至于球囊形成棱角和褶皱。拔管时嘱患者深呼吸,与之交谈,转移其注意力后迅速拔除导尿管。
1.3 观察指标
观察并比较两组患者拔管后的排尿情况及尿路刺激征的发生情况。
1.3.1 排尿情况
分为自主排尿、诱导排尿及重新置管三种情况,自主排尿指患者无需任何措施即可自行排尿;诱导排尿指通过腹部热敷、听流水声等方法促进排尿;诱导排尿失败者则予以重新置管。
1.3.2 尿路刺激征
根据世界卫生组织(WHO)疼痛分级标准分为4级:0级为拔管后无任何不适;1级为拔管后感轻微不适,尿道有轻微疼痛;2级为拔管后感到尿道中度疼痛,有尿急、下腹憋胀感;3级为拔管后有明显尿道疼痛、尿急、尿道口水肿情况,甚至出现血尿。
1.4 统计学方法
应用SPSS 19.0软件进行数据分析,两组患者拔管后排尿情况及尿路刺激征发生情况的比较计数资料x2检验,P<0.05为差异有统计学意义。
2 结果
试验组患者接受改良拔导尿管法后,拔管后的诱导排尿率及尿潴留发生率均显著低于对照组,差异有统计学意义(P<0.05);试验组患者拔管后尿路刺激征的发生率显著低于对照组,差异有统计学意义(P<0.05),详见表1。
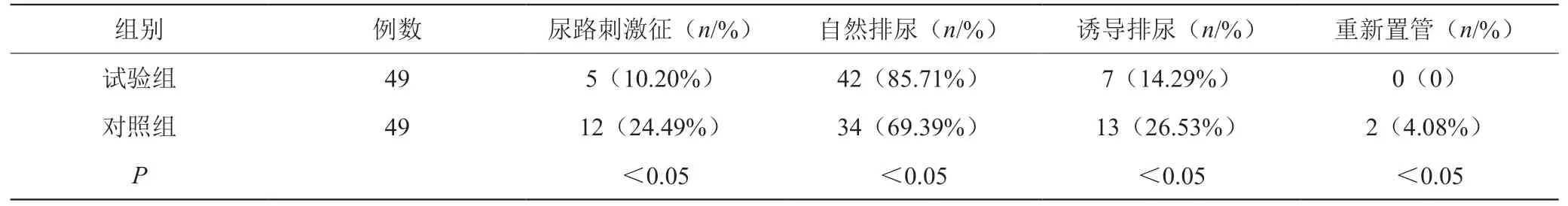
表1 两组患者拔管后排尿情况及尿路刺激征发生情况的比较[n(%)]
3 讨论
尿道有着丰富的神经,对疼痛、温度、触觉极为敏感。气囊导尿管长时间留置在患者体内可刺激尿道黏膜,造成炎性反应或水肿。常规拔管法使用注射器抽出气囊内所有生理盐水,长期扩张的气囊突然瘪陷,尿管表面形成不规则的褶皱,而积附在尿管外壁的尿垢、分泌物和晶体也可龟裂形成锐角,随着尿管拔出体外而刮伤尿道黏膜,引起患者疼痛、尿道水肿等不适。
改良拔管法在抽出气囊内所有生理盐水后,再回注0.3~0.4 mL生理盐水,球囊回缩适度,与尿管直径相似,既保持最小充盈度,也不致形成褶皱和棱角[4]。但应注意不可回注过多生理盐水,以防气囊直径过大而在拔管过程中损伤尿道。
综上所述,对骨科留置导尿患者应用改良拔导尿管法,改善了拔管后患者的排尿情况,预防并减少了拔管后尿路刺激征的发生,减轻了患者的痛苦,提高了护理质量。
