MSCT、MRI检查对脑神经胶质瘤诊断及其组织病理学分析*
2020-02-17河北省沧州市中心医院神经外科河北沧州061001
1.河北省沧州市中心医院神经外科(河北 沧州 061001)
2.河北省沧州市中心医院影像中心(河北 沧州 061001)
陈永汉1 李宗豪1 田耀辉1王 毅1 贾林伟1 徐延峰2
脑神经胶质瘤是临床中常见的疾病类型,较多文献报道近30年来,我国原发性脑神经胶质瘤发病率逐渐上升,我国应脑胶质瘤死亡人数高达3万人,患者因颅内压的增高,可以引起头痛,呕吐和精神症状,脑组织受到肿瘤的压迫,可出现神经功能缺失。随着病情的进展,肿瘤体积的不断增大,在颅内形成占位性病变,当超过代偿限度时可危及患者生命[1-2]。基于上述因素,及时检出并明确诊断对保障脑神经胶质瘤预后意义重大。MSCT、MRI临床是检查脑神经胶质瘤的主要影像学手段,CT成像速度较快,密度分辨率高,MRI扫描对人体软组织分辨力高、可多方位、多序列进行成像[3]。为进一步MSCT、MRI检查对脑神经胶质瘤诊断及其病理学特点,本研究收集了78例脑神经胶质瘤患者各项临床资料及影像学资料,现报道内容如下。
1 资料与方法
1.1 一般资料 选取我院2017年3月~2018年4月收治的脑神经胶质瘤患者78例为研究对象。78例患者中,男性患者41例,女性患者36例;年龄7~59岁,平均(24.29±9.15)岁;78例患者临床症状主要为感觉、意识、视野等神经功能缺损,61例患者以癫痫和颅内高压(头痛、恶心、呕吐等症状) 就诊,17例患者于常规体检CT中发现颅内肿瘤,后入院进一步检查。
1.2.1 纳入标准:①影像学资料、临床资料完整无丢失者;②未合并其他恶性肿瘤者;③经手术病理检查证实为原发性脑神经胶质瘤者。
1.2.2 排除标准:①CT、MRI检查禁忌症者,比如行心脏搭桥手术者、碘过敏者;②肝、肾功能严重不全者;③合并严重精神疾病、既往颅脑手术史者;④妊娠期妇女。
1.3 检查方法
1.3.1 MSCT检查:采用西门子EMOTION 64排螺旋CT,患者采取仰卧位,头先入床,操作者将患者头摆正,下巴部位稍低,扫描线以听眦线平行。扫描范围:自听眦线向上连续扫描。设置参数:管电压130kv,管电流150mA/s,层厚10mm,螺距1mm,矩阵:512×512。平扫之后进行增强扫描,使用高压注射器以3.5ml/s的注射速度,经正中肘静脉注优维显80~100ml。在注射完毕后开始进行增强,扫描完毕后将CT原始图像进行薄层重建。
1.3.2 MRI检查:采取西门子公司1.5T磁共振扫描仪,患者采取仰卧位,放置头部线圈,扫描序列包括扫描序列包括SE序列、快速自旋回波(TSE)序列,方位为轴位、
冠状位和矢状位,参数设置:T1WI TR400ms,TE15ms,T2WI TR3500ms,TE 110ms,256×256,层厚5.0mm,采集次数:3~4次。增强扫描经正中肘静脉注射钆喷酸葡胺(Gd-DTPA),剂量0.1mmol/kg~0.2mmol/kg。
1.4 图像分析 收集78例患者临床资料及影像学资料,由两名高年资正高职放射科诊断医生采用双盲法进行阅片,观察影像学特点,包括肿瘤形态、解剖位置、强化模式、信号改变等,比较两种检查对脑神经胶质瘤诊断的检出率及诊断符合率,并收集其临床资料,分析脑神经胶质瘤其病理学特点。
1.5 统计学方法 本研究所有数据采用SPSS18.0统计软件进行检验,正态计量采用()进行统计描述;计数资料等资料采用率和构成比描述,采用χ2检验,P<0.05为具体统计学意义。
2 结 果
2.1 MSCT、MRI检查诊断脑神经胶质瘤检出率及诊断符合率比较 78例肿瘤的发病部位:颞叶31例,额叶20例,顶叶19例,枕叶4例,基底节区4例。均为单发,肿瘤直径1.51cm~8.71cm。MSCT检查对脑神经胶质瘤检出率及诊断符合率分别为100.00%(78/78)、97.43%(76/78),MRI检查对脑神经胶质瘤检出率及诊断符合率分别为100.00%(78/78)、98.71%(77/78),两种检查方式对对脑神经胶质瘤检出率及诊断符合率比较,差异无明显差异(P>0.05),见表1。
2.2 脑神经胶质瘤在MSCT检查中的图像表现 78例脑神经胶质瘤MSCT图像中,平扫图像表现为低密度或混杂密度肿块者64例,高密度肿块者14例,与脑质分界模糊(见图1);19例患者出现囊性坏死,其中9例患者含壁结节的囊性肿块;增强扫描中,27例患者占位效应较轻,无强化或强化程度低,31例患者占位现象较重,强化明显,少数患者囊中有瘤,瘤中有囊,本质区域强化显著,囊壁呈现不规则强化(见图2)。
2.3 脑神经胶质瘤在MRI检查中的图像表现 78例脑神经胶质瘤MRI图像中,多数患者可见肿瘤含实性囊性坏死小肿块(见图3),26例患者T1WI序列呈现低信号,T2WI上均表现为高信号,信号分布较为均匀,增强扫描仍未见强化表现;存在囊变者,囊内容物呈现稍高于脑脊液的低信号,34例患者表现为长T1、T2信号,信号不均匀或较为混杂,增强扫描多呈现轻-中度不均匀强化。
2.4 脑神经胶质瘤组织病理学表现 外科手术后,取病灶标本常规进行保存,送至病理科进行组织病理学检查,肿瘤细胞为神经胶质及星形细胞,内存在钙化,合并瘤内出血,囊变区域、瘤周组织呈现炎性反应状态。免疫组化染色结果分析:活检组织中的胶质纤维酸性蛋白质(+),突触素(+),神经元特异性烯醇酶(+)。
3 讨 论
神经胶质瘤是来源与神经外皮层的肿瘤,目前因临床对于其病原学及形态学无法将间质细胞、实质细胞形成的肿瘤进行相关分类,故神经元肿瘤也统称为胶质瘤[4-6]。脑神经胶质瘤患者临床症状表现较为多样性,临床可根据患者临床表现情况进城肿瘤发生部位的初步评估:(1)松果体区胶质瘤:因瘤体的不断增大,占位效应可引起颅内压升高,使患者出现眼球不能上视,这一临床特征可提示肿瘤部位可能发生于松果体区。(2)脑干区胶质瘤:对于儿童神经胶质瘤患者来说,头颅增大是颅内压增高的特点,但相对于先天性脑积水神经胶质瘤引起的头颅增大程度低,若患者出现眼歪、口斜同时伴有走路不稳,则提示肿瘤发生部位可能为脑干[7-10]。事实上,根据患者临床表现进行肿瘤相关评估灵敏度过低,需要辅助影像学检查手段进行明确诊断。
MSCT及MRI检查是临床中常见的脑神经胶质瘤诊断手段之一,赵琳[11]等学者文献报道,神经胶质瘤影像学表现尽管多变,但较多的特征性影像学表现仍然具有重要的诊断价值,大部分恶性程度低的神经胶质瘤边界清晰,在MRI下可以是囊性为主或实性为主类型,表现为囊性、囊实性和实性三部分。MRI检查参数选择较多,对于人体软组织分辨率较CT高,各类脑疾病中,获得的图像清晰度、成像质量更好[12]。本组研究中,78例脑神经胶质瘤MRI图像中,26例患者T1WI序列呈现低信号、T2WI高信号,信号分布较为均匀,增强扫描仍未见强化表现,该MRI图像提示脑神经胶质瘤恶性程度较低,同时脑神经胶质瘤也多存在囊实性病灶,MRI图像则可见含实性囊性坏死小肿块,存在囊变者,囊内容物呈现稍高于脑脊液的低信号,在观察中,需要主要注重增强信号特点,较大范围的钙化在MRI可有特征性改变。

表1 MSCT、MRI检查诊断脑神经胶质瘤检出率及诊断符合率比较[n(%)]
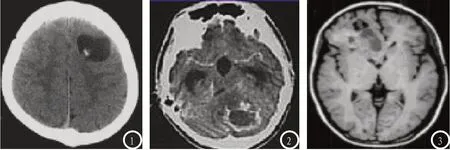
图1 MSCT平扫可见低密度肿块影,边界模糊。图2 MSCT增强可见病灶囊壁强化明显。图3 MRI图像中示肿瘤含实性囊性坏死小肿块。
本组研究对MSCT及MRI对脑神经胶质瘤检出率及诊断率进行了对比,结果显示MSCT检查对脑神经胶质瘤检出率及诊断符合率分别为100.00%、97.43%,MRI检查对脑神经胶质瘤检出率及诊断符合率分别为100.00%、98.71%,两种检查方式对对脑神经胶质瘤检出率及诊断符合率比较,差异无明显差异(P>0.05),表明MSCT、MRI检查均可有效检出诊断正确诊断脑神经胶质瘤,脑神经胶质瘤MSCT图像表现为低密度或混杂密度肿块,少数患者为高密度肿块影,与脑质分界模糊,既往文献报道,脑神经胶质瘤多合并囊性坏死或钙化,病情较轻者,颅内占位效应较轻,无强化或强化程度低,而占位现象较重者,强化明显,少数患者囊中有瘤,瘤中有囊,本质区域强化显著,囊壁呈现不规则强化[13-14]。事实上,MSCT诊断脑神经胶质瘤中需要与脑多发性瘤进行鉴别诊断,转移瘤多发于顶枕的皮层及皮层下,而脑神经胶质瘤多见于松果体、小脑等部位,同时在增强方式中,转移瘤多为不规则强化,根据该不同,可提高正确诊断率[15]。
综上所述,MSCT、MRI检查均可有效检出诊断正确诊断脑神经胶质瘤,脑神经胶质瘤多为囊变实性肿块和壁结节的囊性肿块,常合并出血、钙化。
