至深致远
——1例神经结节病患者的诊疗过程
2020-01-15冯超逸钱江陈倩田国红
冯超逸 钱江 陈倩 田国红
(复旦大学附属眼耳鼻喉科医院眼科 上海 200031)
结节病为病因不明累及多脏器的非坏死性肉芽肿疾病,侵及中枢及周围神经系统者称为神经结节病。神经结节病较为罕见,眼科表现为视网膜、视神经或后视路损害。我们报道1例以视网膜中央静脉合并中央动脉阻塞起病的患者,经过视神经活检证实为神经结节病。
1 病例
患者女性,47岁,家庭妇女。左眼视物模糊、视力下降6个月来诊。患者自述病后数天内视力急剧下降,有轻度的眼球胀痛不适。既往有高血压病史。当地医院眼底检查示左侧视盘边界不清、水肿,视网膜静脉迂曲伴出血(图1A),初步诊断“视网膜中央静脉阻塞”。眼底荧光血管造影显示左眼静脉阻塞合并动脉缺血(图2)。给予活血化淤治疗。数月后患者左眼视力仍有下降,视盘水肿及出血未减轻。转诊至神经眼科评估。患者病程中无发热、咳嗽、皮疹及关节痛。无烟酒嗜好。家族史无特殊。
神经眼科检查:最佳矫正视力,右眼1.0;左眼无光感(no light perception,NLP)。左侧瞳孔直接对光反射消失,间接对光反射存在,左眼相对性瞳孔传入障碍(relative afferent pupillary defect,RAPD)。非接触眼压,右眼:13 mmHg(1 mmHg=0.133 kPa),左眼11 mmHg。双眼前节未见异常,玻璃体无细胞。眼底左侧视盘高度水肿、盘周出血,视网膜静脉淤滞伴出血,黄斑渗出及出血(图1B);右眼视盘及后极部视网膜正常。眼球运动及其他神经系统无定位体征。
实验室检查包括血常规,肝、肾功能均正常。风湿免疫组套包括血沉、C-反应蛋白均正常;抗核抗体、抗中性粒细胞胞质抗体均阴性。血清血管紧张素转换酶抑制剂(angiotensin converting enzyme,ACE)正常。感染组套包括梅毒、艾滋病、乙肝抗体均阴性。T-spot试验阴性。脑及眼眶磁共振显示左侧视神经球后段增粗、强化明显;颅内未见明显其他异常(图3)。肺部CT及增强扫描未见纵隔及其他淋巴结肿大。腰穿脑脊液细胞学及生化正常。初步诊断:视神经病变合并视网膜中央静脉/动脉阻塞。给予甲泼尼龙500 mg冲击治疗5 d,患者左眼视力仍为NLP。眼底左侧视盘水肿明显消退、视网膜平复、血管纤细(图1C)。视网膜光学相干层析成像(optical coherence tomography,OCT)示左眼内侧视网膜明显变薄,提示动脉阻塞。鉴于患者左眼NLP,为明确诊断行左眼视神经眶内段活检。组织病理学示正常视神经组织结构破坏,非坏死性炎性肉芽肿结节浸润,有多核巨细胞形成,周围纤维上皮细胞增生包裹,符合结节病改变(图4)。最后诊断:神经结节病,视神经浸润,视网膜中央静脉/动脉阻塞。由于患者无全身其他系统病变,暂时未给予激素及免疫抑制剂治疗。定期随访观察。
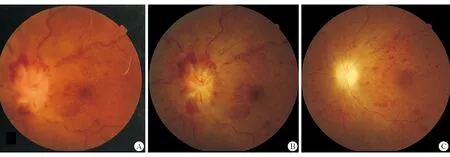
图1 发病不同时期左眼眼底像 A.视盘高度水肿、渗出及出血;后极部视网膜动脉消失、静脉淤滞,黄斑出血及渗出;B.按照CRVO治疗后,视盘水肿无明显减轻,视盘颜色苍白、视网膜出血、渗出如故;C.激素冲击治疗后视盘水肿明显消退,视网膜陈旧出血,血管变细。
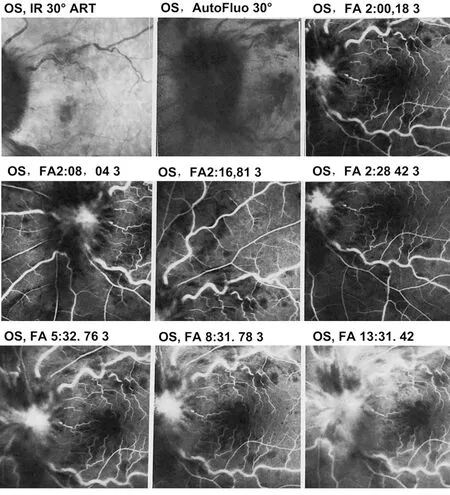
图2 眼底荧光素血管造影 左侧视盘渗漏,视网膜动脉充盈迟缓,静脉淤滞;视网膜及黄斑大片渗漏。
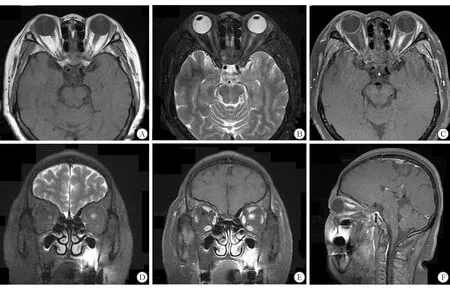
图3 眼眶MRI A.T1WI 见左侧视神经眶内段轻度增粗; B. T2WI左侧视神经信号增高; C. T1WI增强后左侧视神经节段性强化;D. T2WI冠状位左侧视神经增粗、信号增高; E.T1W1 冠状位增强后左侧视神经眶内段节段性均质性强化;F. T1WI矢状位增强后可见强化的病变段视神经与正常视神经边界清晰。
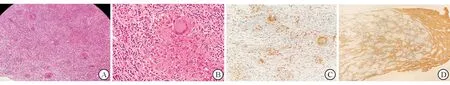
图4 视神经活检组织病理 A.视神经正常结构消失,取而代之的是多发性炎性肉芽肿样结节,其中淋巴细胞浸润,上皮细胞增生 (HE stain×40); B.多核巨细胞的核排列成环形,周围被淋巴细胞与成纤维细胞包绕,组成一个非坏死性肉芽肿 (HE stain×400); C.免疫组织化学染色CD68阴性 (×200);D.免疫组织化学GFAP染色阴性 (×40 )。
2 讨论
结节病为累及多脏器的炎性肉芽肿性疾病,具体致病原因不详,与感染、环境及遗传因素均相关[1-3]。据文献报道神经结节病占结节病患者的5%-10%,而活检中可高达25%[4-6],表明很多神经结节病为无症状者或漏诊、误诊。神经结节病如果没有其他外周器官受累的表现确诊非常困难。神经结节病临床诊断缺乏特异性实验室检查,其临床特征可模仿各种视神经疾病、视网膜病变、中枢神经系统肿瘤、转移瘤等。在日本,结节病的年发病率仅1/100 000~2/100 000,较全球发病率的10/100 000~20/100 000低很多[7]。加之国内组织活检率低,故国内少有神经结节病的报道。我们报道的该例患者首发症状为单眼视网膜中央静脉阻塞合并动脉缺血。影像学检查发现为视神经后段浸润性病变。视神经活检后病理显示非坏死性肉芽肿样改变,符合结节病。
神经结节病最常见的首发症状为脑神经病变,而最常见的脑神经受累为视神经与面神经,患者可出现视力下降及周围性面瘫[8-9]。神经结节病的诊断,如果病变局限于中枢神经系统内,活检不易得,则相当困难。如本例患者除视神经、视网膜病变外,无其他中枢系统、肺部、皮肤、泪腺等受累表现。由于视力NLP才考虑行视神经活检。本例患者视力对激素并无有效反应出于眶内段视神经的浸润导致了视网膜中央静脉及动脉阻塞,进而致视网膜缺血,视力不可逆转。但激素使用时患侧视盘水肿明显消退,说明肉芽肿对激素治疗敏感。
神经结节病虽然非常罕见,临床中可能存在很多漏诊的病例。眼部表现具有直观的特征,故临床针对一些具有眼部受累表现患者的仔细评估,可以帮助我们深入认识该病。此外磁共振检查对于神经结节病具有非常重要的意义,组织节段性的均质性强化为其特征,包括硬脑膜、软脑膜、脑实质、脊髓及脑神经[10-11].
综上所述,孤立性视神经结节病诊断困难,需要寻找其他靶器官受累的证据,包括肺部纵隔结节、皮肤结节等。视神经活检可以明确诊断,提高神经系统结节病的确诊率。
