最佳穿刺区域选择法联合心电监护定位对降低PICC 留置期间相关并发症的研究
2020-01-14姜萍彭玉玲
姜萍 彭玉玲
(天津市环湖医院,天津 300350)
肘上最佳穿刺区域选择法 (Zone Insertion Method,ZIM)是一种与PICC 置管穿刺区域选择相关的系统设计方法,它有助于识别超声引导下PICC 置管的理想区域[1]。ZIM 的意义在于它是可复制、可测量的,通过将患者上臂进行不同颜色的区域划分,确定理想的区域进行超声引导下置管,减少传统的由操作者凭借自身经验选择穿刺位置的风险因素的影响[2]。心电监护(ECG)定位技术可在 PICC 置管术中进行实时导管尖端定位,有效、准确、便捷[3]。近年来逐渐被应用于PICC 导管尖端定位中。我科自2017年10 月以来对进行超声引导下PICC 置管患者均采用ZIM 联合EKG 定位方法进行穿刺区域选择和导管尖端定位,取得良好效果,现报告如下。
1 对象与方法
1.1 研究对象 采用方便抽样的方法,选取2017 年10 月至2018 年6 月在超声引导下采用最佳穿刺区域选择法联合置管中心电监护导管尖端定位方法进行PICC 置管的患者100 例作为观察组,选取2017年1 月至9 月在超声引导下由操作者凭借自身经验选择穿刺区域的方法进行PICC 置管的患者116 例作为对照组,两组患者在置管后均采用X 线胸片确定导管尖端位置
纳入标准:①2017 年 1 月至 2018 年 6 月由于治疗需要且经患者及家属同意,无PICC 导管置入禁忌证,在我科进行PICC 导管置入的患者。②患者心电示波为窦性心律,有正常清晰可见P 波。排除标准:存在心律失常如房扑,房颤,室上速及安装起搏器者。
1.2 研究方法
1.2.1 观察组 置管前采用ZIM 方法进行穿刺区域的选择,并进行标记,按照标准化PICC 置管操作流程,超声引导下在标记的最佳穿刺区域进行穿刺置管,置管中采用EKG 的方法进行导管尖端定位,置管完毕后患者进行X 线胸片再次确定导管尖端的位置。
1.2.1.1 采用ZIM 法进行穿刺部位选择 ZIM 是由Robert B. Dawson 于2011 年提出,它通过分割置管患者上臂内侧为红色、绿色和黄色三个主要颜色区域,推荐选取绿色区域的上半部分为理想穿刺区域[1]。方法:在穿刺置管前用测量尺测量患者置管侧上臂内侧上髁到腋窝线的距离,并将结果等量分为三份,使用记号笔进行等份标记,从起始点,依次将三份区域定义为红色,绿色和黄色区域,穿刺的理想区域为绿色区域的上半部分,操作者对穿刺理想区域进行标记,在超声引导下对穿刺理想区域的静脉进行评估穿刺。
1.2.1.2 采用ECG 技术进行导管尖端定位 为患者连接心电监护仪,设置为Ⅱ导联。按PICC 置管标准化操作流程置管,轻柔地送入导管,导管送至锁骨下静脉中段时,用无菌导联线将转换器接口与导丝尾端连接; 转换器一端连接心电监护仪上的RA 连接线,另一端连接患者身上的RA 电极片,将转换器调到腔内心电图,一边缓慢推进导管,持续推注导管末端含有生理盐水的注射器,一边观察心电监护仪上P波的变化,当导管缓慢进入时会出现P 波的缓慢增高,当P 波高过QRS 波并出现负向P 波时说明导管尖端进入右心房,此时将导管退出少许后负向P 波消失,当P 波振幅为QRS 波振幅的80%时为最佳位置,即导管尖端位于上腔静脉下1/3 与右心房交界处。
1.2.2 对照组置管方法 按照标准化PICC 置管操作流程,在超声引导下置管,对患者穿刺区域选择是由置管操作者根据个人经验进行,置管完毕后患者进行X 线胸片检查确定导管尖端的位置。
1.3 导管留置期间相关性并发症判定 由科室静脉小组成员采用静脉治疗质量监控查检表记录两组患者导管留置期间相关性静脉血栓形成,穿刺点渗血、渗液,导管移位和导管相关性感染的发生情况。
1.3.1 导管相关性静脉血栓形成 是指导管外壁或导管内壁血凝块的形成,患者临床表现为带管侧上肢红、肿、痛,及置管侧上臂臂围增粗2~4 cm,结合血管超声诊断为静脉血栓患者。
1.3.2 穿刺点渗血、渗液 观察置管患者穿刺后连续3 天及以上出现穿刺点的渗血或渗液。
1.3.3 导管移位 PICC 穿刺置管导管头端定位在上腔静脉,导管留置期间出现导管头端位于上腔静脉以外的任何部位,结合胸片检查结果进行诊断。
1.3.4 导管相关性感染 包括导管局部感染、隧道感染、导管相关性血流感染。
1.4 统计学分析方法 采用SPSS 19.0 统计软件进行数据录入及统计学分析。计量资料数据采用t 检验(正态分布资料),计数资料采用χ2检验,和确切计算概率法。P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较见表1。
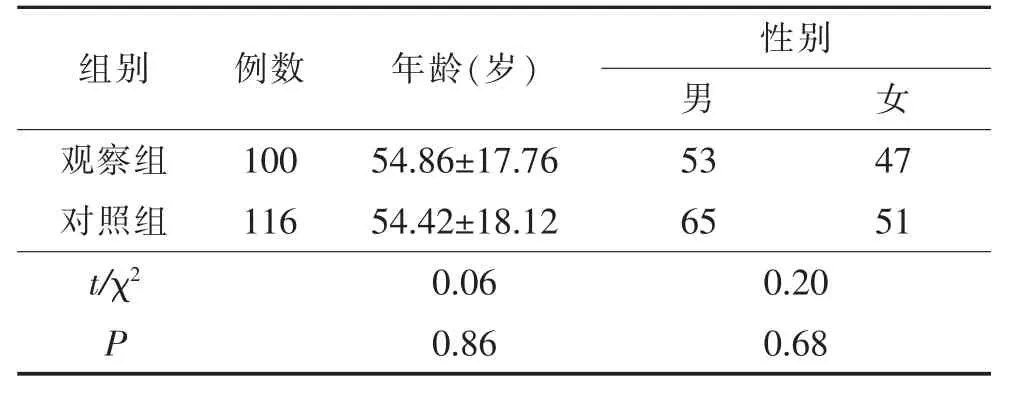
表1 两组一般资料比较
2.2 两组导管留置期间相关性并发症比较见表2。
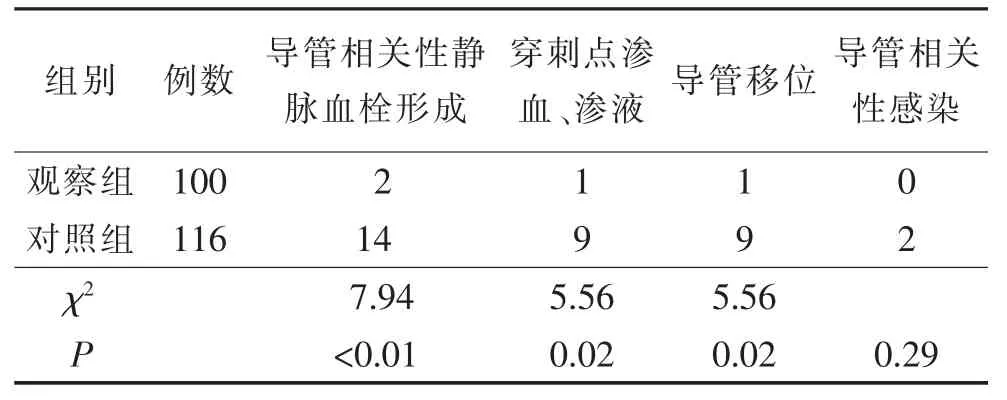
表2 两组导管相关性并发症比较
3 讨论
3.1 穿刺区域的选择对导管留置期间相关性并发症的影响 人体的解剖学和生理学特点决定了血管通路穿刺部位选择的好与坏,而穿刺部位选择的好与坏与PICC 导管相关性并发症发生的机制密切相关,如:血栓形成,感染,神经损伤等[4]。因此我们在进行穿刺部位的评估选择时应考虑到导管留置期间相关性并发症发生的风险。由于在B 超引导下进行PICC穿刺时,穿刺区域的选择范围较大,患者的上臂均可作为穿刺区域的选择,以往仅凭借操作者的主观经验进行穿刺区域的选择,主观性强,缺乏科学性和标准化。ZIM 是一种科学、标准化的穿刺区域的选择方法。它提出红色区域始于上臂内侧上髁延伸三分之一到腋窝线的距离,它的特点是组织呈楔形,浅静脉的走形是倾斜的,因此在这个部位进行穿刺挑战性和创伤性都比较大,还会增加导管在血管内的长度,从而改变血管内血流的状态,导致静脉血栓形成的风险增加。另外,这个区域肌肉的收缩和关节的活动都易导致导管的移动,出血和静脉炎。绿色区域是上臂的中间1/3 区域,绿色区域近腋窝的上半部分是穿刺的理想区域,首先,这个区域的解剖学特征是血管要比红色区域的走形更深,血管的直径也更粗,超声下的可视性更好也更稳定。其次,在这个区域筋膜占据了很大范围,筋膜的意义在于它包裹着肌肉和血管,它的组织张力使穿刺针更稳定,同时也使静脉不容易滚动,增加了一次性穿刺成功的几率,减少了由于反复穿刺对静脉内膜造成的损伤。另外,这个区域的毛发和汗液比黄色区域都要少,随着肘关节的运动也不会直接压缩静脉和导管,皮肤、肌肉和骨骼的特点使敷料的附着性更好,不易受手臂运动的影响,从而减少了导管移位和对穿刺点的刺激。黄色区域是离肘窝最近的1/3 部分,这个区域贵要静脉在向腋窝的走形会更粗大也会更深,这里的皮肤比较潮湿,通常有一些毛发,潮湿的环境适合细菌定植,而肩关节的运动可能会压迫导管、静脉和敷料。本研究结果显示在理想区域的穿刺确实减少了导管相关性静脉血栓形成,穿刺点渗血、渗液和导管移位的发生,至于对导管相关性感染的影响,可能由于样本量相对不足的原因,两组没有统计学差异,希望今后能通过多中心大样本量的研究进行进一步深入研究。
3.2 导管尖端定位对导管留置期间相关性并发症的影响 美国INS 指南推荐PICC 尖端应位于上腔静脉下1/3 与右心房交界处。体表外测量结合置管后X线胸片进行导管尖端定位是临床常用方法,但其异位率高达20%[5],而且具有滞后性,尤其是当出现导管异位后需再次调整导管,容易引发感染和血管内膜的损伤,进而增加了感染和静脉血栓形成的风险。ECG 定位是在中心静脉导管置管过程中,用电极经上腔静脉探入近心端拾取心房P 波,根据P 波的特征性变化指导导管尖端定位的一种方法[6],该方法定位PICC 导管尖端位置准确率为 95.4%~98.8%[7],灵敏度为 95.79%~96.33%[8]、特异度为100%[9,10]。PICC导管尖端位于正确位置可降低导管留置期间相关性并发症的风险。首先,上腔静脉的血流速度为2 000~2 500 mL/min,血管直径为20~30 mm,由于它的血流速度快血管直径相对较粗,可立即稀释药物使其对血管内膜的化学性损伤降到最小,而血管内膜的损伤是静脉血栓形成的条件之一,因此准确的定位可以降低血栓的发生率。另外,上腔静脉的压力只有0.49~1.18 kPa,可减少由于静脉压力所致的导管尖端回血引发的导管堵塞,同时,较低的压力还可以减少导管尖端的继发移位。导管尖端如果继发移位到管腔较小的锁骨下静脉,头臂静脉,外周静脉时会增加导管相关性静脉血栓及堵管的风险[11]。本研究在PICC 穿刺置管中即对导管尖端采用ECG 方法定位,应用中可操作性强,从置管时就对导管留置期间可能引发并发症的危险因素进行了有效的控制,减少了导管留置期间并发症的发生。
4 小结
静脉是有限的宝贵的输液治疗资源,应该努力通过有目的有计划使用合适的技术来保护静脉,ZIM 联合ECG 定位的方法正是通过在PICC 导管置入时即采用科学的方法进行干预,从开始即对导管留置期间相关性并发症发生的风险进行有效的控制,从而降低了导管留置期间并发症发生率,值得临床推广和应用。
