床旁肺超声评分在新生儿呼吸窘迫综合征中的应用
2020-01-10赵蒙
赵蒙
作者单位:郑州市妇幼保健院超声科,河南 郑州450000
新生儿呼吸窘迫综合征(Neonatal respiratory distress syndrome,NRDS)是由于肺表面活性物质的产生与释放不足,使肺顺应性下降,进而产生肺萎缩,临床主要表现为进行性加重的呼吸窘迫,是新生儿入住重症监护室和死亡的重要原因[1]。NRDS的诊断主要依赖临床体征和肺部X线[2],然而疾病早期临床体征较轻时,X线检查特异性较小,且随着检查次数增多,辐射并发症的风险也会增大。床旁超声可以实现新生儿和急重症的床旁检测,且可以较好的弥补X线检查的缺点,在肺部疾病中的应用日益广泛[3-4]。研究表明,床旁肺超声评分(Lung ultrasound score,LUS)可以半定量评估肺部通气和肺水含量的改变,但其在NRDS中的应用较少[5]。本研究拟对比床旁超声与X线对NRDS诊断效率,并探讨LUS是否可以对NRDS病情严重程度进行评估。
1 资料与方法
1.1 研究对象 选择2015年6月至2017年9月郑州市妇幼保健院呼吸窘迫综合征病儿58例,其中男33例,女25例。入选标准:所有新生儿体征、临床症状及检查均符合《实用新生儿学》[6]NRDS诊断标准。排除标准:先天心脏等结构畸形的新生儿;染色体疾病的新生儿。另选同期出生无呼吸系统疾病的健康新生儿30例作为对照组,男18例,女12例。病人或其家属知情同意,本研究符合《世界医学协会赫尔辛基宣言》相关要求。
1.2 仪器与方法 采用迈瑞M9便携超声诊断仪,线阵探头,探头频率8~12 MHz,病儿取仰卧位、侧卧位,以腋前线、腋后线、双侧胸骨旁线及双乳头连线分前上、前下、腋上、腋下、后上、后下共计12个区,探头垂直后平行肋骨进行扫查,观察胸膜线、A线、B线、肺实变程度及有无胸腔积液,以李一冰、管亚丽[7]的标准进行超声诊断,并参考唐菊等[8]对肺部超声分级、分区标准进行评分,评分标准为:Ⅰ级(1分),A线为主,仅在呼气相横隔上方可见零星B线;Ⅱ级(2分),可以显示A线,呼气相横隔上方可见呈瀑布征融合的B线密集分布,吸气相可见零星B线;Ⅲ级(3分),A线消失,呼气相和吸气相横隔上方均可见呈瀑布征融合的B线密集分布;Ⅳ(4分)级,肺实变。每个区域评分以最严重的表现为准,LUS为12个区评分的总和,最严重的评分表现为48分。所有肺部检查和评分均由专业培训的检测者完成。
1.3 统计学方法 采用SPSS 20.0统计学软件处理数据,计量资料以xˉ+s表示,两组间比较采用独立样本t检验进行组间比较,多组间行单因素方差分析;计数资料组间比较采用χ2检验;采用受试者工作特征曲线(ROC)分别计算LUS对轻、中、重度NRDS的预测值、灵敏度和特异度;采用Spearman秩相关分析LUS与X线分级的相关性;以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较 两组病儿间年龄、胎龄、体质量、身长及是否足月等均差异无统计学意义(P>0.05)。见表1。
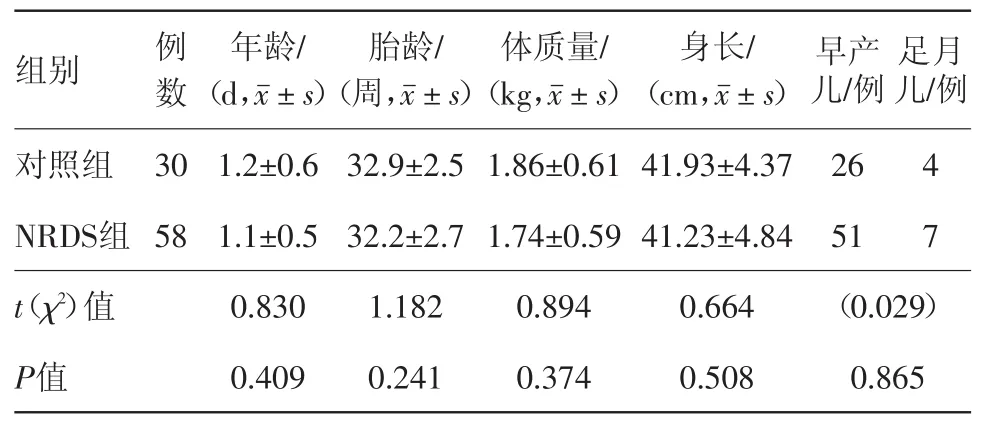
表1 新生儿呼吸窘迫综合征(NRDS)58例与无呼吸系统疾病健康新生儿30例一般资料比较
2.2 各组LUS分析 NRDS组新生儿双肺、左肺、右肺及双侧肺LUS均显著大于对照组,差异有统计学意义(P<0.01)。见表2。
表2 新生儿呼吸窘迫综合征(NRDS)58例与无呼吸系统疾病健康新生儿30例肺超声评分比较/(分,s)
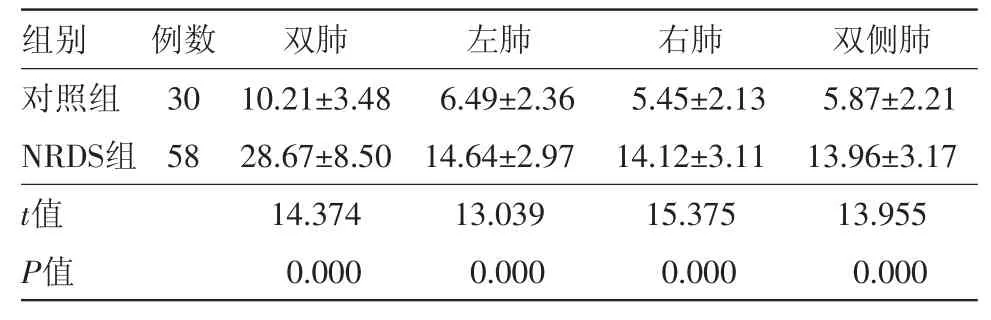
表2 新生儿呼吸窘迫综合征(NRDS)58例与无呼吸系统疾病健康新生儿30例肺超声评分比较/(分,s)
注:左肺评分为左前、左侧和左后6个区域评分之和;右肺评分为右前、右侧和右后6个区域评分之和;双侧肺评分为左侧和右侧肺4个区域评分之和
?
2.3 不同程度NRDS病儿LUS分析 LUS对不同程度NRDS新生儿预测阈值从轻到高渐次增加、敏感度、特异度均较高(80%以上),见表3。ROC曲线见图1。
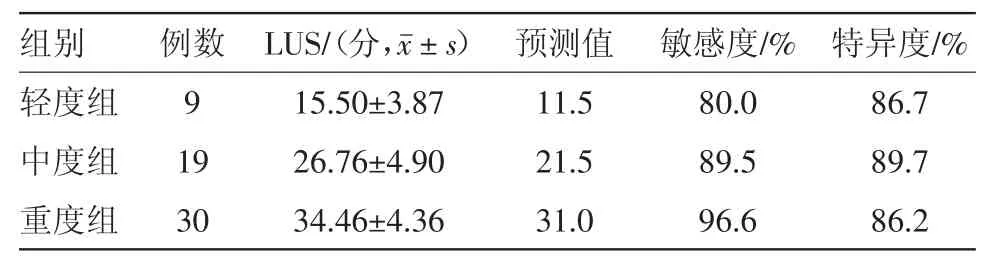
表3 不同程度新生儿呼吸窘迫综合征病儿58例床旁肺超声评分(LUS)及预测价值比较
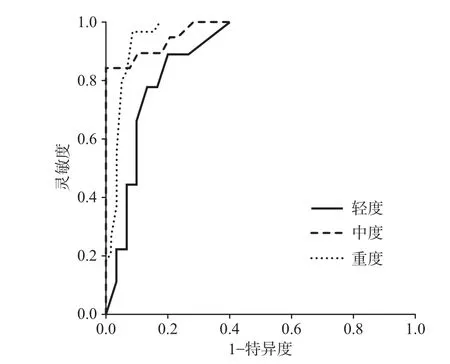
图1 床旁肺超声评分(LUS)预测轻度、中度、重度新生儿呼吸窘迫综合征(NRDS)的ROC曲线
2.4 NRDS病儿LUS与X线分级之间的相关性分析 随着X线分级的增高,LUS显著增大(表4),差异有统计学意义(F=58.36,P<0.001);Spearman秩相关分析发现两者呈显著正相关(r=0.858,P<0.01)。
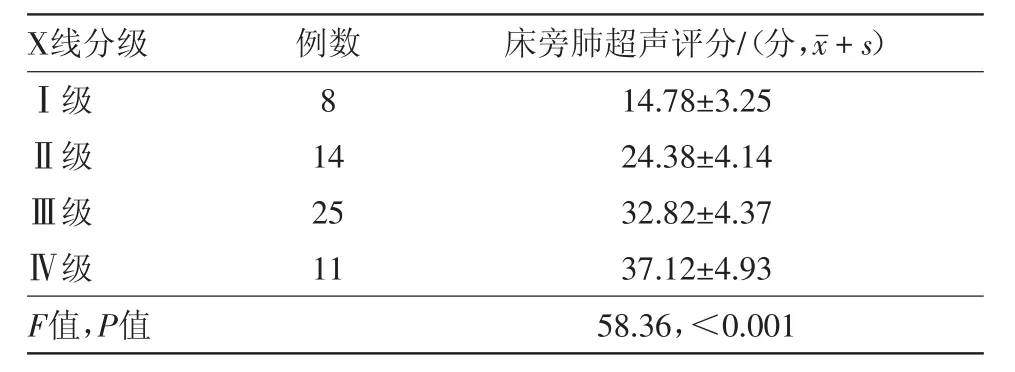
表4 不同X线分级新生儿呼吸窘迫综合征的床旁肺超声评分比较
3 讨论
NRDS临床进展快,病死率高,多见于早产儿,其病理机制主要是肺泡表面活性物质缺乏,表面张力增加,致使肺泡塌陷缺氧,二氧化碳潴留,出现进行性加重的呼吸窘迫症状[9]。目前,临床主要通过X线胸片、血气分析结合临床症状进行诊断[10]。近年来,超声检查可以对多种肺部疾病进行诊断,具有无辐射、简单易学等优点,且可以实现床旁检查,在NRDS中的应用愈加广泛[11]。正常的肺声像图表现为胸膜线连续光滑,并有多条与之平行均匀的A线。新生儿NRDS时,肺泡表面活性物质不足导致肺不张,肺间质和肺泡内含水量增加,超声波声束在肺泡气-液界面发生反射,形成束带样伪像B线,同时胸膜线中断、不光滑,A-线消失、不均匀,肺不张区域声像图表现为特征性肺实变[12]。
目前,肺超声对NRDS的诊断多是定性诊断,缺少量化标准,有学者通过计数B线的方法对肺超声半定量评分。Jambrik等[13]以B-线数目评估血管外和肺间质肺水含量,发现其与X线肺水评分呈线性相关。Gargani等[14]研究显示在猪的急性肺损伤模型中,B线数量可以反映肺通气面积的变化,且早于PaO2/FiO2下降。但NRDS病儿B线常呈密集分布,计数操作比较繁琐且不够准确。NRDS病儿病情程度不同,肺水含量及双肺病变的程度和性质等也不同,导致超声声像图变化不同,本研究采用12区分区法对双肺超声进行分级并赋予评分,通过分区显示不同层面肺组织的病变,结果显示NRDS组病儿双肺、左肺、右肺及双侧肺LUS均显著大于对照组,差异有统计学意义(P<0.01)。说明通过12区分区的分别评分可以直观的评估每个区域的病变,对肺部同一区域进行多方位评价,较好的显示局灶性病变。肺部评分尚无标准方案,不同学者分区有所不同。
X线分级是临床上判断NRDS病儿病情公认的检查,本研究结果显示随着病情的加重LUS显著增大,差异有统计学意义(F=37.83,P<0.01);LUS预测轻、中、重度NRDS的分值分别为10.5分、21.5分、31.0分,敏感度分别为80.0%、89.5%、96.6%,特异度分别为93.3%、77.7%、84.2%;LUS与X线分级呈显著正相关(r=0.825,P<0.01),说明LUS可以较好的评估NRDS病儿病情严重程度。这与于红奎等[15]研究结果一致。李莲花等[16]研究结果显示床旁LUS可以评估急性呼吸窘迫综合征(ARDS)病人肺部通气面积的变化,进而对病情严重程度评估,同时还能有效预测ARDS病人的预后和病死率。牛慧敏等[17]研究了床旁LUS对新生儿氧合能力的应用价值,结果显示LUS与平均气道压呈正相关,且LUS与PaO2/FiO2、肺泡-动脉氧分压差、氧合指数及动脉血氧与肺泡气氧分压比值均相关。
综上所述,床旁LUS是NRDS病儿病情评估和复查随访的有效手段,可以为临床诊疗提供有力的评估依据。
