血尿酸水平与急性脑梗死脑白质病变的相关性研究
2020-01-10李春芳苗青胡林壮郭莎莎张干
李春芳,苗青,胡林壮,郭莎莎,张干
作者单位:蚌埠市第三人民医院神经内科,安徽 蚌埠233000
脑白质病变(white matter lesions,WMLs)是由Hachinski提出的一个影像学概念,其是位于脑室旁及半卵圆中心的斑片或弥散状病灶,在磁共振成像(MRI)T2加权像及液体衰减反转恢复序列(FLAIR)呈高信号病变。缺血性脑卒中病人多并发WMLs,其不仅与脑梗死初发与复发相关,也在急性期推进梗死进程及出血转化中起重要作用,可显著影响远期预后[1],并且会引起认知功能障碍[2],步态平衡障碍及抑郁等一系列症状,给病人的生活质量带来较大的影响。目前,WMLs发病机制尚不清楚,积极寻找可有效预测WMLs发生的危险因素是一项非常有意义的工作。对急性缺血性卒中病人WMLs病变程度及部位与血尿酸水平研究暂不确切,本研究使用Fazekas量表[3]评估WMLs,研究急性缺血性卒中病人血尿酸水平与WMLs的相关性。
1 资料与方法
1.1 一般资料 连续选取2016年6月至2018年6月蚌埠市第三人民医院神经内科收住的急性脑梗死病人659例为研究对象,全部病人均经头颅核磁共振检查证实为新发脑梗死,其中首发病人413例。病人或其近亲属知情同意,本研究符合《世界医学协会赫尔辛基宣言》相关要求。
1.1.1 入选标准 本研究为横断面回顾性研究,不限性别,年龄≥30岁;符合缺血性卒中的诊断标准[4];经影像学检查证实存在新发梗死灶;
1.1.2 排除标准 近期有食用海鲜等高嘌呤食物或服用降尿酸药物者;合并急性感染、免疫相关性疾病、恶性肿瘤者;有严重肝肾功能损害者。
1.2 方法
1.2.1 头颅MRI检查及分组 所有病人完成头颅核磁检查,包括T1加权成像、T2加权成像和FLAIR成像,采用Fazekas量表[3]对WMLs严重程度进行评价。按照部位对脑室旁白质病变及深部白质病变进行评分,WMLs的影像学评分由两名影像学专业医师共同完成。评分标准如下:①脑室旁白质病变:0分(0级、无脑白质病变):脑室旁无异常高信号;1分(1级、轻度):侧脑室前后脚附近白质病变,其成像特征略有改变,如点线样、帽状等;2分(2级、中度):光晕状病变;3分(3级、重度):白质病变程度重,甚至延伸到皮质下白质。②深部白质病变:0分(0级、无脑白质病变):皮质白质下无异常高信号;1分(1级、轻度):呈点状改变;2分(2级、中度):部分融合的点状病灶;3分(3级、重度):病变的白质较重,可见皮质下深部融合的斑点以及斑片的较大面积的白质病变。按照综合得分分组:无WMLs病变组(0分)、轻度WMLs病变组(1~2分)、中度WMLs病变组(3~4分)、重度WMLs病变组(5~6分)四个组。
1.2.2 血生化指标检测 病人于次日清晨采集空腹静脉血,测定血糖、三酰甘油、总胆固醇、低密度脂蛋白胆固醇、高密度脂蛋白胆固醇及血尿酸等。
1.3 统计学方法 采用SPSS 20.0软件进行统计学分析,计量资料用s表示,方差齐的计量资料组间均数比较采用ANOVA方差分析,方差不齐及不符合正态分布的资料则应用非参数Kruskal-Wall的方法统计。有序计数资料用例(%)表示,组间比较采用秩和检验;危险因素分析采用多因素logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 基线比较 共纳入659例,其中男性432例,女性227例,年龄范围为32~95岁,年龄(66±12)岁。按照脑白质病变严重程度分组,其中无WMLs组29例,轻度WMLs组425例,中度WMLs组145例,重度WMLs组60例。组间比较发现年龄、既往脑梗死病史、冠心病、总胆固醇水平、HDL水平及血尿酸水平差异有统计学意义(P<0.05),见表1。
2.2 WMLs危险因素分析 将所有入组病人分成无WMLs组和WMLs组,将基线统计差异有统计学意义的因素(相关危险因素)为自变量进行二分类logistic回归分析,结果显示,对WMLs具有显著影响的是年龄、既往梗死病史(P<0.05)。见表2,3。
2.3 WMLs不同病变程度分组危险因素分析 分别以WMLs各组为因变量,将基线统计差异有统计学意义的因素为自变量进行回归分析,见表4。结果提示年龄(P=0.027)是轻度WMLs的独立危险因素,见表5;年龄和既往脑梗死病史是中度WMLs的独立危险因素,见表6;年龄、既往脑梗死病史和血尿酸水平是重度WMLs的独立危险因素,见表7。
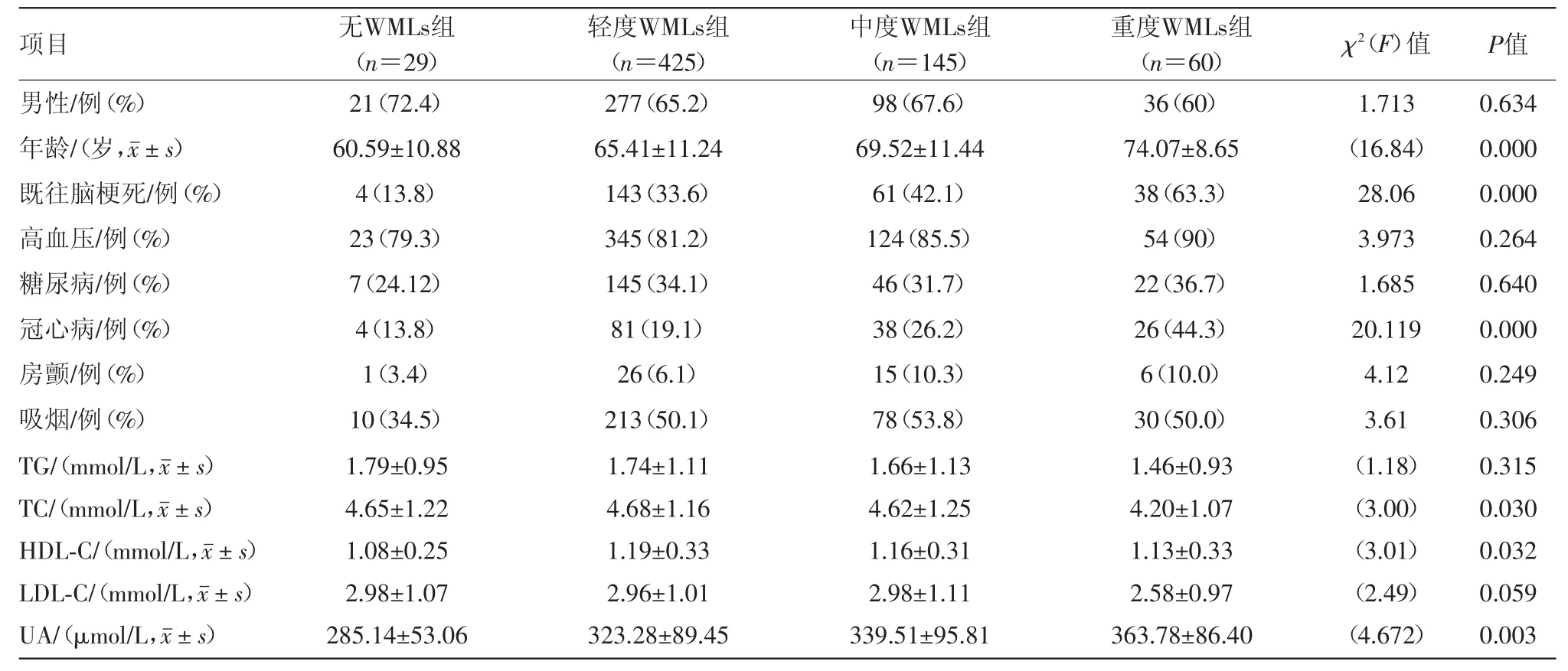
表1 不同程度脑白质病变急性缺血性卒中659例基线资料分析

表2 急性缺血性卒中659例相关变量赋值表

表3 急性缺血性卒中659例脑白质病变危险因素回归分析

表4 不同程度脑白质病变(WMLs)急性缺血性卒中630例相关变量赋值表

表5 轻度脑白质病变425例危险因素回归分析

表6 中度脑白质病变145例危险因素回归分析

表7 重度脑白质病变60例危险因素回归分析
2.4 WMLs不同病变部位与血尿酸水平关系 本研究中无WMLs 29例,仅PWMLs 109例,仅DWMLs 60例。无WMLs组血尿酸水平为(285.14±53.06)μmol/L,PWMLs组血尿酸水平为(321.36±102.65)μmol/L,DWMLs组血尿酸水平(315.47±84.65)μmol/L,对三组病人血尿酸水平进行组间比较,结果提示三组病人血尿酸水平均差异无统计学意义(F=1.794,P=0.169)。
混合病变病人461例,其中轻度混合病变组256例,中度145例,重度60例,轻度混合病变组血尿酸水平为(338.63±87.53)mmol/L,中度混合病变组血尿酸水平为(339.51±95.81)mmol/L,重度混合病变组血尿酸水平为(363.78±86.40)mmol/L,将混合病变各组及无WMLs组进行组间比较,结果提示仅重度混合病变组血尿酸水平较无病变组明显升高,差异有统计学意义(F=4.993,P=0.007),其他各组之间血尿酸水平差异无统计学意义(P>0.05)。
3 讨论
本研究发现,在急性缺血性卒中病人中,年龄越大,既往脑梗死比例越高,尿酸水平越高其脑白质病变程度越重。经多因素回归分析后,高血尿酸水平是急性缺血性卒中病人并发重度WMLs的独立危险因素。
WMLs对缺血性卒中及认知功能障碍有非常重要的影响。WMLs的发生和进展直接增加卒中发生风险[5],合并WMLs的缺血性卒中病人在抗凝或溶栓治疗后更易发生脑出血[6],且WMLs严重的病人发生病情恶化的风险更高[7],并会对近期预后产生不良影响[8],以上均表明WMLs是老年病人脑血管意外死亡的危险因素。一项针对脑小血管病病人的研究提示位于丘脑前辐射及额部胼胝体放射区的WMLS造成病人执行功能、视运动速度及记忆等认知功能领域缺损[9]。李衍芳等[10]对脑小血管病病人研究发现轻度认知损害组UA水平与MoCA总分、视空间与执行能力、记忆、语言呈负相关。值得注意的是脑白质病变足够严重时会直接出现痴呆,逐渐进展的脑白质病变则高度提示有可能进展至痴呆[2]。对于WMLs的病因研究从未停止过,对其组织病理的研究可更好发现微观结构改变,有利于寻找病因。近期一项采用免疫荧光及免疫组化方式在组织病理学层面的研究发现WMLs存在微血管病变,血浆蛋白渗漏导致微血管内皮受损、血管袋形成,从而导致微血管重塑[11]。
年龄是脑白质病变公认的独立危害因素[12],特别是脑室周围白质病变与年龄关系密切[13]。本研究同样发现年龄与不同严重程度脑白质病变均有相关性,且校正其他因素后仍有统计学意义。首先,高龄所伴随的脑小动脉硬化,当脑灌注减低时硬化的血管无法保证脑白质足够的血供而出现缺血损害。其次,脑白质区纤维主要由蛋白-髓鞘碱性蛋白和卵磷脂构成,随年龄的增长髓鞘碱性蛋白及卵磷脂逐渐减少,最终形成脱髓鞘改变[14];另有研究提及高龄导致的缺血损伤后可出现血脑屏障破坏,导致脑脊液白蛋白和IgG渗漏,引起脑白质微观结构改变[15]。
本研究的结果还表明既往脑梗死病史为WMLs的一项影响因素,经回归分析后既往脑梗死病史仍与中度及重度WMLs病人独立相关。脑梗死多合并大动脉粥样硬化改变,当血流动力学发生改变,血管内皮不稳定斑块可脱落形成栓子导致动脉-动脉栓塞,若同时有脑血流量下降及微栓子清除能力降低,即可形成局部脑组织缺血。脑室旁白质主要由室管膜下或纹状体动脉的终末支血液支配,穿通动脉侧支循环较少,若缺血发生则代偿差,该区域更易受低灌注的影响,故认为缺血是白质受损的一个重要影响因素。
尿酸是机体内嘌呤代谢的终产物,当体内嘌呤代谢紊乱、能量代谢异常及肾脏对尿酸的排泄障碍时,血尿酸水平升高[16]。血尿酸对脑白质的影响主要通过以下几个方面:首先高尿酸血症与脑卒中关系密切,刘伟等[17]发现血尿酸水平是青年缺血性卒中的新的影响因素,高尿酸血症与高血压、动脉粥样硬化等脑卒中危险因素关系紧密[18-19],并参与脑梗死急性期脑组织损伤的级联反应,影响卒中预后[20],继而对WMLs的形成发挥作用。其次高血尿酸水平可引起氧自由基增加[21],激活多个脏器及血管平滑肌系统的NK-KB(核因子-KB)体系,从而激活细胞因子,导致炎症细胞的渗漏,损伤血管内皮细胞[22];除此之外,尿酸还会引起其他级联炎症反应,包括激活ERK、MAPK丝裂原活化蛋白激酶、COX-2、PDGF等引起氧化应激反应、激活血小板-凝血系统级联反应、促进血管平滑肌细胞凋亡[23],从而损伤脑微血管内皮、破坏血脑屏障,导致血液渗漏,形成WMLs。Sun等[24]一项研究提示高血尿酸水平增加脑室旁白质病变的风险。杨得奖等[25]研究提示重度WML组的血尿酸水平及高尿酸血症比例均高于无或轻度WML组,但该研究未细化分组,且未对病变部位进行研究。本研究提示血尿酸并非轻度及中度脑白质病变的独立危险因素,考虑轻度及中度WMLs病变程度较轻,存在多因素共同作用,尿酸对血管内皮损伤尚未达到可被量化及出现统计学差异的程度。而对于存在重度WMLs的急性脑卒中病人,高尿酸血症是其发生的独立危险因素。目前对脑小血管病及脑梗死(未区分急性与非急性)病人WMLs与血尿酸水平研究均提示两者存在正相关性[26-27],但对于非急性脑梗死病人WMLs与血尿酸水平的研究相对较少,有项研究[28]提示血尿酸水平与非急性脑梗死病人WMLs严重程度亦显著相关,但研究样本量较少,仍需更大的样本、更多的研究来证实上述观点。目前尚未有对急性脑梗死与非急性脑梗死病人WMLs之间的血尿酸水平的对照研究,这将是下一步研究的一个方向,以探讨两组之间是否差异有统计学意义以更加精确的指导临床。
根据病变部位不同可将WMLs分为脑室旁白质病变(periventricular white matter lesions,PVWMLs)及深部白质病变(deep white matter lesions,DWMLs),目前认为两者的组织病理学不尽相同[29],且在临床表现上PNWML与认知障碍有更强的相关性,DWML与情绪障碍有关。本研究中对于脑白质病变部位的分析发现,单纯脑室旁白质病变及单纯皮质下白质病变与无白质病变病人的血尿酸水平比较结果差异无统计学意义。对于混合病变组而言,仅重度混合病变组即重度WMLs组血尿酸水平与无WMLs组之间差异有统计学意义,而混合病变组内各亚组血尿酸水平差异无统计学意义。单纯部位脑白质病变的病人一般WMLs总体病变程度较轻、血尿酸水平较低,故差异无统计学意义。另本研究中分析单纯病变部位的病例仅196例,需扩大样本量及细化评分方法进行研究。
综上所述,本研究发现高龄及既往梗死病史与急性脑梗死病人并发脑白质病变成正相关,高血尿酸水平是急性脑梗死病人伴发重度WMLs的独立危险因素。但本研究仍有些局限性,如既往梗死病史作为WMLs一项危险因素,并未深入探讨梗死次数及梗死体积对WMLs的影响。另本研究一个横断面研究,未对病人进行追踪随访,今后可纵向对高尿酸血症及进行相关治疗后进行随访及对比性研究,探讨其对卒中病人WMLs进展的影响。
