加味苍附导痰汤联合醋酸亮丙瑞林治疗女童特发性中枢性性早熟(脾虚痰阻型)的疗效观察Δ
2020-01-06向正可陈沛伟谭从容谈娅娟
向正可,陈沛伟,谭从容,谈娅娟
(恩施州民族医院儿科,湖北 恩施 445000)
女童中枢性性早熟的发病率高于男童,性激素水平失衡是发病的关键,性早熟可促使患儿生殖器官发育、第二性征过早出现、身高增长过快和骨骺线闭合过快,从而导致患儿身高高于同龄人却由于冲高幅度不够而使得成年后身高较矮,同时由于青春期提前,不少女童外形发生了过早改变,对患儿身心造成了较大影响[1-3]。醋酸亮丙瑞林可有效抑制垂体促性腺激素释放激素分泌,是目前治疗特发性中枢性性早熟的一线用药,但单用时效果有限。中医治疗以辨证论治为基础,认为小儿正气不足,脾常虚,脾虚则痰浊不化,形成脾虚痰阻之证。苍附导痰汤由中医名方导痰汤加减而来,本研究将其用于女童特发性中枢性性早熟(脾虚痰阻型)的治疗中,旨在为该病的治疗提供新思路,现报告如下。
1 资料与方法
1.1 资料来源
选取2017年2月至2018年8月恩施州民族医院收治的特发性中枢性性早熟且中医证型属于脾虚痰阻型的女童93例。特发性中枢性性早熟诊断标准:参照《性早熟诊疗指南(试行)》标准,患儿10岁前出现月经初潮,或4~8岁已出现第二性征,身高线性生长,骨龄>实际年龄1岁及以上,单侧卵巢容积>1 m,卵泡直径>4 mm,子宫体积>2.5 ml[4]。脾虚痰阻型诊断标准:(1)主要症状,①形体偏胖,②倦怠乏力、少气懒言;(2)次要症状,①面色淡黄或萎黄,②食少纳呆,③便溏,④腹胀;确诊时满足主要症状,次要症状中满足任何2项,并符合舌像、脉像[5]。纳入标准:符合特发性中枢性性早熟诊断标准,年龄3~12岁,初次治疗且患儿家属知情同意;经医院医学伦理会审核;中医证型属脾虚痰阻型;既往未接受过促性腺激素释放激素类(GnRHa)药物、性激素类药物治疗。排除标准:对受试药物过敏者;骨骼生长发育障碍或长骨骨骺线闭合者;肝肾功能障碍者;确诊外源性摄入含性激素类食物或药物、肾上腺疾病及性腺肿瘤等因素引起的假性早熟,或者经头颅CT或磁共振成像检查明确是由器质性病变而导致的中枢性性早熟者;精神障碍无法配合研究者。采用随机数字表法分为观察组46例和对照组47例。对照组患儿年龄7~12岁,平均(8.62±1.47)岁;骨龄8~13岁,平均(9.15±1.08)岁;病程1~7个月,平均(5.47±1.35)个月。观察组患儿年龄8~12岁,平均(9.37±1.34)岁;骨龄8~14岁,平均(9.62±1.15)岁;病程1~6个月,平均(5.09±1.489)个月。两组患儿的一般资料相似,具有可比性。
1.2 方法
对照组患儿采用西医常规治疗,予以注射用醋酸亮丙瑞林缓释微球(规格:3.75 mg)深部肌内注射,初始剂量为80~100 μg/kg,根据患儿个体生长速率及第二性征发育程度调整剂量,最大日剂量应<3.75 mg。观察组患儿在对照组的基础上口服加味苍附导痰汤(半夏、陈皮、香附、苍术、丹参和茯苓各12 g,夏枯草、浙贝母、枳壳、川芎和胆南星各9 g,生姜、甘草各3 g),由医院中药房统一提供,1日1剂,标准煎煮法煎煮成300 ml,1次150 ml。两组患儿均治疗6个月。
1.3 观察指标
(1)观察两组患儿治疗前后性激素卵泡刺激素(FSH)、雌二醇(E2)和促黄体生成素(LH)水平改善情况,清晨空腹采集肘静脉血3 ml,离心处理后采用放射免疫法进行检测。(2)观察两组患儿治疗前后血清N端骨钙素(N-MID)、胰岛素生长因子结合蛋白3(IGFBP-3)和胰岛素样生长因子1(IGF-1)水平改善情况,IGFBP-3、IGF-1采用免疫放射法测定,N-MID采用电化学发光免疫分析法测定,试剂盒由上海研卉生物公司提供。IGF-1的参考值为50.00~286.00 μg/L,IGFBP-3的参考值为1.10~5.20 mg/L。(3)观察两组患儿治疗前后实际身高(Ht)、预测成年身高(PAH)及生长速度(GV)改善情况,PAH采用Bay-ley-pinncau法测定,GV=ΔBA/ΔCA(BA为骨龄,CA为生物年龄)[6]。骨龄依据“中国儿童青少年骨龄测评系统”读片并测算。(4)比较两组患儿的子宫及卵巢容积改善情况,采用B 超检查测算。(5)比较两组患儿的临床疗效。(6)比较两组患儿不良反应发生情况的差异,患儿发生严重不良反应时,应及时进行药物干预并退出研究。
1.4 疗效评定标准
依据治疗前后症状评分降幅评定临床疗效。主要症状为阴道分泌物增多,乳房触痛;次要症状为形体偏胖,便溏,乏力,食欲降低。根据患儿症状严重程度进行评分:主要症状不存在为0分;轻度为2分;中度为4分;重度为6分。次要症状不存在为0分;轻度为1分;中度为2分;重度为3分。治愈:治疗后,患儿临床症状、第二性征基本消失,总症状积分降幅≥95%;显效:治疗后,患儿临床症状、第二性征明显改善,总症状积分降幅<95%,但≥70%;有效:治疗后,患儿临床症状、第二性征改善,总症状积分降幅≥30%,但<70%; 无效:总症状积分降幅<30%。总有效率=(治愈病例数+显效病例数+有效病例数)/总病例数×100%[7]。
1.5 统计学方法

2 结果
两组患儿均顺利完成研究,无脱落病例。
2.1 两组患儿治疗前后子宫及卵巢容积比较
治疗后,两组患儿子宫及卵巢容积较治疗前明显缩小,且观察组患儿明显小于对照组,差异均有统计学意义(P<0.05),见表1。
2.2 两组患儿治疗前后性激素水平比较
治疗后,两组患儿FSH、E2及LH水平较治疗前明显降低,且观察组患儿明显低于对照组,差异均有统计学意义(P<0.05),见表2。
注:与治疗前比较,aP<0.05
Note: vs. before treatment,aP<0.05
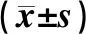
表2 两组患儿治疗前后性激素水平比较Tab 2 Comparison of level of sex hormones between two groups
注:与治疗前比较,aP<0.05
Note: vs. before treatment,aP<0.05
2.3 两组患儿治疗前后N-MID、IGFBP-3及IGF-1水平比较
治疗后,两组患儿N-MID、IGFBP-3及IGF-1水平较治疗前明显降低,且观察组患儿明显低于对照组,差异均有统计学意义(P<0.05),见表3。
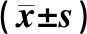
表3 两组患儿治疗前后N-MID、IGFBP-3及IGF-1水平比较Tab 3 Comparison of levels of N-MID, IGFBP-3 and IGF-1 between two groups
注:与治疗前比较,aP<0.05
Note: vs. before treatment,aP<0.05
2.4 两组患儿治疗前后Ht、PAH及GV水平比较
治疗后,两组患儿Ht、PAH及GV水平较治疗前明显升高,且观察组患儿明显高于对照组,差异均有统计学意义(P<0.05),见表4。
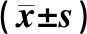
表4 两组患儿治疗前后Ht、PAH及GV水平比较Tab 4 Comparison of levels of Ht, PAH, GV between two groups
注:与治疗前比较,aP<0.05
Note: vs. before treatment,aP<0.05
2.5 两组患儿临床疗效比较
观察组患儿的总有效率明显高于对照组,差异有统计学意义(χ2=0.571,P<0.05),见表5。

表5 两组患儿临床疗效比较[例(%)]Tab 5 Comparison of clinical efficacy between two groups [cases (%)]
2.6 两组患儿不良反应发生情况比较
两组患儿的不良反应均以食欲减退、肝功能异常和皮疹为主,程度均较轻,未发现因严重不良反应而退出研究者。两组患儿不良反应总发生率的差异无统计学意义(P>0.05),见表6。
3 讨论
儿童性早熟可分为外周性性早熟及中枢性性早熟,其中以中枢性性早熟更多见,目前认为丘脑-垂体-性腺轴功能提前激活是发病的关键[8]。特发性中枢性性早熟机制复杂,目前认为,其发病与下丘脑睡形细胞瘤、畸胎瘤及脑炎等疾病相关[9]。该病的临床治疗主要为控制、减缓第二性征成熟速度,改善患儿最终成年身高是主要目的。GnRHa是治疗该病的一线药物,可与GnRH受体结合,抑制促性腺激素释放和分泌,从而降低性激素水平,延缓第二性征发育及骨骼成熟[10-11]。醋酸亮丙瑞林缓释微球是目前国际上治疗该病的一线药物,已被广泛应用于临床,研究结果表明,其可降调垂体,抑制FSH、LH等垂体性腺激素的分泌,且安全性较高。
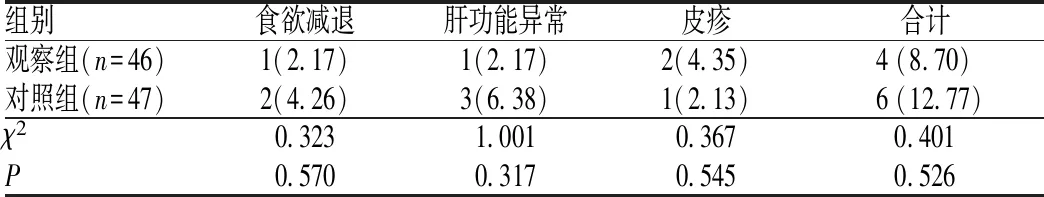
表6 两组患儿不良反应发生情况比较[例(%)]Tab 6 Comparison of adverse drug reactions between two groups [cases (%)]
IGF-1是由氨基酸构成的单链碱性蛋白,肝脏是其主要合成部位,性早熟患儿血清IGF-1水平高于同龄人群,故IGF-1被视为诊断性早熟的重要指标。IGF-1在人体正常生长发育过程中发挥着重要作用,介导着生长激素的促生长作用,对下丘脑GnRH起到负反馈作用,血清IGF-1水平有助于判定生理状态下生长激素的分泌功能[12]。IGFBP-3是体内作用最强、含量最高的结合蛋白,其水平可反映生长激素的分泌情况。有研究结果发现,性早熟女童血液中IGFBP-3水平高于其他同龄人群,且青春中期IGFBP-3水平明显高于早期,并提出IGFBP-3水平升幅与青春分期呈正相关[13]。中枢性性早熟患儿因性激素水平过早且过量分泌,骨代谢速度明显增强,骨生长速度提高,表现为骨代谢异常。N-MID是骨基质中常见的非胶原蛋白,具有较高的特异性,由成骨细胞产生,参与机体骨质代谢,在维持骨矿化正常方面发挥着重要作用[14-15]。本研究结果显示,治疗后,观察组患儿N-MID、IGFBP-3及IGF-1水平明显低于对照组,差异均有统计学意义(P<0.05)。
北宋儿科名家钱乙对于小儿疾病治疗有独特见解,重视脾胃的作用,认为小儿疾病应注意保护脾胃,并提出了“脾主困”的学术思想。明代医家万全认为小儿“脾常不足”,小儿脾胃功能尚不完善,其所著《幼科发挥》中指出,“小儿脾常不足,尤不可不调理也”。现代医家王伯岳强调脾胃不可盲目进补,应重视调理,并指出“运脾”的重要性。脾为后天之本,喜燥恶湿,主运化升清。清代医家吴达在《医学求是》中提出“脾燥则升”,小儿形气未充,脾常不足,此时可因饮食不节、喂养不当,或外感六淫而影响脾运,导致脾运化功能失调,脾气日渐虚弱,从而影响水液代谢,即“脾为生疾之源”。苍附导痰汤出自《叶天士女科诊治秘方》,具有理气健脾、化痰通络的作用,本研究在原方基础上加味以加强健运脾气、生发脾阳功效,治疗特发性中枢性性早熟(脾虚痰阻型)取得了较好疗效。苍术味辛、苦,性温,入脾、胃经,与白术均有燥湿功效,但苍术善于运脾,可促进脾胃功效恢复;香附归肝、脾、三焦经,具有疏肝行气、止痛功效,与苍术合为君药。半夏、陈皮燥湿化痰,是二陈汤的重要组成部分,《本草汇言》认为“陈皮味辛善散,苦开泄,故能行疾”,加强君药燥湿化痰功效;茯苓味甘、淡,性平,具有渗湿健脾、利水消肿功效,《用药心法》认为“茯苓,除湿之圣药也”;胆南星味苦,性寒,具有清热化痰、消肿散结功效,与半夏、陈皮及茯苓合为臣药。浙贝母首载于《景岳全书》,《本草求原》指出其具有清热化疾、消痈散结功效;生姜调和脾胃;丹参活血化瘀、凉血消肿止痛,与行气药合用通调气血,且可清解血分热邪;夏枯草清肝明目、散结止痛;上述药物合为佐药。甘草调和药性,为使药。现代药理研究结果发现,苍术中含有的苍术醇可调节内分泌,促进性激素水平恢复正常[16]。夏枯草中富含的挥发油类及香豆素类成分具有较强的抗炎功效,且可调节免疫功能,抑制肿瘤细胞增殖[17]。香附中富含的挥发油类成分具有一定的雌激素样活性作用,可抑制子宫收缩。丹参、川芎等活血化瘀药可改善微循环,抑制炎症渗出。半夏的主要成分β-谷甾醇具有较强的抗炎功效,且可抑制、清除自由基,预防肿瘤细胞増殖[18]。
本研究结果显示,治疗后,观察组患儿FSH、E2及LH水平明显低于对照组,性激素水平得到了有效改善;Ht、PAH及GV水平明显高于对照组,子宫及卵巢容积明显小于对照组,上述差异均有统计学意义(P<0.05)。提示加味苍附导痰汤有助于改善中枢性性早熟女童生长发育及第二性征情况。观察组患儿的总有效率明显高于对照组,差异有统计学意义(P<0.05);两组患儿不良反应总发生率的差异无统计学意义(P>0.05)。提示加味苍附导痰汤具有较高的安全性。加味苍附导痰汤的作用机制复杂,而调节下丘脑-垂体-性腺轴功能是其关键机制。
综上所述,加味苍附导痰汤联合醋酸亮丙瑞林治疗女童特发性中枢性性早熟(脾虚痰阻型)的疗效显著,可有效调节激素水平,调节子宫及卵巢容积,安全、可靠。
