腹腔镜下子宫切除联合盆腔淋巴结清扫术治疗高龄宫颈癌的临床效果及安全性
2020-01-03
(郑州市第七人民医院,河南 郑州 450000)
宫颈癌是临床上最常见的妇科恶性肿瘤,其发病率仅次于乳腺癌,随着老龄社会的不断发展,高龄宫颈癌患者人数逐年增加,发病率与死亡率仍呈不断上升的趋势[1]。随着腹腔镜技术的发展及手术熟练程度的提高,腹腔镜下子宫切除联合盆腔淋巴结清扫术在宫颈癌治疗中得到了广泛的应用[2]。但高龄宫颈癌患者因全身脏器功能衰退,代偿能力及对手术的耐受力均较年轻人差,且高龄患者往往伴发有多种慢性病,病情更为复杂,给术中及术后都带来了较大的风险[3]。目前国内对于腹腔镜下子宫切除联合盆腔淋巴结清扫术治疗高龄宫颈癌的相关研究较少,本文开展相关研究,旨在为高龄宫颈癌患者的治疗提供一定的理论依据。
1 资料与方法
1.1 一般资料
选择2014年1月~2017年1月在郑州市第七人民医院接受治疗的84例高龄宫颈癌患者进行研究。纳入标准:符合《宫颈癌及癌前病变规范化诊疗指南》[4]中宫颈癌的相关诊断,且经病理确诊;年龄在70岁及以上;意识清晰,可与医护人员进行正常交流;患者知情同意。排除标准:严重盆腔炎的患者;凝血功能异常的患者;合并其他恶性肿瘤的患者。随机将患者分为两组,每组各42例。其中对照组年龄70~83岁,中位年龄75.66岁;宫颈癌FIGO分期ⅠA1期18例、ⅠA2期24例;鳞癌20例、腺癌16例、腺鳞癌6例。观察组年龄71~85岁,中位年龄77.23岁;宫颈癌FIGO分期ⅠA1期16例、ⅠA2期26例;鳞癌18例、腺癌17例、腺鳞癌7例。两组患者年龄、疾病分期、病理类型等一般资料比较,差异均无统计学意义(P>0.05)。
1.2 方法
两组患者术前均先对合并症进行评估并对症治疗。两组患者均在全麻下进行手术,术前进行阴道冲洗及肠道准备,取膀胱截石头低足高位,常规消毒铺巾。对照组行开腹广泛子宫切除联合盆腔淋巴结清扫术:先行腹膜外淋巴结清扫术再行开腹宫颈癌根治术。观察组则行腹腔镜下子宫切除联合盆腔淋巴结清扫术,具体操作如下:安置引流器与托宫器以操纵子宫,常规建立气腹,穿刺置镜进行腹腔与盆腔探查。双侧盆腔淋巴结清扫术:由上到下对髂总、髂外及腹股沟淋巴结进行清扫,保留闭孔窝,对闭孔及髂内淋巴结进行清扫。完成淋巴结清扫后行全子宫切除术:自髂内动脉起始处游离并凝断子宫动脉,游离输尿管,游离主韧带、骶韧带3.0 cm以上切除。下推膀胱、直肠,将阴道壁3.0 cm以上游离,在3.0 cm处切除子宫,经阴道取出标本。经阴道对阴道残端进行缝合,腹腔镜下冲洗盆腔,止血后放置引流管。两组患者术后均给予术后常规护理,视患者情况给予早期营养,若拔除导尿管12h后仍无自主排尿则考虑尿潴留,重置导尿管。患者术后无并发症,可自行走动则可出院。术后根据NCCN指南及患者意愿行辅助化疗。
1.3 评价指标
对比两组手术一般情况、并发症发生率、1年生存率及炎症指标。手术一般情况包括:手术时间、术中出血量、淋巴结清扫数目、肛门排气时间及术后住院时间。并发症主要记录患者术后尿潴留、淋巴囊肿、切口感染及脏器损伤等情况。对患者随访1年,记录患者1年生存率。在术前及术后1 d、3 d、7 d分别抽取患者空腹静脉血4 mL,检测CRP水平与白细胞计数。
1.4 统计学方法
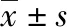
2 结果
2.1 两组患者手术一般情况对比(见表1)
2.2 两组患者并发症发生率及1年生存率对比(见表2)
2.3 两组患者术前术后炎症指标对比(见表3)
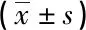
表1 两组患者手术一般情况对比
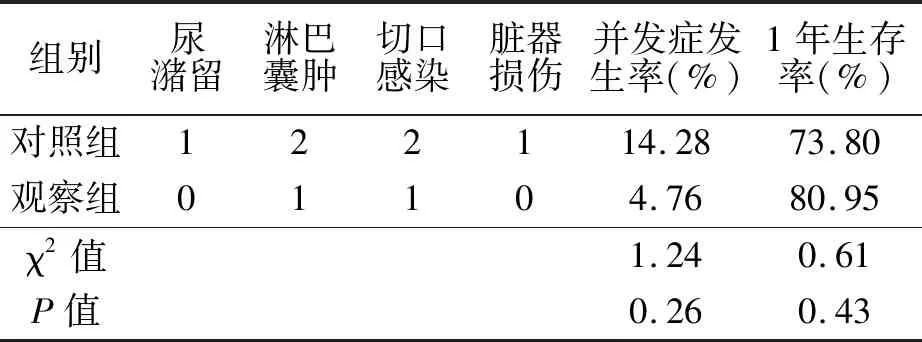
表2 两组患者并发症发生率及1年生存率对比 例
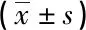
表3 两组患者术前术后炎症指标对比
注:1)与治疗前对比,P<0.05;2)与术后同期对比,P<0.05
3 讨论
目前国内已有大量医疗机构开展腹腔镜下子宫切除联合盆腔淋巴结清扫术治疗。但因高龄宫颈癌患者常伴有心脑血管疾病及肺部疾病等基础病,在腹腔镜手术中为了扩大手术操作空间需向腹部冲入CO2,在充气过程中可导致膈肌上抬而影响肺的通气,因而对于年龄70岁以上的高龄宫颈癌患者可否实施腹腔镜治疗目前尚未达成一致意见。
本文研究结果显示对照组并发症发生率、1年生存率分别为14.28%、73.80%,与对照组的4.76%、80.95%均无统计学差异(P>0.05),提示腹腔镜手术不增加并发症发生率对1年生存率也无显著影响,安全性较高。本研究采取在术前先对肺功能较差的患者进行呼吸功能训练使患者增强对手术的耐受,手术过程中施加常规气腹压力并未增加并发症发生率反而因气腹有一定压力可减少患者小血管出血而降低术中出血量,加上腹腔镜手术可有效放大手术视野,操作更为精细可有效减少血管损伤而进一步降低出血量。两组患者治疗后CRP与白细胞计数均呈现升高后下降的趋势,术后各时间点对照组CRP及白细胞计数均明显大于对照组。提示腹腔镜手术可明显降低炎症因子。任何手术操作都对患者机体均可造成损伤而引起应激反应,为患者康复带来不利因素。本研究选择炎症因子作为应激反应的评价指标,CRP是公认较为敏感炎症因子,在创伤早期即有明显表达,因腹腔镜手术对患者创伤较小,所以CRP、白细胞计数等炎症指标观察组较对照组有明显的优势。对于手术一般情况,结果显示观察组术中出血量、肛门排气时间、术后住院时间均明显较对照组少,观察组手术时间、淋巴结清扫个数较对照组多。因腹腔镜手术相对于开腹手术对患者创伤较小,且腹腔未完全暴露,手术操作灵活性、精确性均较高,对肠管干扰小,对于盆腔内环境干扰较小,可加速患者术后肛门排气及胃肠道功能的恢复。腹腔镜手术具有放大功能,在进行淋巴结清除时可放大操作,使得淋巴结清扫更为完全,清扫淋巴结个数明显多于对照组。同时因腹腔镜手术视野较小且操作也更为复杂所以手术时间较传统开腹明显延长。
综上所述,与传统开腹子宫切除联合盆腔淋巴结清扫术相比,腹腔镜下手术安全可行,不增加并发症发生率对1年生存率无显著影响,在术中出血量、肛门排气时间、术后住院时间、淋巴清扫数目及炎症指标方面腹腔镜手术优势明显。
