高海拔地区孕晚期女性睡眠情况研究
2019-12-27彭康康刘鹏郝丽娟
彭康康 刘鹏 郝丽娟
(青海红十字医院睡眠医学科,西宁,810000)
青海地区不仅是一个经济欠发达地区,也是高寒缺氧、多民族聚居地区,生态环境恶劣,即便是条件相对较好的西宁地区平均海拔也在2 290 m,接近高原病发生的海拔高度。人群中睡眠障碍的发病率很高[1],就诊率却非常低[2]。而当前高原妊娠期女性的睡眠状况、睡眠呼吸暂停的发生情况已成为高原睡眠医学的研究热点。Karacan[3]就曾对13名妊娠晚期女性进行了整夜的睡眠监测,发现N2期延长,快动眼睡眠(REM期)时间减少,微觉醒次数增多。Driver[4]研究发现妊娠晚期女性的N4期时长和REM期时长无明显变化,他还提出慢波睡眠(SWS期)时长增加,睡眠结构紊乱。虽然这些研究中都共提出了妊娠晚期女性睡眠质量差,但是结果之间存在差异性,而且作者很少探讨造成这一现象的真正原因。由于妊娠期妇女特殊的生理变化,妊娠期阻塞性睡眠呼吸暂停低通气综合征(Obstructive Sleep Apnea-hypopnea Syndrome,OSAHS)的患病率较高。国外一项研究表明[5],在孕晚期,OSAHS发病率会更高。随着社会的发展,孕产妇保健,新生儿的生存率与死亡率已经成为国力的评价指标。而高海拔地区孕晚期女性睡眠结构以及孕产妇的OSAHS与产时并发症、不良妊娠有无相关性是本研究的重点。
1 资料与方法
1.1 一般资料 选取2018年3月至2018年9月青海红十字医院妇产科常规入院准备临产孕妇30例行PSG监测作为观察组,同时随机抽取该院体检科体检的育龄期非妊娠女性30例行PSG监测作为对照组,继续选取2018年10月至2019年4月青海红十字医院妇产科常规入院准备临产孕妇82例行CPC监测。收集到有效数据142例,年龄18~40岁;民族:汉族73例,回族24例,藏族31例,土族14例。将30例非妊娠女性PSG结果为对照组,30例妊娠期女性PSG结为观察组;根据OSAHS的诊断标准将82例CPC数据根据AHI严重程度分为4组:正常组(AHI<5)、轻度OSAHS组(5≤AHI<15)、中度OSAHS组(1≤AHI≤30)、重度OSAHS(AHI>30)。
1.2 研究方法 使用飞利浦伟康睡眠监测Alice5监测系统,入院当晚床旁进行PSG监测,包括5通道肌电图(除了单独的下颌肌电和腿部肌电,另外包括2个单独的EMG导联用于记录膈肌电或上肢肌电)、涵盖完全的10~20电极系统脑电图、眼电图、心电图、鼾声、口鼻气流、胸腹呼吸、血氧饱和度、腿动及体位等;使用南京丰生永康软件科技责任有限公司的AECG-100ACPC监测系统,入院当晚床旁进行CPC监测,将电极贴于左锁骨中线及三、四肋间。将PSG、CPC监测数据通过网络上传到公司总部后台双盲统一人工逐帧判图分析得出结果,发回报告。
1.3 诊断标准 睡眠呼吸暂停综合征诊断标准:2018年版《阻塞性睡眠呼吸暂停多学科诊疗指南》作为诊断标准;足月产、早产、低体质量儿、巨大儿诊断标准:1)足月产:妊娠满37周至不满42周;2)早产:妊娠满28周至不足37周;3)低体质量儿:新生儿出生时体质量低于2 500 g;4)巨大儿:新生儿出生时体质量大于4 000 g。
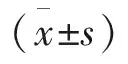
2 结果
2.1 一般资料分析 PSG监测数据以及CPC监测数据各组在年龄上差异无统计学意义(P>0.05)。见表1,2。

表1 非妊娠女性与妊娠晚期女性人口学资料比较(PSG)

表2 妊娠晚期女性各组人口学资料比较(CPC)
2.2 孕晚期女性睡眠结构分析 2组在N1/TST、N3/TST、WASO及SWS持续时间的差异,有统计学意义(P<0.05)。妊娠晚期女性N1期所占总睡眠时间(TST)比重、睡眠清醒时间(WASO)明显增加,N3期所占TST比重、SWS持续时间显著减少。2组在TST、REM/TST、N2/TST、TST/TIB、TST上持续时间上的差异无统计学意义(P>0.05)。见表3。
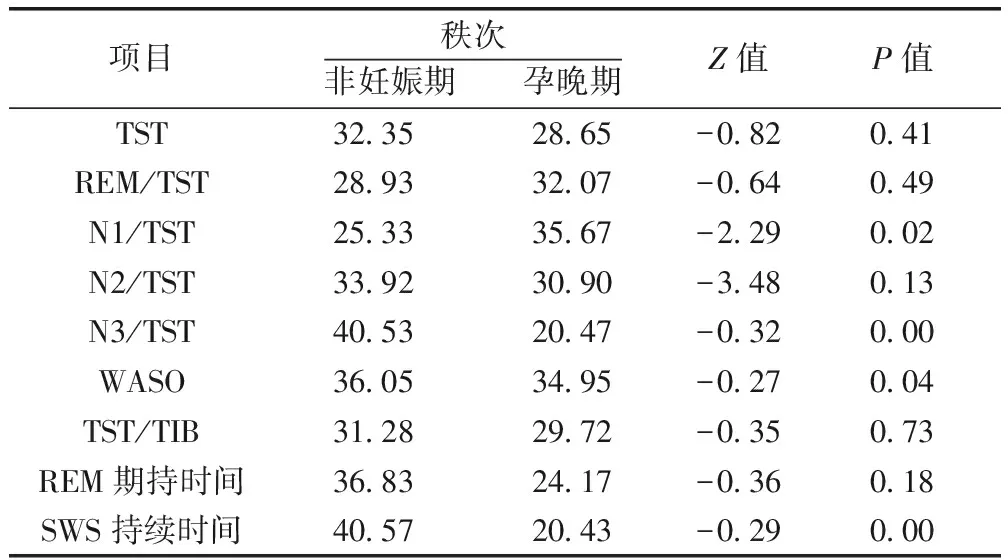
表3 非妊娠女性与妊娠晚期女性睡眠结构指标比较
2组之间微觉醒指数的差异有统计学意义(P<0.05)。妊娠晚期女性的微觉醒指数明显高于非妊娠期女性,说明妊娠晚期女性夜间微觉醒发生更频繁。见表4。

表4 妊娠晚期女性与非妊娠女性微觉醒指数比较(PSG)
2.3 高海拔地区女性OSAHS发病率分析 高海拔地区非妊娠女性OSAHS发生率为36.67%,明显高于其他报道;而孕晚期女性的OSAHS发生率为90%,比非妊娠女性更高,差异有统计学意义(P<0.01)。见表2,3。
2.4 孕晚期女性睡眠相关分析 CPC监测数据4组中AHI、孕期体质量增加、孕期BMI增加、肿瘤坏死因子、熟睡时间、浅睡时间、睡眠效率、孕时收缩压、孕时舒张压差异较大,且均差异有统计学意义(P<0.05)。4组中随着OSAHS严重程度的增加,孕期体质量增加、孕期BMI增加的均值逐渐升高(P<0.05),重度OSAHS组的指标明显高于其他组(P<0.05),而睡熟时间逐渐减少,重度OSAHS组的指标明显低于其他组(P<0.05)。见表6。
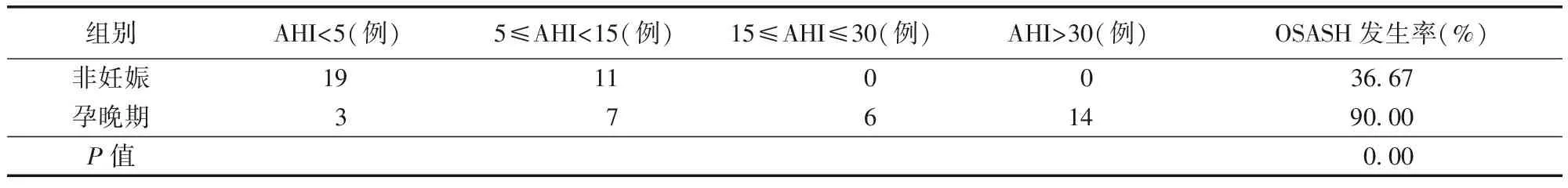
表5 非妊娠女性与妊娠晚期女性睡眠呼吸障碍严重程度分布比较
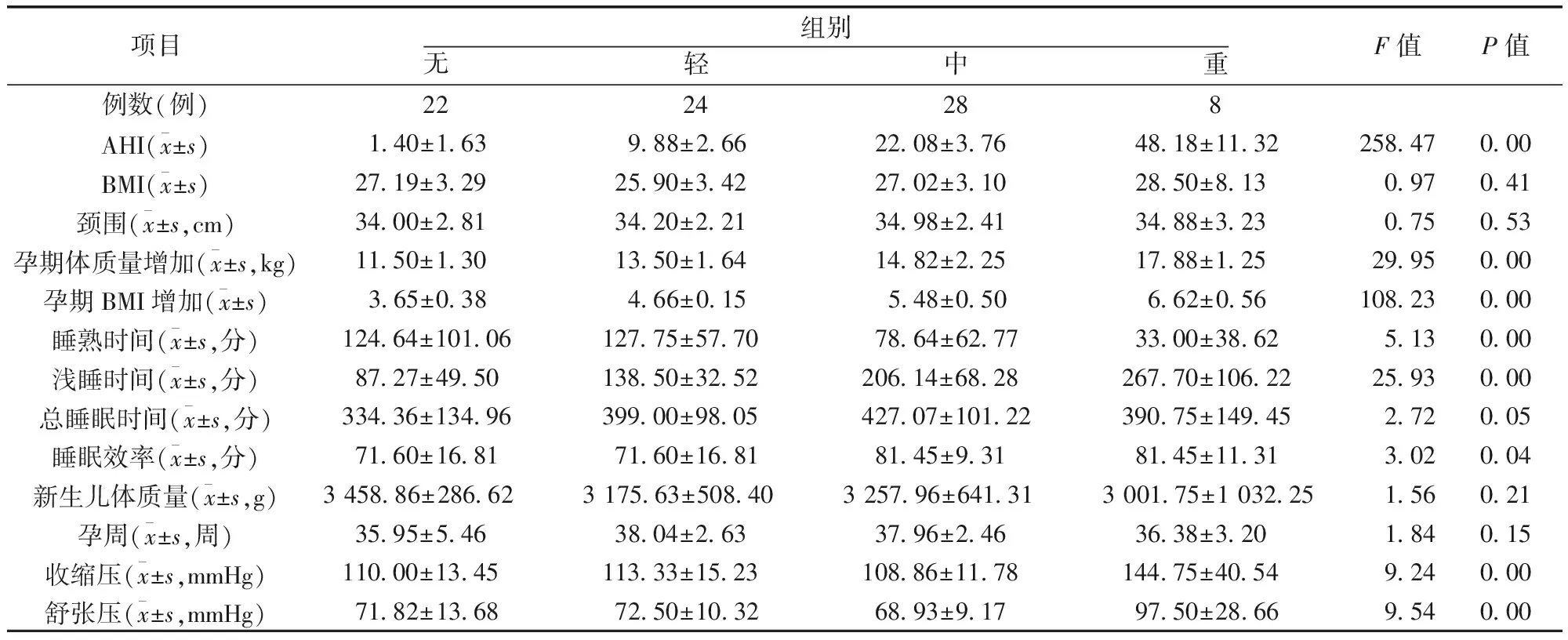
表6 4组的一般资料以及睡眠情况的比较(CPC)
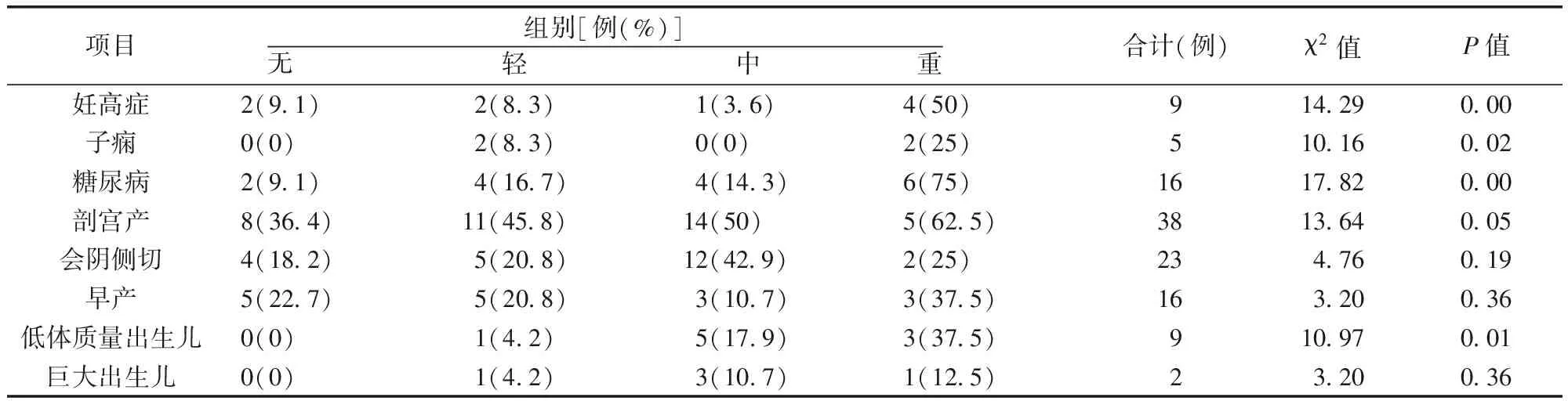
表7 4组妊娠期并发症、不良妊娠的发生以及分娩方式的比较(CPC)
2.5 孕晚期女性妊娠期并发症情况分析 孕晚期女性CPC数据中正常组、轻度OSAHS、中度OSAHS、重度OSAHS组妊娠期高血压的发病率分别为:9.1%、8.3%、3.6%、50%,重度OSAHS妊娠期高血压的发生率明显高于其他组,且各组差异有统计学意义(P<0.01);4组妊娠期子痫的发病率分别为:0%、8.3%、0%、25%,重度OSAHS妊娠期子痫的发生率明显高于其他组,且各组差异有统计学意义(P<0.01);4组妊娠期糖尿病的发病率分别为:9.1%、16.7%、14.3%、75%,重度OSAHS妊娠期糖尿病的发生率明显高于其他组,且各组差异有统计学意义(P<0.01);4组低体质量出生儿的发生率分别为:0%、4.2%、17.9%、37.5%,重度OSAHS低体质量出生儿的发生率明显高于其他组,且各组差异有统计学意义(P<0.01)。见表7。
2.6 AHI与各项指标间的相关性分析 孕晚期女性CPC数据中AHI与孕期体质量增加成正相关(r=0.74,P<0.01),AHI与孕期BMI增加成正相关(r=0.86,P<0.01),AHI与孕时收缩压成正相关(r=0.35,P<0.05),AHI与孕时舒张压成正相关(r=0.32,P<0.05);AHI与睡熟时间成负相关(r=-0.38,P<0.01),AHI与浅熟时间成正相关(r=0.73,P<0.01)。见表8。
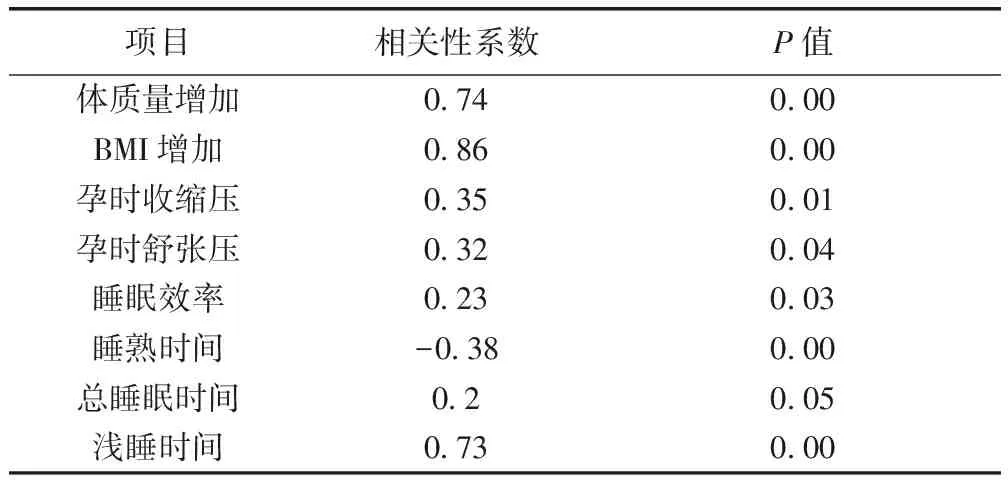
表8 AHI与一般资料、睡眠情况相关性(CPC)
2.7 孕期BMI增加与各项指标间的相关性分析 孕晚期女性CPC数据中孕期BMI增长与各项指标的相关性分析显示:孕期BMI增长与睡熟时间成负相关(r=-0.33,P<0.01),孕期BMI增长与浅熟时间成正相关(r=0.71,P<0.01)。见表9。
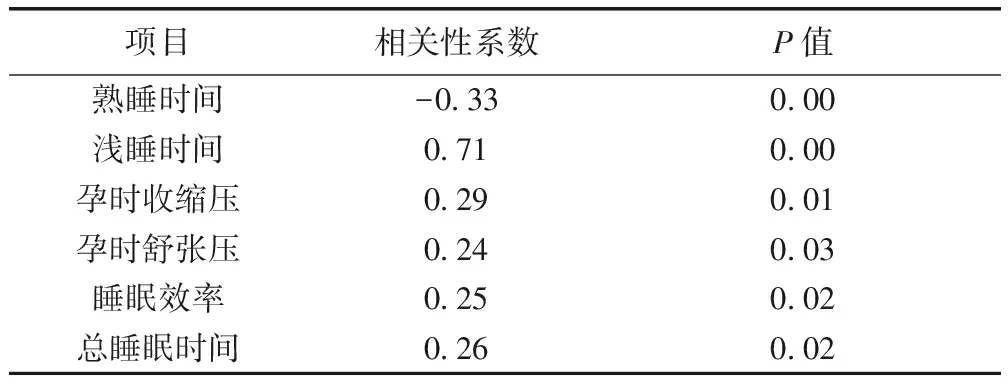
表9 孕期BMI增加与一般资料、睡眠情况相关性(CPC)
3 讨论
3.1 孕晚期睡眠结构 用PSG监测妊娠晚期女性的TST时,TST较非妊娠女性少,虽然此差异无统计学意义。但是这和Lee[6]的研究结果是一致的。Lee甚至做了更详细的解释说明:孕妇的TST是呈波动性改变的。随着孕程发展,TST先上升后逐渐下降至6.9 h。和非妊娠期的女性比较,TST减少约30 min。孕晚期女性的整个睡眠过程中伴有N1/TST增加及N3/TST减少,这是因微觉醒频繁导致的。
对于REM期的变化,相关文献记载较多。Lee[6]的研究结果显示,妊娠晚期女性均伴有REM期的减少,且具有明显的差异性。高海拔地区会影响当地居民的睡眠结构。Ravi[7]分别对海拔400 m、2 000 m及3 200 m的居民的睡眠质量进行调查,用匹兹堡睡眠质量量表评分以后,结果显示:海拔越高的地方,居民量表得分越高即睡眠质量越差。同样,Szymczak[8]和Thakur[9]都以不同的方式证明了,居住在高海拔地区的人REM期时间明显减少。然而Koziei[10]在海拔3 200 m的地区做的研究未发现TST、REM期和NREM期及睡眠效率与在低海拔地区有显著差异。Koziei的研究对象是9名正常的年轻人,常年居住在低海拔地区而非高海拔地区,试验结果无法直观的展示高海拔地区常住居民的睡眠结构。笔者认为,此次研究中,西宁市内2组成员并未表现出无论是REM期在TST中所占比重或是REM期总时长这两方的差异性,是由于生活在高海拔地区的人本身REM期就处于一个较低水平。
慢波睡眠SWS时长在妊娠晚期女性和非妊娠女性之间也存在差异性,妊娠晚期的女性慢波睡眠的时长明显减少。对于慢波睡眠的变化睡眠医学界也争论了许久关于SWS时间到底是增加、减少或无明显改变。比较早的发现是由Driver和Shapiro[11]提出的,1992年他们在睡眠实验室长期观察了5例孕妇在不同妊娠周的睡眠结构改变,发现妊娠晚期SWS时间延长。他们认为,SWS的增加可能是对妊娠期间发生的生理、代谢和激素需求的一种补偿性和恢复性反应。随后,Brunner[12]等人同样是对几名孕妇进行了采访及PSG检测,结论迥然不同,SWS时间反而是随妊娠程进展而减少。Hertz[13]的研究结果则和S及B都不同,他的结果展示SWS的变化无明显差异。Driver、Brunner和Hertz的研究中,样本量都不大,虽然Hertz选取了12例孕妇和10例非妊娠期女性,Driver和Brunner的样本量不足10例,小样本量导致3次研究成果都不同。此次研究的结果显示SWS期的时长实际是减少了的。结合微觉醒的变化和增高的WASO,笔者认为SWS的减少是由于频繁发生的微觉醒导致的睡眠碎片化,由于睡眠结构频繁被打乱,妊娠女性很难进入深睡眠,因而她们SWS期减少。
3.2 孕晚期OSAHS发病率 阻塞性睡眠呼吸暂停低通气综合征和妊娠虽然分别是2个具有不断发展生理基础的动态过程,两者相互影响,甚至造成不良后果。我国成人睡眠呼吸暂停患病率为3.5%~4.6%[14],其表现为患者睡眠时打鼾、呼吸暂停,日间头晕、头痛、疲劳、记忆力减退等现象[15]。Fung AM认为,妊娠本身即为OSASH的高危因素之一[16]。妊娠早期、晚期OSAHS患病率分别为10.5%、26.7%,高于非妊娠期育龄女性的患病率[17]。同时Facco FL的一项前瞻性研究也显示,3 702例孕妇在妊娠不同时期接受家庭式睡眠测监测,发现更多女性在妊娠晚期的AHI≥5 h[5]。本研究中30例非妊娠女性OSAHS发生率为36.67%明显高于上述报道,而30例孕晚期女性OSAHS发生率高达90%,可能与样本量过小有关;后期82例孕晚期女性OSAHS发生率为73%,低于前一组研究90%的发生率,但足以说明OSAHS的发生率显著较高。中、重度OSAHS的发生率为63%,这明显高于其研究结果,是否是由于高原环境的影响还需进一步研究。
3.3 孕晚期OSAHS与妊娠并发症 孕晚期OSAHS发病率的增高是否会影响妊娠期并发症的发病率。青海红十字医院妇产收治的孕妇中,并发症的发病率95%,妊高症的发病率为12%,剖宫产的发生率为32%~46%,而本研究中妊高症的发病率为11%,剖宫产率为46%,符合我院妊娠的总体样本并发症的发生情况,所以本组资料有一定代表性。所近年来,越来越多的研究发现OSAHS对妊娠并发症以及不良妊娠有重要的影响,患有OSAHS的妊娠女性易发生妊娠期高血压疾病、妊娠期糖尿病、低氧血症、高碳酸血症、心律失常、胎儿生长受限、早产、胎死宫内等妊娠期间并发症[18-20]。本研究中,患有OSAHS的孕妇妊高症、妊娠期子痫、妊娠期糖尿病的发病率明显高于正常孕妇,且重度OSAHS组中这些并发症发病率明显高于其他组,这正好与O′Brien LM在一项对1 673例女性进行的前瞻性研究中[21],发现妊娠期OSAHS与妊娠期高血压以及先兆子痫具有相关性的结论一致。Bourjeily G研究认为妊娠期高血压可能是由于OSAHS的间歇性低氧血症引起内皮功能障碍导致的[22]。关于妊娠期糖尿病已有研究显示OSAHS是妊娠期糖尿病发病的相关危险因素[23-25],证实了本研究结果。
3.4 孕晚期OSAHS与不良妊娠 同时本研究提示,患有OSAHS的孕妇剖宫产、低体质量出生儿的发病率明显高于正常孕妇,且重度OSAHS组中的发病率明显高于其他组。Roush SF、Louis J研究证明了妊娠期OSAHS与剖宫产的发生率以及低体质量出生儿具有相关性[26-27]。
3.5 孕晚期OSAHS与体质量增加 本研究中,随着OSAHS严重程度的增加孕期体质量增加、孕期BMI增加呈上升趋势,而孕晚期OSAHS的严重程度与孕前体质量无关。
3.6 孕晚期OSAHS与孕晚期血压 本组研究中孕晚期OSAHS严重程度与孕晚期收缩压以及舒张压有关,并随着OSAHS严重程度增加两者呈上升趋势,提示AHI与孕晚期血压成正相关,而Pamidi等[28]进行了文献的荟萃分析,认为孕妇发生OSAS与妊娠期高血压疾病具有显著相关性,但其未说明AHI与血压的具体关系。
3.7 孕晚期OSAHS与睡眠结构 本研究中,OSAHS的病情严重程度与浅熟时间成正相关,与睡熟时间成负相关。孕晚期女性OSAHS程度越重,深睡眠时间越少,浅睡眠时间越多,尽管其深睡眠减少,但其睡眠效率却增高,可能与OSAHS程度越重,其嗜睡情况越重有关,睡眠时间也在延长,该指标提示的睡眠效率也在增加,提示睡眠质量实际上是在下降。
4 总结
本研究中,妊娠晚期的女性由于微觉醒发生频繁导致严重的睡眠片段化,且因此代表N1期所占比重加重,N3期占比减小。由于高海拔地区对睡眠的影响,妊娠期女性REM期并无明显变化。此次研究中在妊娠期女性中SWS期表现出时间缩短的趋势。而孕晚期OSAHS患者AHI与孕期体质量增加成、孕期BMI增加成正相关,提示我们孕期体质量及BMI增加可能影响孕妇睡眠,于是对孕期BMI增加与其他指标进行相关性分析得出,孕期BMI增长与孕时血压成正相关,但是BMI增长到底是如何影响血压的具体情况还有待我们进一步分析。孕期BMI增长与浅熟时间成正相关,与睡熟时间成负相关,由于孕期BMI的增长影响到AHI,影响到OSAHS的严重程度,所以会影响到孕妇的睡眠。这一点提示我们孕期BMI的增长会影响的孕晚期孕妇的睡眠以及妊娠期并发症的发生,提示我们孕期保健要注意控制孕期体质量的增长。
本研究中,还发现肿瘤坏死因子、AHI与孕期BMI增长呈正相关,提示我们肿瘤坏死因子、孕前BMI增长也可能是孕晚期OSAHS发生、发展的一个影响因素,其应是孕妇保健中的一项监测指标,但是本研究中样本量有限,其具体是否是一个影响因素还有待进一步研究分析。综上所述,在高海拔地区孕晚期女性OSAHS者中,妊娠期并发症的发生率更高,关注孕晚期女性睡眠情况将有助于早期发现妊娠期并发症,及时预防不良妊娠的发生。
