有创—无创序贯机械通气在95例重症肺炎合并呼吸衰竭治疗中的效果观察
2019-12-20石买雄
石买雄
(陕西省榆林市府谷县人民医院,陕西 榆林 719400)
重症肺炎合并呼吸衰竭为ICU常见的危重病症[1]。患者常急性发作,常伴随多脏器受损、严重炎症反应。患者呼吸功能衰竭,机体处于缺氧状态,血气指标全面异常,临床治疗应快速纠正缺氧状态,恢复患者的呼吸功能和循环功能,降低炎症反应[2-3]。本方案采用有创—无创机械通气对重症肺炎合并呼衰患者进行通气治疗,观察其对患者血气指标、炎症状态、心肌损害及并发症的影响,为临床此类患者的通气方式选择提供参考。
1 资料与方法
1.1一般资料 选取2015年1月至2019年1月我院收治的95例符合纳入条件的重症肺炎合并呼衰患者,将其按照机械通气模式分为序贯通气组(50例)和有创机械通气组(45例)。序贯组男30例,女20例;年龄31~75 岁,平均年龄(65.71±6.79)岁,入住ICU时急性生理与慢性健康评分(APACHEⅡ)(22.51±3.71)分;有创通气组男28例,女17例;年龄30~75 岁,平均年龄(65.63±6.84)岁,入住ICU时急性生理与慢性健康评分(APACHEⅡ)(22.39±3.82)分。纳入标准:(1)所有患者均符合重症肺炎诊断标准,符合呼吸衰竭诊断标准[4];(2)年龄18~75岁;(3)符合入住ICU治疗指征;(4)机械通气治疗时间≥1 d;(5)患者认知功能正常,能配合相关检查;(6)患者知情同意。排除标准:(1)合并严重心脑血管疾病、肝肾功能障碍者;(2)其他原因导致的中枢性呼吸衰竭患者;(3)营养不良短时间内无法纠正者;(4)撤机后存活时间<2 d者;(5)临床资料收集不全者。两组患者临床资料比较差异无统计学意义(P>0.05)。
1.2方法 患者入住ICU后,对症治疗,给予抗感染、气道舒张、祛痰药物,进行营养支持,调节水电解质、酸碱平衡,均行机械通气治疗,开始设置为辅助/控制模式,根据患者血气指标改善情况,逐渐过度至压力支持通气模式,密切监测患者通气情况,调节通气指标至PSV降至12 cm H2O水平,保持通气参数至肺部感染控制窗,两组患者分别采用不同的机械通气。有创通气组患者继续保持有创通气至符合拔管指征拔除气管插管。序贯通气组患者将有创通气改为无创通气模式,具有自主通气能力的患者采用口鼻面罩双水平无创正压通气;不具备自主通气能力的患者继续保持有创通气,具备自主通气能力后切换成无创通气。
1.3观察指标 比较两者患者治疗前、后血气指标(pH值、PaO2、PaCO2)、血清炎症因子(TNF-α、IL-6、IL-10)、心肌损伤指标(NT-proBNP、cTnI),两者患者治疗期间并发症情况并比较。
1.3.1血气指标监测 两组患者治疗前、停止接卸通气后3 d,固定时间采集静脉血,检测血气指标:pH值、PaO2、PaCO2。
1.3.2血清炎症因子及心肌损伤指标检测 两组患者治疗前、停止接卸通气后3d、采集空腹静脉血,离心,取上层清液采用酶联免疫吸附法检测血清中炎症因子白介素-6(IL-6)、白介素-10(IL-10)、肿瘤坏死因子-α(TNF-α)及心肌损伤指标:氨基末端脑钠尿肽(NT-proBNP)、心肌肌钙蛋白I(cTnI)。

2 结 果
2.1两组患者治疗前后血气指标比较 两组患者治疗后pH值、PaO2均较治疗前上升,PaCO2均较治疗前下降(P<0.05),但组间比较差异无统计学意义(t=1.362、1.631、1.635,P>0.05),见表1。
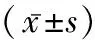
表1 两组患者治疗前后血气指标比较
2.2两组患者治疗前后血清炎症因子水平比较 两组患者治疗前TNF-α、IL-6、IL-10差异无统计学意义(P>0.05),治疗后均较治疗前下降,且序贯组低于有创通气组(t=3.642、4.593、8.391,P<0.05),见表2。
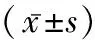
表2 两组患者治疗前后血清炎症因子水平比较
2.3两组患者治疗前后心肌损伤指标比较 两组患者治疗前NT-proBNP、cTnI差异无统计学意义(P>0.05),治疗后均较治疗前下降,且序贯组低于有创通气组(t=5.437、8.395,P<0.05),见表3。
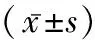
表3 两组患者治疗前后心肌损伤指标比较
2.4两种患者治疗期间并发症率比较 有创通气组肺损伤2例(4.44%),呼吸机相关性肺炎2例(4.44%),心律失常3例(6.67%),胃肠道胀气2例(4.44%),消化道出血2例(4.44%),其它1例(2.22%),并发症率26.67%;序贯通气组肺损伤0例,呼吸机相关性肺炎0例,心律失常1例(2.00%),胃肠道胀气1例(2.00%),消化道出血1例(2.00%),其它1例(2.00%),并发症率8.00%。序贯组患者治疗期间并发症率低于有创通气组患者(χ2=11.259,P<0.05)。
3 讨 论
重症肺炎合并呼吸衰竭患者的治疗关键在于快速改善患者缺氧状态,恢复其呼吸功能,改善各项功能障碍。机械通气是一种有效的通气手段[5]。机械通气分为有创机械通气和误闯机械通气两种模式[6]。有创机械通气是临床快速改善呼吸衰竭患者缺氧状态的方式[7]。有创机械通气虽然能快速改善缺氧状态,但其也存在并发症多、脱机难度大等缺陷,增加了患者治疗时的风险[8]。无创机械通气与有创机械通气相比,虽然通气效率相对低,但其对患者机体损伤小、可有效锻炼患者的自主呼吸功能[9]。临床基于上述两种机械通气方式的优缺点,认为采用有创—无创序贯机械通气治疗方案可以优势互补,提高治疗的有效性和安全性[10]。
本文结果显示,采用有创—无创序贯机械通气较之于单纯的有创机械通气,虽然在改善血气指标方面两者并无差异,但在改善患者的炎症因子水平、心肌损伤指标及并发症率方面具有明显的优势。重症肺炎合并熟悉衰竭患者病情紧急,符合有创机械通气治疗指征,即行气管插管机械通气辅助患者呼吸,气管插管机械通气通气效率高,各参数可控性强,可以持续给予稳定的患者所需的通气量和氧气浓度[11]。但有创机械通气对患者自主呼吸功能产生抑制,即使患者血气指标及其他指标恢复正常,要恢复自主呼吸功能所需时间也较长。大大增加了患者的痛苦感受即经济负担[12-13]。同时,较长时间的机械通气发生并发症如呼吸机相关性肺炎风险大大增加,由于有创机械通气直通深部支气管,长时间有创通气增加了患者肺损伤的几率。在患者病情稳定的前提下,改用无创机械通气,使患者的自主呼吸能力逐渐恢复,减轻对肺部的刺激,降低患者的应激反应,减轻肺部炎症状态[14]。无创通气不影响患者的食道,呼吸道通常,促进肺部分泌物排出呼吸道。序贯机械通气模式并发症高,延长了患者治疗时间,并发症风险也高,增加了脱机难度。且有创机械通气突然拔管,撤机时心脏的负荷骤然增加,可能造成心肌损伤[15],本文结果还显示,有创机械通气患者并发心律失常的几率更高。
综上所述,有创—无创序贯机械通气在确保患者循环、呼吸功能有效恢复的前提下,有效降低了患者血清炎症状态及心肌损伤,降低了有创机械通气治疗中并发的安全风险,是适合重症肺炎合并呼吸衰竭患者机械通气模式。
