超声造影评价单纯吸烟对颈动脉斑块内增强特征的影响
2019-12-09阚艳敏何文宁彬于腾飞魏世纪李海欣
阚艳敏,何文,宁彬,于腾飞,魏世纪,李海欣
1.华北理工大学附属医院超声科,河北唐山 063000;2.首都医科大学附属北京天坛医院超声科,北京 100050;*通讯作者 何文 hewen168@sohu.com
我国脑血管疾病的发病率逐年升高,其中脑卒中是主要死亡原因;且发病人群呈年轻化趋势[1]。颈动脉粥样硬化是造成缺血性卒中的主要原因[2-3]。斑块的稳定性与脑血管疾病的发生密切相关。目前,吸烟是颈动脉硬化及斑块形成的重要危险因素;但吸烟造成颈动脉斑块不稳定进而引起脑血管疾病的发生鲜有报道。因此,本研究拟应用常规超声观察颈动脉斑块的回声类型,检测斑块厚度,并应用超声造影观察 吸烟者颈动脉斑块内造影剂的分布特点,探讨单纯 吸烟者颈动脉斑块的稳定性。
1 资料与方法
1.1 研究对象 回顾性分析2016年12月—2018年10月华北理工大学附属医院及首都医科大学附属北京天坛医院74 例门诊体格检查及颈动脉斑块复查男性患者的临床资料,年龄45~80 岁。以单纯吸烟患者46 例作为吸烟组,无吸烟史患者28 例作为对照组。吸烟定义为一生中连续或累积吸烟6 个月以上,每天吸烟至少1 支,吸烟指数=每天吸烟支数×吸烟年数[4]。两组患者年龄、体重指数、血压、血糖、胆固醇、三酰甘油等指标比较,差异均无统计学意义(P>0.05),见表1。所有研究对象颈动脉斑块数共86 枚,其中吸烟组50 枚,对照组36 枚。86 枚斑块按照患者不同吸烟指数分为3 组,即0~400 支年组46 枚、401~800 支年组18 枚、>800 支年组22 枚。纳入标准:①常规超声检查颈动脉分叉处或颈内动脉起始部可见斑块;②斑块最大厚度≥2.5 mm。排除标准:①颈动脉闭塞及斑块表面钙化明显;②后方回声衰减影响观察;③对超声造影剂过敏者;④患有高血压、高血脂、糖尿病等疾病,心、肺、肾功能不全,房颤等疾病者。检查前均经患者及家属知情同意。
表1 吸烟组与对照组患者的一般临床资料比较(±s)
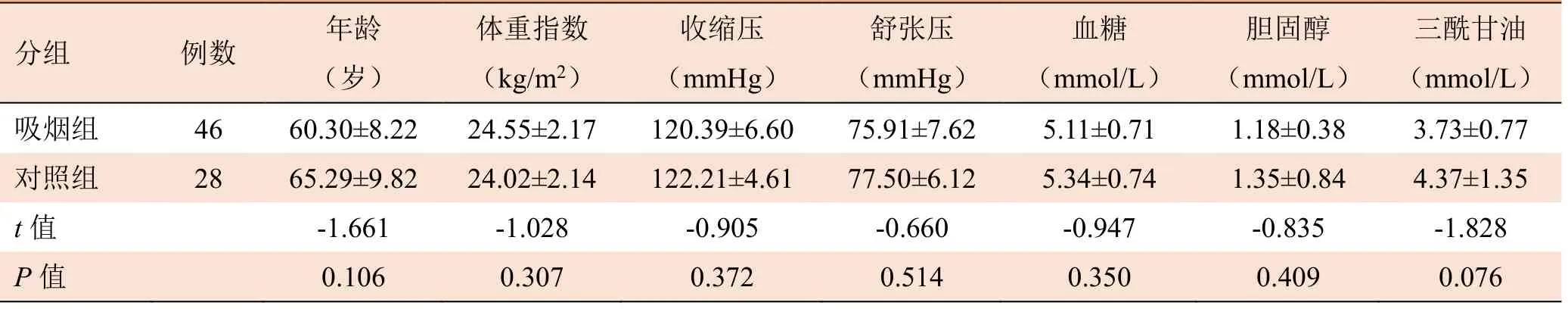
表1 吸烟组与对照组患者的一般临床资料比较(±s)
分组 例数年龄 体重指数 收缩压 舒张压 血糖 胆固醇 三酰甘油 (岁) (kg/m2) (mmHg) (mmHg) (mmol/L) (mmol/L) (mmol/L) 吸烟组 46 60.30±8.22 24.55±2.17 120.39±6.60 75.91±7.62 5.11±0.71 1.18±0.38 3.73±0.77 4.37±1.35 t 值 -1.661 -1.028 -0.905 -0.660 -0.947 -0.835 -1.828 对照组 28 65.29±9.82 24.02±2.14 122.21±4.61 77.50±6.12 5.34±0.74 1.35±0.84 P 值 0.106 0.307 0.372 0.514 0.350 0.409 0.076
1.2 仪器与方法 采用东芝Aplio500 彩色多普勒超声诊断仪及西门子acuson s2000 彩色多普勒超声诊断仪,分别采用14-L5、9L4 高频线阵探头,探头频率分别为5~14 MHz 和4~9 MHz,配备超声造影成像软件,超声造影剂使用Sono Vue(Bracco,意大利),每支59 mg,造影前用生理盐水5.0 ml 与之混合摇匀呈悬液。
嘱患者头略向后仰,充分暴露颈部,偏向检查对侧。常规超声检查颈动脉长短轴切面,观察斑块部位、回声类型(低回声斑块、等回声斑块、强回声斑块和混合回声斑块),并在短轴切面测量斑块最大厚度。如颈动脉多发斑块,则选择最厚或可能引起缺血性脑卒中的斑块作为责任斑块进行检查。
保持检查过程中仪器条件设置不变,机械指数0.10~0.12,选取目标斑块最大厚度横切面,进入超声造影检查模式。首次注射造影剂1.6 ml,随即推注5 ml生理盐水,并开始计时。检查时缓慢扇面扫查斑块内造影剂微泡灌注情况,待造影剂浓度减低影响观察效果时,分次补充1 ml 造影剂重复观察,扇面扫查微调角度,观察造影剂沿斑块厚度方向(短轴、外膜至内膜面)的分布情况。连续观察2~3 min,存储动态影像。超声检查由同一名超声副主任医师进行。
参考宁彬等[5]对斑块造影分布特征的研究结果。本研究观察斑块短轴切面,在横断面将斑块等分为近基底部和近内膜处,并进行分级(图1)。0 级:斑块内无增强;1 级:仅在斑块基底部至斑块中部有增强;2 级:在斑块基底部及近内膜处均有增强。

图1 斑块等分为两部分
1.3 统计学方法 采用SPSS 17.0 软件,计量资料以表示,组间比较采用成组资料t检验;计数资料组间比较采用χ2检验,对等级资料的双变量相关分析应用Kendall 相关系数非参数方法。所有检验采用双侧检验,P<0.05 表示有统计学意义。
2 结果
2.1 两组斑块最大厚度及回声类型比较 吸烟组46例患者共50 枚斑块,斑块平均厚度(4.57±1.36)mm;对照组28 例患者共36 枚斑块,斑块平均厚度(3.75±1.15)mm。吸烟组患者颈动脉斑块较对照组增厚,差异有统计学意义(t=2.076,P<0.05)。两组研究对象颈动脉斑块回声类型比较,差异无统计学意义(χ2=0.153,P>0.05),见表2。
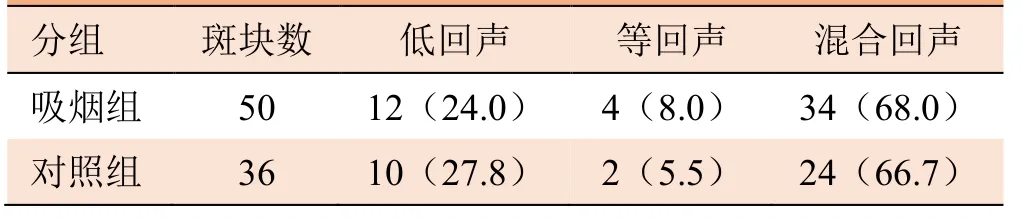
表2 吸烟组与对照组颈动脉斑块回声类型比较[例(%)]
2.2 两组超声造影检查结果比较 吸烟组患者颈动脉斑块超声造影2 级增强多于对照组,差异有统计学意义(χ2=6.257,P<0.05)。见表3及图2、3。
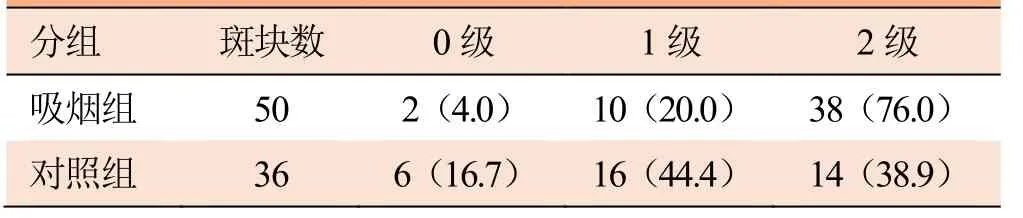
表3 吸烟组与对照组颈动脉斑块超声造影结果比较[例(%)]
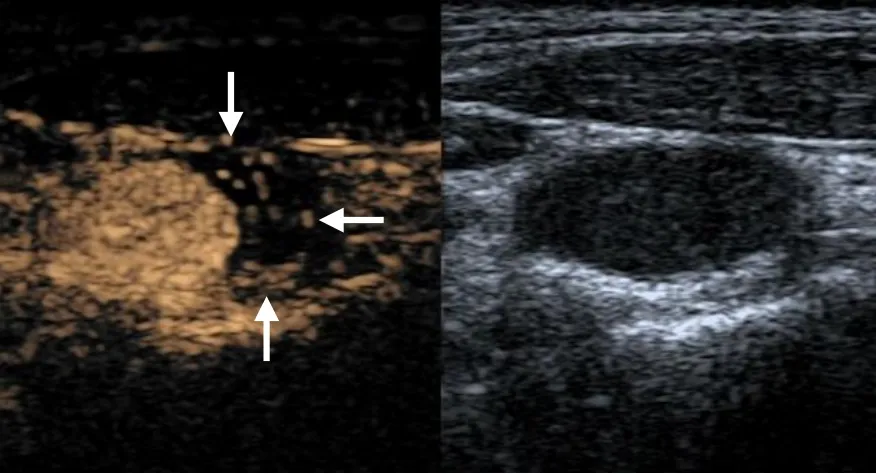
图2 男,69 岁,单纯吸烟组患者。
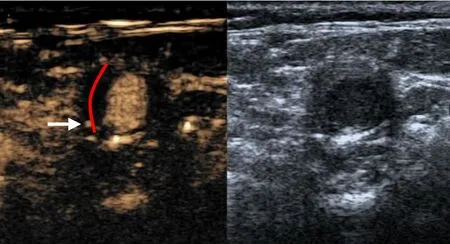
图3 男,65 岁,对照组患者。
2.3 不同吸烟指数与斑块近内膜处增强的相关性 斑块内近内膜处有无增强与吸烟指数呈显著正相关(Kendall 相关系数0.535,P<0.05,表4),即吸烟指数越高,斑块内近内膜处增强越显著。
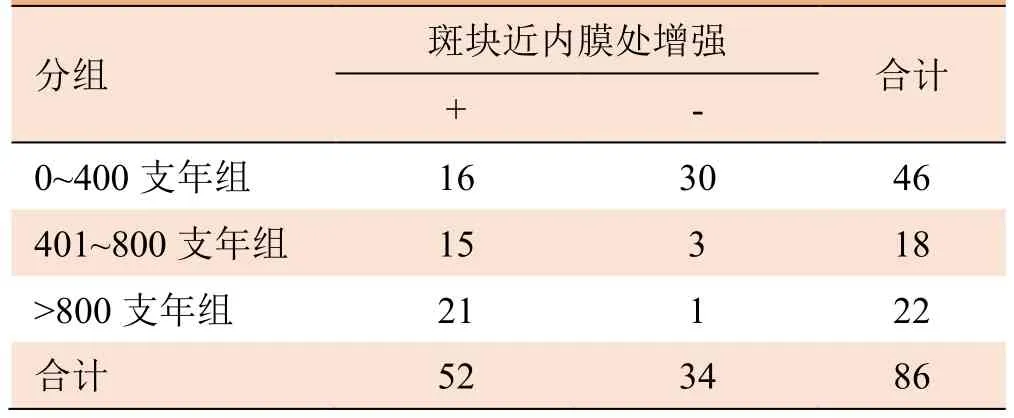
表4 吸烟指数与斑块近内膜处造影增强的关系(例)
3 讨论
目前,吸烟是全世界公认的导致动脉粥样硬化的独立危险因素,促进胆固醇在脂质内膜下沉积,加速动脉硬化进程。既往研究显示,吸烟是发生颈动脉双侧易损斑块的独立影响因素,吸烟者更容易发生斑块破裂,导致临床急性心脑血管事件的发生[6-8]。斑块稳定性与斑块内病理性新生血管密切相关[9]。新生血管形成是斑块易损的标志之一,可预测斑块是否发生破裂[10-11]。在常规超声基础上发展的超声造影可实时动态观察颈动脉粥样硬化斑块内新生血管情况,清晰地显示斑块内新生血管的分布,目前已广泛应用于动脉粥样硬化斑块新生血管的检测[12-16]。本研究应用超声造影观察并评估吸烟者颈动脉斑块内新生血管的分布情况,联合常规超声检测斑块厚度、观察斑块回声类型,为判断斑块稳定性提供依据。
动脉粥样硬化斑块新生血管内皮细胞的增生及出芽常源于动脉外膜滋养血管,通过中膜延伸入斑块基底部。随着斑块进一步发展,新生的滋养血管不断以芽生方式向内膜方向生长。与既往研究不同,本研究在斑块短轴切面将斑块分为近基底部和近内膜处2 部分,分别记录超声造影增强部位,有助于直观、全方位地观察斑块内新生血管分布情况[17-18]。
本研究对吸烟组和非吸烟对照组患者的颈动脉斑块进行超声造影检查。结果显示,吸烟组斑块基底部及近内膜处增强多于对照组,尤以近内膜处为著。表明吸烟者颈动脉斑块内新生血管较非吸烟者多,以近内膜处为著,其原因可能是吸烟通过增加血管内皮细胞的氧化应激反应,减少血管舒张因子,增加收缩血管物质,加重斑块内炎症反应,使斑块内巨噬细胞数量明显增加[19-21]。炎症介质和炎症细胞渗入细胞外间质导致斑块容积增加,降低了滋养血管壁的氧弥散能力,促进动脉外膜滋养血管新生,造成斑块内病理性新生血管增多,降低斑块稳定性,从而提高了脑梗死的发生率[22]。
本研究进一步对不同吸烟指数的颈动脉斑块近内膜处有无造影剂增强进行非参数检验的双变量相关分析,结果显示吸烟指数与斑块内近内膜处增强呈显著正相关,表明吸烟指数越高,斑块内近内膜处增强越显著,即近内膜处新生血管越多,颈动脉斑块稳定性越差,其原因可能为长期吸烟使体内代谢胶原纤维的n-脯氨酰-4-羟化酶下调,斑块处纤维增生较少。随着巨噬细胞进一步浸润,其释放的基质金属蛋白酶 不断消化细胞外基质,导致斑块内基质及胶原含量减少,使斑块内部结构疏松,这有助于新生血管向斑块内部生长延伸至近内膜处[23]。
本研究发现,吸烟组患者斑块较厚,其原因可能是随着吸烟量和吸烟年限的增加,烟草中的有害物质在体内累积,尼古丁通过促进成纤维细胞生长因子的释放、抑制内皮细胞转化生长因子的生成等途径导致血管内皮功能损伤,加速血管内皮细胞凋亡,并产生晚期糖基化终产物,发挥对内皮细胞的毒性作用,破坏血管内皮细胞的抗凝和抗炎等功能,致使血小板活化、迁移,增加血小板聚集性,促使斑块厚度增加[24]。此外,本研究中吸烟组和对照组患者动脉粥样硬化斑块回声类型无显著差异,表明吸烟情况对斑块回声类型无显著影响,这可能与本研究样本量小有关。
总之,单纯吸烟者颈动脉斑块较厚,斑块内造影剂增强较多,且随着吸烟指数越高,斑块内近内膜处增强越显著,可能引起斑块稳定性差,从而导致脑血管病的发生。由于本研究样本量较小,尚缺乏病理对照研究,今后将进一步深入探讨。
