超声引导下细针穿刺对甲状腺结节的诊断价值及其影响因素
2019-12-04黄万泽张哲嘉白宁粟敦涛李新营
黄万泽,张哲嘉,白宁,粟敦涛,李新营
(中南大学湘雅医院 甲状腺外科,湖南 长沙 410008)
甲状腺结节是临床上较为常见的内分泌疾病,其发病率逐年升高。据文献[1-3]报道,甲状腺结节于一般人群中的发病率高达67%,其中恶性结节约占5%~10%。鉴别甲状腺结节良恶性的检查有常规超声、超声弹性成像[4]、超声引导下细针穿刺、甲状腺核素扫描、颈部CT、Braf基因检测等。超声引导下细针穿刺已被公认为初步诊断甲状腺结节的参考标准[5]。尤其随着高频超声的广泛应用,即使面对甲状腺微小结节,细针穿刺(fine needle aspiration,FNA)仍旧具有较高的检出率,同时在超声引导下进行细针穿刺抽吸准确率提高,可以避免多次穿刺。影响FNA结果的因素包括甲状腺结节的大小及超声特点、穿刺针、穿刺次数、穿刺者经验、细胞涂片、细胞病理诊断的经验等[6-10]。甲状腺结节的大小是对超声引导下甲状腺细针穿刺(ultrasound-guided fine needle aspiration,US-FNA)细胞学检查中灵敏度和阳性预测值最重要的影响因素之一[11-12]。目前对不同大小甲状腺结节的细针穿刺检查的临床效度还存在争议。有部分研究[3]认为<5 mm的病灶往往有低诊断率,活组织检查的临床意义可能比较低。也有研究[11,13]认为FNA结果的可靠性并不会受到甲状腺结节大小的影响。本研究将基于术后最终的组织病理结果详细探讨US-FNA的诊断价值以及甲状腺结节大小和超声征象对于US-FNA诊断效能的影响。
1 资料与方法
1.1 研究对象
收集2016年1月—2018年12月中南大学湘雅医院甲状腺外科甲状腺结节行手术治疗的患者(2380个结节)的临床资料。所有目标结节均参照2012中国肿瘤临床杂志出版的甲状腺结节和分化型甲状腺癌诊治指南。所有患者甲状腺结节均接受高分辨超声、US-FNA细胞学以及组织病理检查。
1.2 方法
1.2.1 超声采用ALOKA Prosound α6数字彩色超声波诊断仪。患者取仰卧位,在颈肩部垫一适度枕头,充分暴露颈部,使甲状腺所在区域充分显露在检查视野中。首先使用高频探头对甲状腺进行常规二维扫查,仔细观察并详细记录结节所在位置、大小、边界、形态、内部回声、是否存在钙化等。然后用彩色多普勒及能量多普勒检查,观察结节血流充填、血管走行情况等,参考甲状腺影像报告和数据系统(thyroid imaging reporting and data system,TI-RADS)分类标准进行分类。
1.2.2 FNA超声引导的甲状腺细针穿刺由经验丰富的甲状腺外科高年资主治医师完成。细针穿刺采用1人操作超声仪器同时进行细针穿刺操作,穿刺针采用:吸引活检针CL型 23 G×50 mm。患者常规取仰卧位,肩部放置垫枕充分暴露颈前区,根据甲状腺结节位置,患者头部或后仰或偏向健侧使颈部肌肉呈紧张状态保持甲状腺位置相对固定,左手操作超声仪器常规检查患者甲状腺结节情况,选取最佳进针角度及路径,给予常规消毒铺巾、局部进行麻醉,右手用一次性细针在超声引导下穿入甲状腺病灶内,保证针尖位于病灶,拔出穿刺针芯,在结节内来回穿刺促使细胞组织进入细针,随后用20 mL注射器将针头内标本打出在玻片上涂片,1个结节常规取材2次。将细胞学材料涂在载玻片上,空气干燥,并用95%酒精浸泡固定染色。涂片均由科室经验丰富的护士完成。
1.2.3 细胞病理学及术后病理细胞病理学及术后病理的诊断均由专门负责甲状腺病理检查的高年资病理医生完成。FNA根据2007年美国国家癌症研究所甲状腺细针穿刺专题会议提供的被称为Bethesda系统的共识建议,用于报告甲状腺细胞病理学,即Bethesda分类:标本无法诊断或不满意,I类;良性,II类;不确定(意义不明确的非典型性病变或意义不明确的滤泡性病变),III类;滤泡性肿瘤或可疑滤泡性肿瘤,IV类;可疑的恶性肿瘤,V类;恶性肿瘤,VI类。在Bethesda II类和VI类结果中,超声引导甲状腺穿刺结果、假阴性和假阳性结果根据5组结节的大小进行分类。FNA和术后病理结果均为恶性或者良性分别定义为真阳性或真阴性。
1.3 统计学处理
以术后病理结果为标准,计算US-FNA的诊断效能、假阴性率、假阳性率;评估结节大小对假的细胞学结果(假阴性和假阳性)的影响。不同超声特征中假阴性组和真阳性组的差异,假阳性组和真阴性组的差异有无显著性采用单因素分析(Pearson χ2)进行评价。用SPSS 25.0软件进行统计分析。各组率的比较采用χ2检验或Fisher精确概率法检验,P<0.05为差异有统计学意义。
2 结 果
2.1 患者基本特征及术后病理结果
本组患者行甲状腺叶部分切除或者全部切除手术,手术时的年龄8~79岁,平均(43.3±11.2)岁。超声下最大直径8~79 mm,平均(43.3±11.2)mm。2380个结节的术后病理中有1981个结节为恶性结节,其中1964个甲状腺乳头状癌(包括1962个经典型和2个滤泡亚型)、6个滤泡状癌、6个髓样癌、5个未分化癌。399个良性结节中216个结节性甲状腺肿、115个结节性甲状腺肿并桥本、4个结节性甲状腺肿并亚甲炎、39个桥本氏病、2个桥本氏病并亚甲炎、4个嗜酸性细胞腺瘤、10个甲状腺瘤、9个亚甲炎。
2.2 甲状腺结节细胞学结果
根据甲状腺细胞病理学Bethesda报告系统,US-FNA的结果一共有133个良性和1468个恶性结果(Bethesda II类和VI类),779个非确定性结果(Bethesda I、III、IV、V类)。72个Bethesda I类,133个Bethesda II类,67个Bethesda III类,18个Bethesda IV类,622个Bethesda V类,1468个Bethesda VI类结果。FNA中I~VI类中恶性率分别是47.2%、21.8%、38.8%、11.1%、74.0%、97.4%(表1)。

表1 不同Bethesda分类结节的术后病理结果(n)Table1 Pathological results of the nodules with different Bethesda classifications (n)
2.3 Bethesda II、VI类结节的最终病理分型
在1601个FNA为Bethesda II类和Bethesda VI类的结果中有1534个真实结果(FNA与术后病理一致)和67个错误结果(FNA与术后病理不一致)。真实结果包括104个真阴性(FNA与术后病理均为良性)和1430个真阳性(FNA和术后病理均为恶性)。错误的结果包括29个假阴性(FNA为良性,术后病理为恶性),38个假阳性(FNA为恶性,术后病理为良性)。38个假阳性FNA中有37个为甲状腺乳头状癌,1个为甲状腺髓样癌,术后病理结果包括21个结节性甲状腺肿,4个腺瘤性结节性甲状腺肿,5个结节性甲状腺肿并桥本氏甲状腺炎,7个桥本氏甲状腺炎,1个甲状腺瘤。29个假阴性FNA的术后病理结果28个甲状腺乳头状癌和1个滤泡亚型的甲状腺乳头状癌。
2.4 US-FNAC的诊断效能
把1601例Bethesda II、VI类结节按照超声下结节最大径分为5组:≤5 mm组(n=225)、>5~10 mm组(n=692)、>10~20 mm组(n=451)、>20~30 mm组(n=154)、>30 mm组(n=79),计算USFNA的诊断效能、假阴性率、假阳性率。结果显示,US-FNA细胞学的灵敏度、特异度、阳性预测值(positive predictive value,PPV)、阴性预测值(negative predictive value,NPV)、准确度在分别为98.0%(95% CI=97.3%~98.7%),73.2%(95% C I=65.9%~80.5%),97.4%(95% CI= 96.6%~98.2%),78.2%(95% CI=71.2%~85.2%),95.8%(95% CI=94.8%~96.8%)。>10~20 mm结节的灵敏度最高,阴性似然比(LR-)最低;>20~30 mm结节的阳性预测值、阴性预测值、准确度、Youden指数最高,>30 mm结节的特异度、阳性似然比(LR+)最高;而≤5 mm结节的灵敏度、阳性预测值、阴性预测值、准确度均为最低;>5~10 mm结节的特异度、Youden指数最低(表2)。
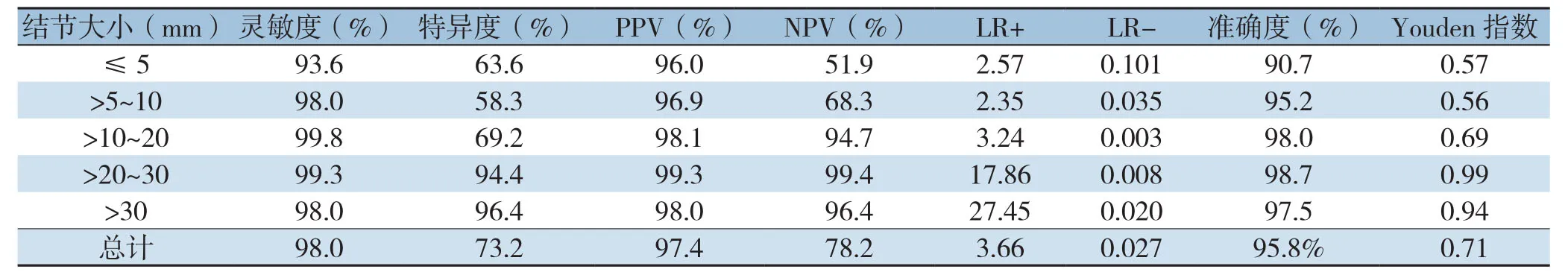
表2 US-FNA细胞学对不同大小结节的诊断效能Table2 Diagnostic efficiency of US-FNA cytology for nodules with different sizes
2.5 不同结节大小和超声特征对US-FNAC诊断的影响
≤5 mm组的假阴性率最高,>5~10 mm组的假阳性率最高,且该两组假阳性率、假阴性率均处于较高水平(表3)。超声特征中有微钙化的结节假阴性率小于无微钙化的结节,无血流结节的假阴性率比有血流的高,低回声结节的假阳性率高于非低回声结节(均P<0.05),其他超声特征在假阴性率与假阳性率的差异并无统计学意义(均P>0.05)。结节大小的分组中,直径≤5 mm结节的假阴性率高于>5 mm结节,直径≤10 mm结节的假阴性率和假阳性率高于直径>10 mm结节(均P<0.05);在≤20 mm与>20 mm结节以及≤30 mm与>30 mm结节的比较中,假阳性率有统计学差异(均P<0.05),但因为大结节中的假阳性与假阴性例数过少,故认为结果不可靠(表4)。

表3 不同大小结节中假阳性和假阴性结果的占比Table3 Ratios of false positive and negative results in nodules with different sizes
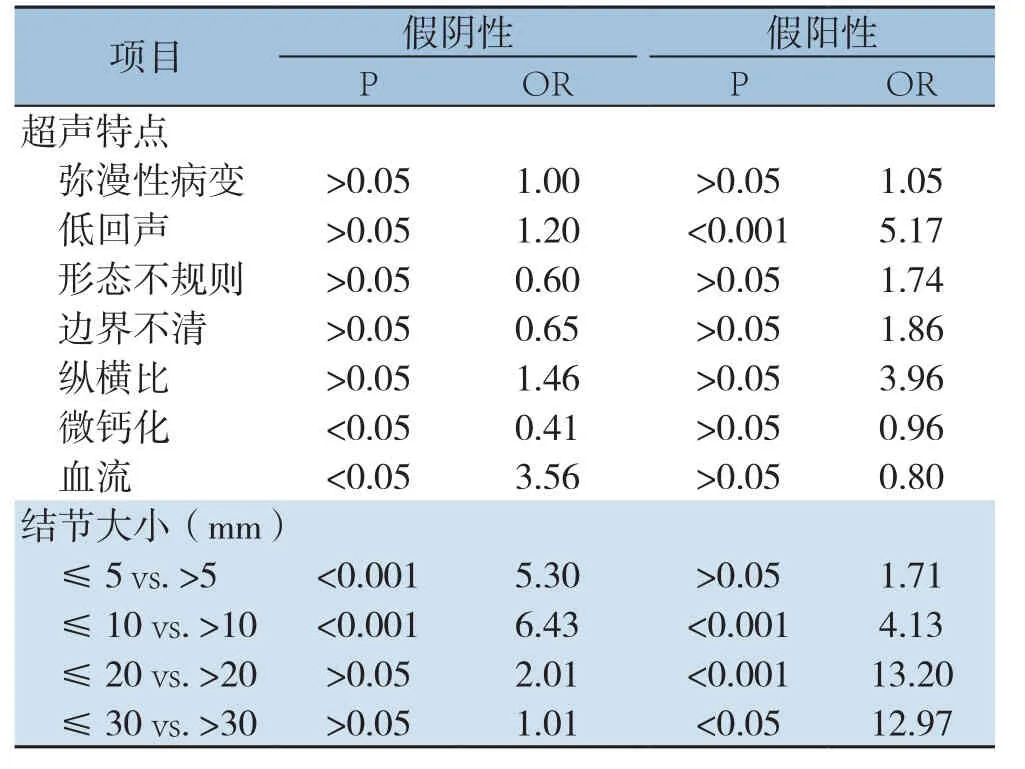
表4 不同超声征象及大小结节对于假阴性和假阳性结果的影响Table4 Influence of different ultrasound signs and sizes of the nodules on false positive and negative results
3 讨 论
2015年美国甲状腺协会(American Thyroid Association,ATA)发布的指南指出,US-FNA对于甲状腺结节是最有诊断价值的方法,US-FNA的应用有助于减少不必要的甲状腺手术[5]。大量研究报道,US-FNA对于甲状腺结节诊断的灵敏度为73.5%~100%,特异度为50.7%~97.0%,准确度为68.8%~98.8%,阳性预测值为55.9%~98.7%,阴性预测值为96.3%~100.0%[10,14-15]。本研究结果表明,1601例US-FNA的灵敏度、特异度、阳性预测值、阴性预测值、准确度分别为98.0%、73.2%、97.4%、78.2%、95.8%,本研究的敏感度、特异度、准确度、阳性预测值与文献大致相符,但阴性预测值明显偏低,这可能与有些研究中并没有将最终的术后病理结果作为参考标准所致。本研究US-FNA的灵敏度、阳性预测值、准确率处于较高的水平,但US-FNA依旧受到非确定性性结果以及假阳性和假阴性结果的限制。
有研究[14,16-18]表明,FNA的假阴性率是4.7%~39.72%,假阳性率是1.9%~16.7%。而在本研究中假阴性率和假阳性率分别是2.0%和26.8%,假阴性率明显偏低,符合甲状腺穿刺排除恶性肿瘤的主要目的;此研究中假阳性率明显偏高,其实很难知道阴性结果尤其是真阴性结果的真实发生率,因为只有10%的良性细胞学检查结果的患者接受了手术[18]。甲状腺穿刺是一种筛查程序,临床上更重要的是假阴性率较低,因此应特别注意减少假阴性诊断,甚至以接受假阳性诊断为代价。
直径≤10 mm甲状腺结节的FNA有着相对较差的综合诊断效能,本组假阳性结果和假阴性结果主要集中最大直径≤10 mm的结节。有研究[17]表明,直径≤10 mm结节的FNA假阴性率很低,但本研究与其相反,FNA假阴性率在≤10 mm结节中更高(P<0.05),这个结论是符合2015年美国甲状腺协会指南中对于≤10 mm的甲状腺结节不推荐进行穿刺的建议,一般来说只有>10 mm的结节才应进行评估(如果超声提示为高度怀疑恶性,即使结节≤10 mm,谨慎起见也需要行穿刺活检的检查),因为它们更有可能成为临床意义重大的癌症[5],而产生这个结论的原因笔者认为可能是结节较小,穿刺的有效性没有得到保证。或者由于穿刺的样本来自有潜在恶性肿瘤中囊性病变的液体抽吸,也可能出现假阴性诊断[18]。在本研究中假阳性的结果在≤10 mm结节中是非常多的,直径≤10 mm的甲状腺结节的FNA假阳性率也高于直径>10 mm的结节(P<0.05)。考虑是因为<10 mm结节中的恶性成分较少,被穿刺抽掉,或者术后病理切片未切到恶性病变可能。因此对于最大直径≤10 mm的甲状腺结节的处理更值得关注,有文献表明,FNA样品中的多基因检测是诊断细胞学上不确定的甲状腺结节的有效方法[19],BrafV600E的高阳性预测值能减少一些不必要的手术[20-21],这些方法可能有助于减少对甲状腺恶性结节的漏诊。
在甲状腺结节的超声特征中,微钙化及有血流的结节假阴性率分别小于无微钙化结节及无血流的结节。甲状腺结节微钙化对甲状腺癌的诊断具有重要意义,结合其他超声特征更有助于进一步提高甲状腺癌诊断的准确性[22-23],在本研究中,微钙化的甲状腺结节假阴性率低于没有微钙化的结节与此结论是相符合的。本组中的29个假阴性结果,有28个术后病理是甲状腺乳头状癌,而剩下一个也是甲状腺乳头状癌,只是属于滤泡亚型而已,以前有文献表明,在所有甲状腺癌中,乳头状癌往往发生明显的血丝性退行性改变,对这种肿瘤细胞稀疏的出血性液体进行采样,可能导致错误的解释为良性囊肿[24],这与本研究中有血流的结节相对于无血流结节假阴性率更低的结论是相反的。虽然超声影像的低回声特点是恶性肿瘤的重要危险因素[25],但在本研究中,有低回声结节特征的结节假阳性率要更高(P<0.05),同时甲状腺结节超声的低回声特征对于假阳性率为危险因素(P<0.001,OR=5.17),我们暂时没能明确导致此结果的具体原因,因为低回声只是可疑和恶性甲状腺结节的常见超声特征。也许是细胞病理给出了一个“过度的”结果,因为细胞病理只给出结节中的部分细胞,而组织病理诊断恶性甲状腺结节的准则也不同于细胞病理。细胞病理更有挑战性,往往需要非常有经验的细胞病理学医生才能得出一个更加准确的结果,而细胞病理的有限性也应当予以重视[26]。
本研究仍有一定的局限性的,首先是选择性偏倚存在,本研究只接受B超、FNA、术后病理均在本院完成的病例,排除大部分良性FNA结果只会增加FNA的整体假阳性率,同时有在外院完成B超、FNA的,或者在外院手术的,对于此部分结节的患者没有纳入研究,对于假阳性和假阴性结果的影响不能得知;其次,没有对穿刺者的经验、细胞病理学医生的经验水平考虑在内,细胞病理学不一定得到了最充分和最仔细的评估,更重要的是FNA的解释应由经验丰富的细胞病理学医生完成,他们已被证明比经验不足的细胞病理学医生能得出更加准确的结果[26]。最后,本研究甲状腺结节的大小在超声的评估下没有严格的标准,由我院超声科经验不同的医生完成,对甲状腺结节的分组有一定的影响。
综上所述,US-FNA在鉴别甲状腺结节的良恶性方面具有较高的敏感度和准确度,基本可取代诊断性手术,同时术前明确诊断利于妥善制定手术方案、避免术中冷冻检查而缩短手术时间、减少FNA诊断不明导致的重复穿刺,值得临床推广应用,US-FNA对于直径>10 mm的甲状腺结节有着更好的诊断效能。但临床上需要警惕≤10 mm、无血流及无微钙化结节的阴性FNA结果,对于此类结节,建议采取密切临床观察、超声随访以及分子生物学检测等方法动态观察结节恶性风险。
