乳腺癌患者经放射治疗后甲状腺功能变化情况及其临床意义研究
2019-12-04崔恺麟张红
崔恺麟,张红
(锦州医科大学附属第三医院 普外甲乳病房,辽宁 锦州 121000)
乳腺癌是目前临床中发生率较高的一种恶性肿瘤,乳腺癌患者通过放射治疗能有效控制局部复发[1]。乳腺癌患者在接受放射治疗时,照射范围一般包括胸壁和患侧锁骨淋巴引流区。越来越多的临床研究结果表明,乳腺癌患者在接受锁骨淋巴结引流区放射治疗时,可能会对甲状腺造成一定辐射,损伤甲状腺功能[2]。本研究主要分析了乳腺癌患者经放射治疗后甲状腺功能的变化情况及其临床意义,现报道如下。
1 资料与方法
1.1 一般资料
选取本院2011 年 1 月至 2013 年 2 月收治的接受放射治疗的120 例乳腺癌患者作为研究对象。纳入标准:经手术病理检查证实;初发首治。排除标准:接受激素类药物治疗;存在甲状腺疾病史。全部120 例患者的年龄为26~63 岁,平均(44.7±3.5)岁;肿瘤-淋巴结-转移(tumor-nodemetastasis,TNM) 分期为:T1 期 8 例,T2 期 32 例,T3 期54 例,T4 期26 例;组织病理学分期:Ⅰ~Ⅱ期52 例,Ⅲ~Ⅳ期68 例;未绝经96 例,绝经24 例;接受内分泌治疗106 例,14 例无需内分泌治疗;人表皮生长因子受体-2(human epidermal growth factor receptor-2,HER-2)阳性88 例,HER-2阴性32 例。根据放射治疗靶区是否包括锁骨上下淋巴结引流区将研究对象分为保乳术后组(不包括锁骨上下淋巴结引流区)和改良根治术后组(包括锁骨上下淋巴结引流区)各60 例。另随机选取本院同期收治的乳腺良性病患者60 例作为对照,年龄26~61 岁,平均(45.2±1.8)岁。本次研究经院伦理协会批准同意,全部研究对象均签署知情同意书。
1.2 方法
协助患者在平板上选择仰卧位,采用体膜固定,于额定放置双手。根据治疗体位选择大孔径CT 进行模拟定位,对上腹部到上颈范围进行扫描,层厚和层间距均设置为5 mm[3]。保乳术后组的临床靶体积包含同侧乳腺,改良根治术后组的临床靶体积包含锁骨上下淋巴引流区和同侧胸壁,胸壁计划靶体积为临床靶体积外扩1 cm,皮下保持5 mm。胸壁放射治疗的范围:上界、下界、内界、外界分别为锁骨头下缘、乳房沟下2 cm、胸骨旁、腋中线。锁骨区放射治疗的范围:上界、下界、内界、外界分别为环甲膜水平、锁骨头下缘、气管旁、肱骨头内侧缘。正常组织为脊髓、对侧乳腺、同侧肱骨头、心脏、双肺。选择Eclipse 10.0 计划系统,根据胸壁和区域淋巴结整体靶区采用调强放疗计划[4]。选择美国瓦里安Clinac 23EX 高能电子直线加速器6 MV X 射线。处方剂量设置为50 Gy,分25 次,95% 的计划靶区体积应达到100%的处方剂量,冠状动脉V20≤25 Gy,心脏V10≤25 Gy,肺 V20≤14 Gy。5 次/周,2 Gy/次。
1.3 观察指标
分别在放疗前、放疗后半年、1 年、3 年、5年对乳腺癌患者的血清促甲状腺激素(thyroid stimulating hormone, TSH)、游离甲状腺素(free tetraiodothyronine, FT4)、游离三碘甲状腺原氨酸(free triiodothyronine, FT3)、总三碘甲状腺原氨酸(triiodothyronine,T3)、总甲状腺素(tetraiodothyronine,T4)进行检测;并对乳腺良性病患者的甲状腺功能进行测定。
1.4 统计学方法
本实验相关数据运用SPSS 21.0 软件做统计学处理。计数资料以构成比(%)表示,组间比较行χ2检验;计量资料以均数±标准差()表示,组间比较行t检验。P<0.05 为差异有统计学意义。
2 结果
2.1 乳腺癌放射治疗前与乳腺良性病患者甲状腺功能比较
放射治疗前,乳腺癌与乳腺良性病患者甲状腺激素水平比较差异无统计学意义(P>0.05),见表1。
2.2 改良根治术后组与保乳术后组甲状腺功能观察
改良根治术后组放疗前、放疗后半年、1 年、3 年的各项甲状腺激素水平与保乳术后组放疗前比较差异无统计学意义(P>0.05);改良根治术后组放疗后5 年的各项甲状腺激素水平与保乳术后组放疗前比较差异有统计学意义(P<0.05),见表2。
表1 乳腺癌放射治疗前与乳腺良性病患者甲状腺功能比较 (,mmol/L)
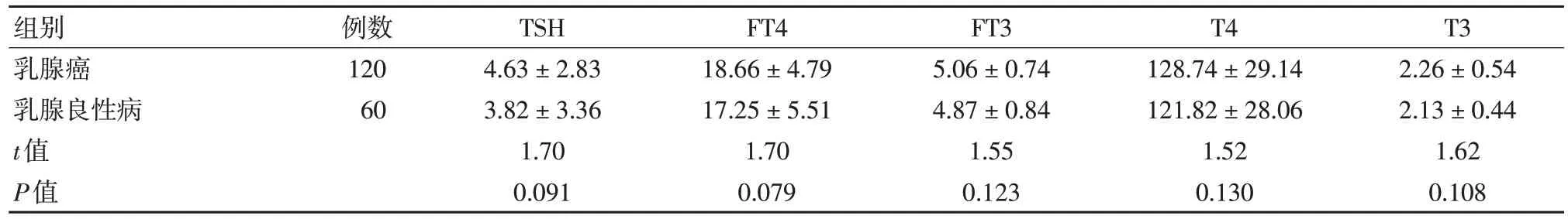
表1 乳腺癌放射治疗前与乳腺良性病患者甲状腺功能比较 (,mmol/L)
组别乳腺癌乳腺良性病t值P值例数120 60 TSH 4.63±2.83 3.82±3.36 1.70 0.091 FT4 18.66±4.79 17.25±5.51 1.70 0.079 FT3 5.06±0.74 4.87±0.84 1.55 0.123 T4 128.74±29.14 121.82±28.06 1.52 0.130 T3 2.26±0.54 2.13±0.44 1.62 0.108
表2 改良根治术后组与保乳术后组的甲状腺功能观察 (,mmol/L)

表2 改良根治术后组与保乳术后组的甲状腺功能观察 (,mmol/L)
注:t1、P1 为保乳术后组放疗前与改良根治术后组放疗前比较;t2、P2 为保乳术后组放疗前与改良根治术后组放疗后半年比较;t3、P3为保乳术后组放疗前与改良根治术后组放疗后1 年比较;t4、P4为保乳术后组放疗前与改良根治术后组放疗后3 年比较;t5、P5为保乳术后组放疗前与改良根治术后组放疗后5 年比较。
?
3 讨论
甲状腺、乳腺均为激素应答性器官。甲状腺能分泌一定的雌激素,且具有雌激素受体,能对甲状腺-雌激素受体的表达水平进行一定调节[5-7],由此可见,乳腺癌患者的雌激素受体会在一定程度上影响甲状腺分泌功能[8]。分析本研究结果发现,放射治疗前乳腺癌与乳腺良性病患者的甲状腺激素水平相近。结果表明乳腺癌并不会显著影响甲状腺激素水平。
本研究中,接受保乳术治疗的乳腺癌患者放射治疗范围未包含锁骨上下引流区,甲状腺处于放疗区域外,所以只在放射治疗前对接受保乳术治疗的患者的甲状腺激素水平进行测定,放疗后并没有进行测定。接受根治术治疗的乳腺癌患者放射治疗范围包含了锁骨上下引流区,放疗范围内包含了大约25%~33%的甲状腺体积。改良根治术后组放疗前、放疗后半年、1 年、3 年的各项甲状腺激素水平与保乳术后组放疗前相近。结果表明在基础甲状腺激素水平方面两组比较类似。放射治疗后,随着时间推移,改良根治术后组的甲状腺功能不断下降;改良根治术后组放疗后5 年的各项甲状腺激素水平与保乳术后组放疗前存在明显差异。结果显示放射治疗会在一定程度上损伤甲状腺功能,引起甲状腺功能减退,应及时进行对症处理。
综上所述,在甲状腺功能方面,乳腺良性疾病患者与乳腺癌患者不存在显著差异。乳腺癌患者接受锁骨上下淋巴引流区放射治疗会在一定程度上损伤其甲状腺功能,可能引起甲状腺功能减退,应定期检测,及时进行有针对性的处理。本研究所选样本量相对较少,且样本来源有限,应在今后的工作中进行大样本量的深入研究,以进一步证实本研究结果。
