诊断性电切术确诊膀胱Burkitt淋巴瘤1例
2019-11-29李怀康
王 华,李怀康
膀胱淋巴瘤(lymphoma of the urinary bladder,LUB)是一种罕见疾病[1],占淋巴结外淋巴瘤的0.2%,在膀胱肿瘤的占比小于1%[2]。最常见的组织学类型是弥漫性大B细胞淋巴瘤(diffuse large B-cell lymphoma,DLBCL),但Burkitt淋巴瘤(Burkitt’s lymphoma,BL)较为少见[3]。我科2018-11-19收治1例经诊断性电切术(transurethral resection of the bladder tumor,TURBT)初次诊断为DLBCL,经外院病理切片会诊最终诊断为BL的病例。
1 病例报道
患者,女,58岁,因尿频、尿急伴尿痛20 d于2018-11-19入院。一般情况尚可,查体:耻骨上膀胱区可触及固定肿块大小3 cm×4 cm,质硬、活动性差;全身未见其他阳性体征;家族无恶性肿瘤病史。血常规:中性粒细胞70.7%,余正常。尿常规:红细胞113/μl,白细胞943/μl 。CT检查:膀胱各壁广泛增厚,厚度约2 cm,增强可被强化。
入院后行腰麻下膀胱镜检查及膀胱肿物诊断性电切术。术中镜下见:膀胱内多发丘陵状肿物,表面粗糙,双侧输尿管开口未见。在膀胱后壁切除部分丘陵状肿物,深度达深肌层,共切取病理组织3块。术后病理:(膀胱肿瘤)非霍奇金淋巴瘤,B细胞来源,类型考虑为DLBCL(图1)。随后患者转院至解放军总医院第一医学中心血液科住院治疗,行病理会诊仍考虑为DLBCL,行PET-CT检查,左锁骨区、胸骨两旁、膈上及双侧盆壁多发淋巴结伴异常高代谢;腹盆腔内多发异常高代谢病变;考虑为淋巴瘤浸润。明确诊断:非霍奇金淋巴瘤,高级别B细胞淋巴瘤。于2018-12-01第1疗程给予R-CHOP方案治疗,2018-12-02第2疗程给予R-DAEPOCN方案治疗,2019-01-10第3疗程继续给予R-DAEPOCN方案治疗,第3疗程结束后予以PET-CT复查:原左锁骨区、胸骨旁、膈上及双侧盆壁多发淋巴结基本消失;原腹盆腔内多发异常高代谢病变较前基本消失。2019-02-13第4疗程仍给予R-DAEPOCN方案治疗。
患者2019-02-27携病理切片至北京大学第三 附属医院行病理会诊,结果示:致密肿瘤成分,可见“星空现象”,诊断为:膀胱BL。遂予以hyper-CAVD-B方案治疗。后期对患者随访发现其仍在继续化疗,病情恢复较好。
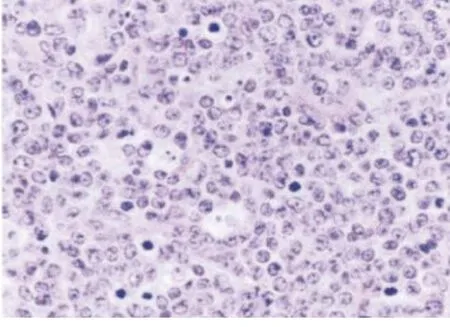
图2 Burkitt淋巴瘤病理图片(HE,×400)
2 讨 论
LUB临床非常少见,好发于50~70岁,以女性多见[2]。其可以分为:(1)原发性,起源于膀胱的淋巴瘤,于身体其他部位未见淋巴瘤;(2)继发性,由膀胱外淋巴瘤转移而来[5]。其组织学类型最常见的3种分别是DLBCL(51.9%)、黏膜相关淋巴组织的边缘区淋巴瘤(12.5%)(marginal zone lymphoma of mucosa-associated lymphoid tissue ,MALT)和滤泡型淋巴瘤(9.4%),本报道发现的BL极其少见[3]。有学者指出,BL的发生与感染EB病毒(epstein-barr virus, EBV)有关[6]。以上组织类型相应的5年癌症特异性生存率分别为DLBCL(51%)、MALT(88%)、滤泡型淋巴瘤(71%)和BL(56%)[3]。
LUB患者一般表现为肉眼血尿、尿频尿急、排尿困难、夜尿增多及腰背部疼痛,多有慢性膀胱炎病史。其影像学表现主要为膀胱内壁可见新生物,其中70%为单发肿物,20%为多发肿物,10%为弥漫性膀胱壁增厚。对LUB的治疗手段主要是在手术切除膀胱肿物后继续行放疗或化疗,5年生存率可达到90%[7]。Rijo等[8]报道了1例尿道旁BL,并指出BL主要依靠形态学、免疫表型及细胞遗传学特征确诊。由于该型淋巴瘤的增生发展非常快,而且经常跟肿瘤溶解综合征有关,所以及时确诊至关重要。BL的治疗包括大剂量应用烷化剂、大剂量的系统化疗及囊内治疗,或二者同时进行来施行中枢神经系统预防。BL对化疗非常敏感,而对放疗基本无效。本例采用hyper-CAVD-B方案进行化疗,取得较好效果。
笔者认为,通过本例诊断有几点需要注意:(1)CT检查发现膀胱内壁异常,疑为新生物,予以取活检行病理检查,但患者膀胱有炎性反应,对普通膀胱镜检查难以耐受,且CT检查只发现膀胱壁增厚,无明显凸出新生物,普通膀胱镜检查行黏膜表浅活检容易与炎性反应组织混淆。(2)TURBT对具有血尿的患者,影像学高度怀疑,但并无明显膀胱典型肿瘤特征,特别是对普通膀胱镜检查无法耐受的患者,直接行麻醉下TURBT,避免了患者遭受膀胱镜检查的痛苦,能够一次完成对孤立肿瘤切除,而明确病理诊断[9]。(3)对非典型性膀胱肿瘤,可更加仔细地观察尿道、膀胱有无肿瘤,肿瘤发病部位,并优化选择获取病理标本的位置及数量[9]。本例患者采用TURBT,取得病理组织完整,术后经多次病理会诊最终确诊为BL,对患者肿瘤分期及其治疗、预后有重要意义。(4)罗华荣等[4]在进行肠道原发性淋巴瘤临床病理分析时指出,DLBCL与BL的鉴别主要依靠其病理切片的特征性表现,前者病理切片HE染色后可见肿瘤组织弥漫分布,由中到大淋巴样细胞组成,细胞圆形或卵圆形,核大,可见2~4个贴边核仁或单个居中的核仁。后者病理切片HE染色后可见中等大小的瘤细胞呈铺路石或镶嵌样排列,核分裂相多见,可见“星空现象”。本例患者至北京大学第三医院进行病理会诊正是因为观察到明显的“星空现象”而确诊为BL。
泌尿系统的BL非常罕见,其治疗有赖于精准地获取组织标本,并快速地通过免疫组织化学方法确诊,进而跟进强化化学药物治疗,其预后一般较好。
