肘关节置换治疗晚期肘关节类风湿性关节炎临床疗效分析
2019-11-28章春生杜斌孙光权刘锌顾长源王旭林轩烨
章春生,杜斌,孙光权,刘锌,顾长源,王旭,林轩烨
(1.南京中医药大学附属医院骨伤科,江苏 南京 210000;2.江苏省中医院骨伤科,江苏 南京 210000)
类风湿性关节炎是临床上常见的一种自身免疫性疾病,常累及周身大小关节,20%~40%的患者最终可累及肘关节,严重影响上肢功能及患者的生活质量[1]。目前,肘关节类风湿性关节炎的外科治疗多采用关节融合术、关节切除术、滑膜切除术、肘关节置换术等。近年来,随着假体的研制和外科技术的发展,人工肘关节置换术(total elbow arthroplasty,TEA)在晚期肘关节类风湿性关节炎中的应用越来越广泛[2-3]。我们选取自2012年1月至2018年6月于江苏省中医院骨伤科住院的11例肘关节类风湿性关节炎的患者为研究对象,使用半限制型Coonrad-Morrey人工肘关节假体行人工全肘关节置换术,经随访疗效满意,现报告如下。
1 资料与方法
1.1 一般资料 本组患者共11例,均为单侧,其中男性3例,女性8例;年龄46~91岁,平均年龄(59.55±12.28)岁。11例患者均为晚期类风湿性关节炎,肘关节疼痛Morrey标准分级均为Ⅲ级及以上。术前肘关节运动弧在20°~60°,平均为(40.45±12.14)°。所有病例均符合诊断标准、纳入标准[4]。
诊断标准:a)符合美国风湿病学会诊断标准;b)存在晨僵等临床表现;c)经类风湿因子检查为阳性;d)存在典型的类风湿性关节炎放射性改变;e)病程>6周,且两侧关节同时受累[5]。
纳入标准:a)符合诊断标准;b)无严重内科疾病;c)可耐受手术;d)认知功能正常,无过敏史及药物禁忌证。排除标准:a)不能耐受手术者;b)合并凝血功能障碍;c)存在肘部、全身感染,局部皮肤破溃等;d)属于过敏体质;e)存在较为严重的遗传性疾病,如血友病等;f)肝肾功能异常。
1.2 术前准备 术前测评患者患侧肘关节Mayo评分并完成相关检查,排除手术禁忌证,积极治疗合并疾患。术前摄肘关节正侧位X线片,测量髓腔直径、肱骨远端骨质缺损大小等数据。术前1 h静滴氢化可的松,术前0.5 h静滴广谱抗生素。患者术前骨密度检查均为严重骨质疏松。合并高血压4例,糖尿病1例,脑梗死1例。
1.3 手术方法 所有患者均给予人工肘关节置换术治疗。患者全身麻醉,监测生命体征及开通静脉通道,麻醉成功后取仰卧位,肩部放置一软垫,患肢置于胸前,其下安放啫喱垫,使用充气止血带。采用肘后尺骨鹰嘴尖偏内侧入路作一15 cm直切口,游离尺神经,分离尺神经直到第一远动分支,橡皮条牵拉至内侧,湿纱布保护。切开关节囊,从两侧游离肱三头肌止点,保留尺骨鹰嘴附着点,伸直装置外翻,彻底暴露并分离肘关节。切除尺骨尖端,切开内外侧副韧带,屈肘、外旋前臂使关节分离,咬骨钳去除肱尺关节前方滑膜,内翻患肢,切除肱尺关节前方增生滑膜。摆锯去除滑车中部,切除肱尺关节侧方及后方滑膜,开口髓腔,打出隧道,放置截骨板,截骨时保护肱骨髁,避免骨折。扩髓后剥离前关节囊,打毛骨皮质。于喙突基底部开口,使用咬骨钳在尺骨鹰嘴尖开出骨槽,尖钻寻找髓腔,扩髓,髓腔挫柄与尺骨鹰嘴面垂直。试模,修正骨水泥注射管长度。放置尺骨假体,肱骨髓腔植骨,放置髓腔塞,打压植骨。注射肱骨侧骨水泥,安装肱骨假体,于肱骨远点前侧皮质与假体翼之间植入厚2~3 mm、长15 mm、宽10 mm骨块,装配假体,将肱骨假体打到底,屈肘查看肘关节活动度,咬骨钳去除多余骨赘。缝合三角伸肌,尺神经前置,放止血带,充分止血,放置引流管,常规缝合,伸肘位加压包扎。
1.4 术后处理 抬高患肢2~3 d,使肘高于肩,早期行握拳锻炼;术后24~36 h去除引流;第2天去除加压包扎,使用颈腕吊带,肘部主动活动屈伸练习;3个月内提重物不超1 kg,以后不超5 kg。类风湿性关节炎患者常伴有较严重的骨质疏松,术后常规给予抗骨质疏松治疗。手术后对患者进行长期随访,手段以复诊为主,电话、入户等辅助随访。
1.5 观察指标及疗效评价标准 采用肘关节Mayo评分评价患者肘关节功能,Mayo评分包括疼痛45分,运动功能20分,稳定性10分,日常活动25分。分值为0~100分,得分越高表示患者的关节功能越好。测评患者疼痛程度、运动功能及完成日常生活能力,测量患者肘关节活动度,辅助患者填写Mayo评分表。于患者清晨空腹状态下抽取静脉血5 mL检测类风湿因子、C反应蛋白、血沉水平,并拍摄X线片进行影像学评价。
1.6 统计学处理 采用SPSS 23.0统计学软件对Mayo肘关节评分数据进行处理,手术前后评分对比采用t检验,以P<0.05认为差异有统计学意义。
2 结 果
2.1 术后肘关节功能恢复情况 全部患者均获完整随访,随访时间为12~66个月,平均为(26.6±15.1)个月。术前、术后10d、术后3个月及末次随访均完成Mayo评分,完成类风湿因子、C反应蛋白、血沉水平检测及X线检查。随访期间手术切口均Ⅰ期愈合,患者肘关节均稳定,无肱三头肌肌力不足或断裂事件发生。末次随访时,肘关节Mayo评分为87~100分,平均91.93分;其中80~89分4例,90~100分7例,优良率达100%。其中疼痛评分达到(41.83±2.31)分,基本达到无痛;运动功能和日常活动评分分别达到(18.11±1.61)分和(22.74±2.51)分,已基本能完成日常生活;稳定性评分达到(9.25±0.91)分,肘关节无不稳现象。X线片复查随访提示:随访期间未出现假体松动、断裂、假体位置改变、连接装置磨损、假体周围骨折等,无不良事件发生。
2.2 手术前后Mayo评分比较 所有患者术前、术后10 d、术后3个月及末次随访的Mayo评分分别为(30.91±9.86)分、(62.00±5.22)分、(85.55±6.93)分和(91.93±4.01)分,短期随访肘关节置换治疗晚期肘关节类风湿性关节炎疗效显著,术后在疼痛、运动功能、稳定性及日常活动等方面较术前明显改善,差异均有统计学意义(P<0.05,见表1)。
2.2.1 疼痛 手术前后疼痛评分表明,肘关节置换术缓解疼痛的作用十分明显,在随访中每个患者的疼痛都得到了不同程度的减轻,部分患者甚至达到了无痛。

表1 患者手术前后Mayo评分比较分)
2.2.2 运动功能 手术前后运动功能评分表明,患者肘关节活动范围明显改善,运动功能明显提升。
2.2.3 稳定性 手术前后稳定性评分表明,患者行肘关节置换术后肘关节基本稳定,这是关节活动度、疼痛及运动功能的基础。
2.2.4 日常活动 手术前后日常活动评分表明,患者术后运动功能得到极大改善。术前由于肘关节挛缩导致的许多日常动作无法完成,严重影响了患者的生活质量,而肘关节置换术极大地改善了患者在术后的肘关节功能。
2.3 手术前后类风湿因子、C反应蛋白、血沉水平比较 患者术后10 d、术后3个月和末次随访的类风湿因子、血沉水平低于术前,差异有统计学意义(P<0.05);C反应蛋白水平稍高于术前,与围手术期炎症反应有关。术后3个月和末次随访,类风湿因子、C反应蛋白、血沉水平均低于术后10 d,差异有统计学意义(P<0.05);末次随访类风湿因子、C反应蛋白、血沉水平低于术后3个月,差异有统计学意义(P<0.05,见表2)。
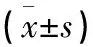
表2 患者手术前后类风湿因子、C反应蛋白、血沉水平比较
2.4 术后并发症发生情况 11例晚期类风湿性关节炎患者经人工肘关节置换术治疗后均无感染及神经损伤;术后切口愈合困难1例(9.11%),经换药3周后愈合;随访期间出现肘关节周围疼痛1例(9.11%),给予止痛药物及功能训练后缓解。患者平均住院时间13.2 d,均康复出院。末次随访均未出现其他并发症。
2.5 典型病例 56岁女性患者,类风湿性关节炎病史20余年,累及左肘至屈曲挛缩畸形5年活动时疼痛明显,左肘屈曲挛缩畸形,伸肘严重受限。行左侧人工肘关节置换手术治疗,末次随访为术后12个月,肘关节功能基本恢复正常,随访时可完成梳头、搭肩等日常活动。术前及术后12个月随访时的影像学资料见图1~2。

图1 术前左肘正侧位X线片示肘关节明显骨质破坏,屈曲挛缩畸形
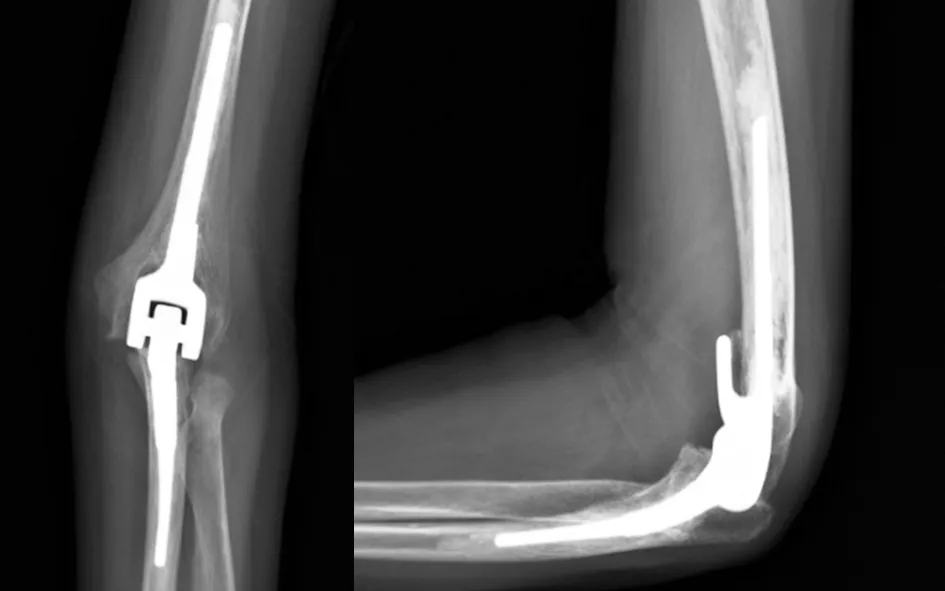
图2 术后12个月左肘正侧位X线片示人工肘关节假体位置良好无松动
3 讨 论
3.1 肘关节置换术治疗肘关节类风湿性关节炎的优势及假体选择 类风湿性关节炎是临床常见的一种慢性自身免疫性疾病,常见于中年女性,且具有较高的致残率,经常累及肘关节,出现肘关节疼痛、肿胀、僵硬,其晚期常导致肘关节软骨及骨组织严重破坏,关节周围肌肉逐渐萎缩,最终导致肘关节功能减退,甚至关节活动度完全消失,严重影响患者的生活质量,致残率极高[6]。一般的抗类风湿药的疗效欠佳,治疗较困难,尤其是对晚期类风湿性关节炎患者而言[7]。如何在确保生命的前提下,缓解疼痛、改善功能、降低肢体病残率、提高生活质量,对医生而言是带有一定挑战性的难题。传统的对晚期肘关节类风湿性关节炎的外科干预包括:关节清理、滑膜切除、关节成形、关节融合等,此类疗法疗效欠佳并造成关节残疾,严重影响患者生活质量[8]。
人工肘关节置换术是一种较人工髋及膝关节更新的一种关节置换技术,已经被证明是一项具有临床可行性的肘关节疾病治疗方式,可较大程度的消除疼痛,纠正关节畸形,改善肘关节活动度[9-10]。肘关节并非传统意义上的负重关节,但在伸肘位屈肌作最大限度等长收缩时,其承受的负荷约为体质量的2.5倍,因此,假体需要有足够的承受力及稳定性。人工肘关节一般分为半限制型和非限制型,全限制型的人工假体松动率过高,一般不使用;非限制型假体中,单纯表面置换翻修率过高,而有柄表面置换常伴关节不稳定和尺神经损伤的问题[11];故目前多使用半限制型假体,可以较好的保证关节稳定性[12]。Coonrad-Morrey人工肘假体使用永久性连接装置,可避免脱位,是较为理想的人工肘假体[13]。
3.2 肱三头肌止点的处理 手术过程中,我们尽可能选择从两侧游离肱三头肌止点,尽量保留尺骨鹰嘴附着点,此举可以较好地保留伸肘装置功能。张清等[14]研究表明,避免伸肘装置的过度破坏,减少患者术后疼痛的发生率,可显著提升肘关节置换术的疗效,是术后患者较快康复的关键之一。
3.3 肘关节置换术治疗肘关节类风湿性关节炎的优势 本研究结果显示,患者术后10 d、术后3个月和末次随访的Mayo评分均高于术前,差异有统计学意义(P<0.05);术后3个月和末次随访,Mayo评分均高于术后10 d,差异有统计学意义(P<0.05);末次随访Mayo评分高于术后3个月,差异有统计学意义(P<0.05)。以上数据证明选择人工肘关节置换术疗效显著,可最大程度的帮助患者恢复关节功能,中期疗效理想。
患者术后3个月与末次随访的类风湿因子、血沉水平均低于术前,差异有统计学意义(P<0.05);末次随访的类风湿因子、血沉水平低于术后3个月,差异有统计学意义(P<0.05)。术后类风湿因子及血沉水平略高于术前,考虑手术刺激导致,中期随访患者类风湿因子、血沉水平的降低代表着病情活动度下降,分析其原因是手术治疗中切除炎性滑膜及血管翳,加上术中使用大量生理盐水进行冲洗,能够去除炎症介质,远期而言能起到减轻细胞因子对其他关节的损伤的作用。张建坡等[15]研究证实,行肘关节置换术可避免晚期病变导致关节不稳及软组织不平衡,从而减轻患者的痛苦,提高患者的生活质量。
而且,肘关节置换术较为安全可靠,11例晚期类风湿性关节炎患者经人工肘关节置换术治疗后,无一感染;仅切口延迟愈合1例、肘关节周围疼痛1例,给予止痛药物及功能训练后缓解,X线片复查示随访期间均无假体磨损、松动及断裂、假体位置异常、假体周围骨折、异位骨化等发生,假体存活率100%。
3.4 展望与不足 本研究亦存在一定局限性。由于患者对肘关节置换接受度低及对适应证的严格把握,我们选择行肘关节置换术的病例较少,研究样本量小,并且随访时间较短。我们后期将继续随访目前病例,进一步研究类风湿性关节炎患者行肘关节置换的远期疗效。
综上所述,人工肘关节置换术治疗晚期类风湿性关节炎效果显著,可以有效改善患者肘关节功能,降低炎性因子水平,且安全性高,并发症发生率低,值得临床应用及推广。
