胸中上段食管鳞癌三野与二野淋巴结清扫疗效比较
2019-11-13张智光韩泳涛
张智光 韩泳涛,2
1西南医科大学附属医院胸外科(四川泸州646000);2四川省肿瘤医院·四川省癌症防治中心·电子科技大学医学院胸外科(成都610041)
我国食管癌的发病率在恶性肿瘤中排第5位[1-2],死亡率居第4 位[3],严重危害人民的生命健康。我国食管癌最常见的病理类型为鳞状细胞癌,发病率占90%以上,且主要发生于胸段食管[4]。对于可切除的食管癌,目前主流的治疗方式仍为外科手术切除肿瘤+淋巴结清扫,患者整体治疗效果均不理想,术后5年生存率均较低,一般大约在30%[5]。食管粘膜下淋巴组织较为丰富,因此肿瘤细胞极易通过淋巴结向周围甚至全身转移,相关报道指出食管癌淋巴结转移率可达40%~50%,尸解标本中更是高达70%左右[6]。淋巴结的复发转移是影响食管癌预后的重要危险因素[7-9],特别是颈部、上纵隔淋巴结可能出现较早转移,且转移率较高[10],约20% ~40%的食管癌患者颈部淋巴结在术前已经发生了转移,肿瘤病灶位置越高,其转移的风险则增大[11],鉴于此,淋巴结清扫对食管癌的治疗尤为重要,与患者预后密切相关,但目前对于食管癌淋巴结清扫的规范化治疗尚未达成共识[12-13]。本研究对同一时间段在四川省肿瘤医院胸外科同一治疗组接受淋巴结清扫术的254 例胸中上段食管鳞癌患者的临床资料进行回顾性对比分析,筛选对胸中上段食管鳞癌患者最获益的淋巴结清扫范围,为下一步提高食管癌患者治疗效果,降低转移及复发风险,提高患者生存率提供理论依据,同时避免给非获益人群带来各种经济、家庭和社会负担,让患者以最小的创伤获得最大的生存获益。
1 资料与方法
1.1 一般资料根据纳入和排除标准,将四川省肿瘤医院胸外科2011年1月至2014年6月病房收治的254 例胸中上段食管鳞癌患者的病例资料进行收集、归纳分析,所有入组患者均来自于同一个治疗单元,根据淋巴结清扫范围分为两组,行三野淋巴结清扫的为三野组,共纳入108 位研究对象,平均(61.0±7.3)岁,其中包括男87 例、女21 例;行二野淋巴结清扫的为二野组,共纳入146 位研究对象,平均(62.4±7.2)岁,其中男115 例、女31 例。纳入标准:(1)术前病理确诊为食管鳞状细胞癌;(2)手术治疗前要确保无远隔组织器官转移以及颈淋巴结未触及肿大;(3)术前未接受放化疗等抗肿瘤治疗;(4)食管肿瘤均为完全切除,无残留;(5)需要清除双侧喉返神经旁淋巴结,三野淋巴结清扫需在二野的基础上增加下颈部淋巴结清扫。排除标准:(1)临床病例资料不全;(2)术前患者曾有其他针对肿瘤相关的治疗措施;(3)除了有食管鳞癌外,患者还合并有其他组织器官肿瘤。食管分段依据2009年第7 版AJCC 标准(胸上段:胸廓入口至奇静脉弓下缘水平;胸中段:奇静脉弓下缘至下肺静脉水平)。肿瘤位置由手术记录确定。表1示,两组患者年龄、性别、术前分期和肿瘤生长位置等方面差异无统计学意义(P>0.05)。
1.2 方法研究以回顾性分析方式开展,通过查阅临床病历和随访生存情况,收集有关数据资料,这些资料需要有以下方面的内容:淋巴结清扫范围及数目、不同部位的淋巴结是否有转移、术后并发症情况、肿瘤的病理学分期以及患者的远期生存情况。对以上资料进行进行统计分析。浸润深度、分化程度、淋巴结分期、肿瘤分期按照第7 版AJCC 分期标准。
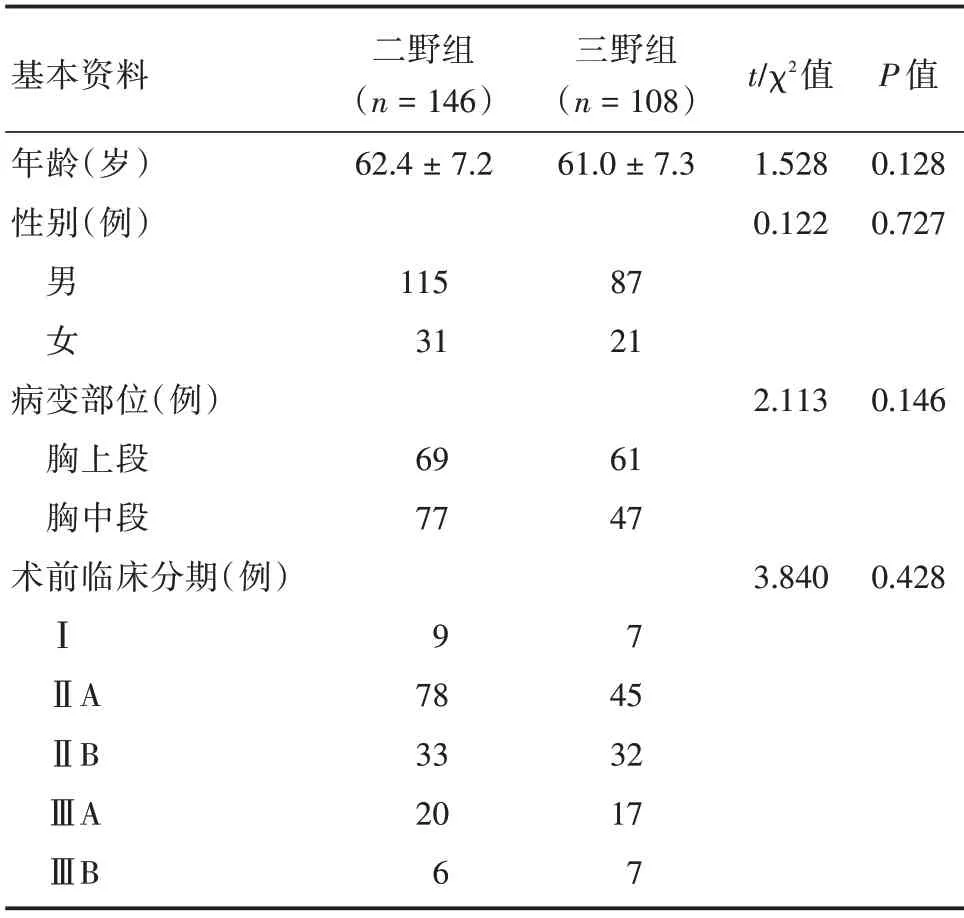
表1 两组患者的基本资料Tab.1 Basic clinical data of two groups of patients
1.3 淋巴结清扫范围三野淋巴结清扫范围包括腹腔淋巴结、胸腔淋巴结以及颈部淋巴结。腹腔淋巴结清扫时需要清除贲门旁淋巴结、脾动脉和胃左动脉及腹腔动脉旁淋巴结、还需要清除肝总动脉旁淋巴结。胸腔淋巴结清扫范围涉及上中下段食管旁淋巴结、双侧喉返神经旁淋巴结、双侧主支气管旁及隆突下淋巴结,还需要清除膈上淋巴结。颈部淋巴结清扫范围涉及锁骨上淋巴结、喉返神经颈段淋巴结、颈后三角区淋巴结。术中如实施二野淋巴结清扫,则涉及范围包括:与三野组的胸腔及腹腔淋巴结清扫相同。
1.4 随访术后以电话、短信等方式随访,无失访病例,随访率100%。本研究中的生存时间以患者手术当天直至末次随访的时间计算,以月为单位,存活患者的最后一次随访时间截止2017年6月30日。
1.5 统计学方法本研究资料分析采用的是SPSS20.0 统计软件,两组之间的数据比较采用t检验形式表示,涉及计数资料比较,则采用χ2检验表示,资料分析过程中计量资料采取均数±标准差的形式表示。针对患者的生存分析采取多因素Cox回归模型分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 术后病理结果两组在肿瘤浸润深度和分化程度上差异均无统计学意义(P>0.05),而在淋巴结分期(N)和肿瘤病理分期上差异有统计学意义(P<0.01),见表2。

表2 两组患者的术后病理资料Tab.2 Postoperative pathological results of two groups of patients例
2.2 淋巴结清扫及转移情况三野组共108 例研究对象,二野组共146 例研究对象。前组淋巴结清扫总数为4 221 枚,发现转移淋巴结共467 枚,平均每例研究对象被清扫39.1 枚,后组清扫总数3 156 枚,转移淋巴结共234 枚,平均每例对象被清扫21.6 枚。数据显示三野组淋巴结清扫总数和平均每例对象清扫数均明显高于二野组,组间比较差异有统计学意义(χ2=11.460、11.961,P<0.05)。三野组淋巴结转移92例,转移率为85.2%(92/108),二野组淋巴结转移78例,转移率为53.4%(78/146),组间比较差异有统计学意义(χ2= 28.292,P<0.05)。上纵隔淋巴结转移方面,三野组与二野组分别为65.7%和34.2%,差异具有统计学意义(χ2=24.685,P<0.05),见表3。资料数据显示三野组患者中有一半研究对象存在颈部淋巴结转移,二野组因未行颈部淋巴结清扫,所以转移率未知。两组患者淋巴结转移率具有差异的原因主要为二野组淋巴结清扫范围较三野组小、清扫彻底性差。
2.3 术后并发症三野组108 例患者无围术期死亡病例,术后30 d 总并发症发生率为40.7%,31 例患者出现喉返神经受伤,出现吻合口瘘的有15例,24 例出现肺部感染,另外还有10 例合并心律失常;二野组有1 例于术后30 d 内死亡,术后总体并发症为34.9%,包括肺部感染31 例,喉返神经损伤21 例,吻合口瘘和心律失常分别为19 例和13 例,两组患者在总并发症、心律失常、吻合口瘘、围手术期死亡及肺部感染等方面行组间比较,差异无统计学意义(P>0.05),但喉返神经损伤率三野组显著高于二野组,差异有统计学意义(P<0.05),见表4。

表3 两组患者淋巴结数目及转移情况Tab.3 Lymph node dissection and metastasis in the two groups
2.4 随访生存情况随访结束,汇总资料可知三野组术后平均生存时间为(48.271 ± 1.485)个月显著高于二野组术后平均生存时间(44.742 ± 1.081)个月,差异有统计学意义(χ2= 24.717,P<0.05)。三野组与二野组1年生存率分别为92.6%(100/108)和84.2%(123/146),3年生存率分别为56.5%(61/108)和43.2%(63/146),组间比较差异均有统计学意义(χ2= 4.036、4.415,P<0.05)。通过Log Rank 统计分析,总体累积生存函数两组比较差异有统计学意义(χ2= 3.939,P= 0.047),见表5、图1。
2.5 多因素Cox 生存分析本研究采用了多因素Cox 回归分析验证了性别、肿瘤的分化程度高低以及分期、肿瘤生长位置等对两组患者生存率影响无统计学意义,不能作为判断患者预后的独立影响因素,但是淋巴结清扫方式、是否合并术后并发症、肿瘤生长侵犯范围以及淋巴结分期等均可作为评估患者预后的独立危险指标,见表6。

表4 两组患者术后并发症情况Tab.4 Postoperative complications in the two groups 例(%)

表5 两组患者的生存随访Tab.5 Survival of both groups 例(%)
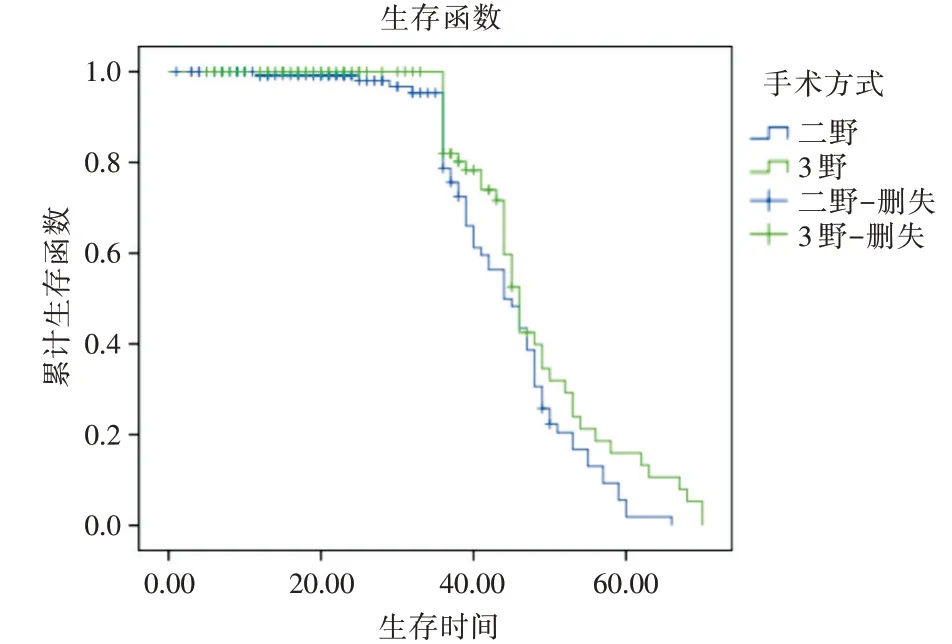
图1 两组患者的生存曲线图Fig.1 Survival profiles of patients in both groups
3 讨论
食管癌三野淋巴结清扫术由日本学者FUJITA[14]和CHEN[15]首先提出,随着安全性和生存获益的相继报道,逐渐被广泛接受。对于胸段食管癌患者,有研究报道指出食管癌淋巴结清扫范围需要依据肿瘤位置来决定。依据淋巴结转移规律,对于位置较高的食管癌患者需要采用三野淋巴结清扫,下段食管癌由于位置较低,颈部淋巴结发生转移可能性较小,部分患者行二野淋巴结清扫即可[16]。UDAGAWA 等[17]指出颈部淋巴结清扫对胸中上段食管癌具有较高的疗效指数。目前三野淋巴结清扫已成为日本治疗胸中上段食管癌的标准术式[16,18],故本研究纳入的均为胸中上段食管癌患者。
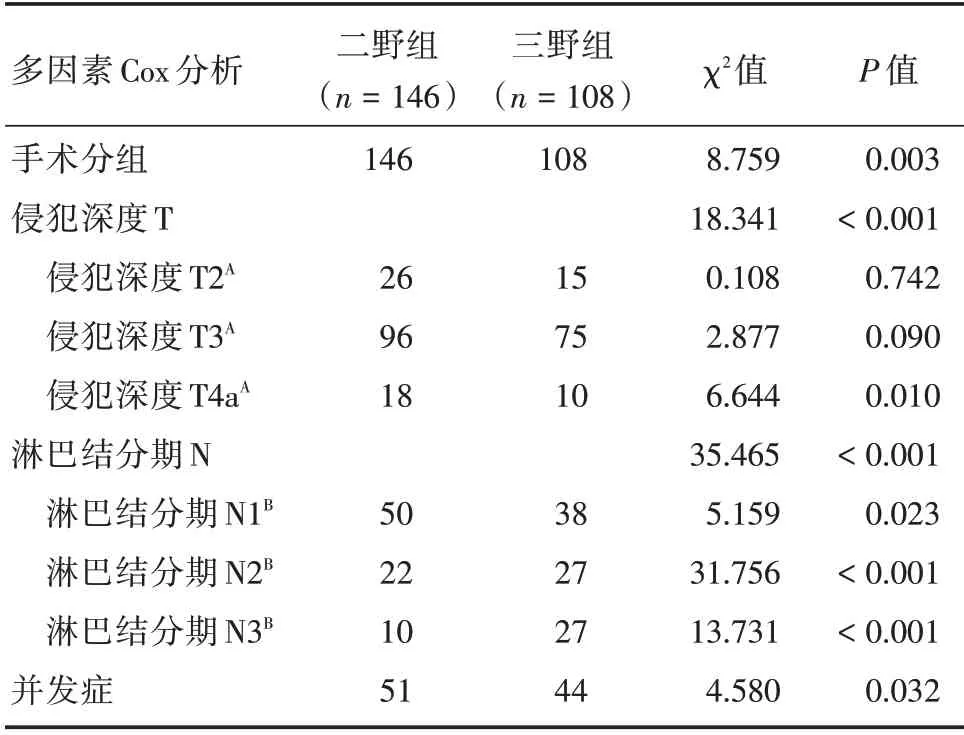
表6 两组患者多因素Cox 生存分析Tab.6 Multivariate Cox survival analysis of the two groups例
本研究中三野组的淋巴结清扫总数与平均每例清扫数均高于二野组,两组在肿瘤分期、淋巴结分期的比较差异有统计学意义,提示对胸中上段食管癌患者开展三野淋巴结清扫可获取更多的淋巴结数目,从而使淋巴结分期和肿瘤病理分期的准确性更高。即使对于上纵隔淋巴结的清扫,三野淋巴结清扫因为增加了颈部入路,也能比二野淋巴结清扫获得更多的淋巴结数[16]。三野组淋巴结转移率为85.2%明显高于二野组的53.4%,与相关报道相似[19],主要区别在于三野组有50%的颈部淋巴结转移和更高的上纵隔淋巴结转移率。由此可知,即使术前检查未发现颈部有肿大淋巴结,也不能认为颈部淋巴结无需清扫,术前检查不能作为判断手术方式的决定性依据。胸中上段食管鳞癌肿瘤原发位置较高,易出现颈部淋巴结转移,因此实施三野淋巴结清扫既能够了解有无颈部淋巴结转移,同时也可以去除转移的淋巴结,使手术对肿瘤清除的彻底性得到提高,亦可为临床评价淋巴结转移范围提供更全面的信息,并为术后综合治疗提供理论依据,最大程度的降低患者术后复发风险,改善患者预后。此外,二野组上纵隔淋巴结转移率较三野组低的原因可能为二野组中部分患者为胸内吻合,为了保证吻合口血供,胸顶处食管的游离可能不够充分,导致该处淋巴结的清扫不够彻底。SHANG 等[20]通过对长期生存情况的分析,也显示三野淋巴结清扫在治疗颈部、上纵隔淋巴结转移的患者方面优于二野淋巴结清扫。
本研究随访结果显示,三野组的术后1年、3年生存率分别为92.6%和56.5%,均高于二野组的84.2%和43.2%,与国内外报道相仿[19,21-22],两组差异具有统计学意义,以上结果显示对于肿瘤位置较高的胸中上段食管鳞癌患者,实施三野淋巴结清扫术可改善患者预后,提高生存率。因为三野淋巴结清扫能够发现并及时清除颈部转移的淋巴结,同时还有助于对肿瘤细胞进行准确的病理学检查,从而下一步给予针对性治疗措施[16]。首先,食管癌的淋巴转移可以从颈部延伸到腹部,故三野淋巴结清扫能够清除更多的肿瘤细胞,从而提高外科手术的根治性。其次,三野淋巴结清扫使术后分期的准确性得到了提高,从而有效指导术后的综合治疗。此外,三野淋巴结清扫还能降低术后局部复发率,提高术后生存率,如KATO等[23]报道食管癌患者行三野与二野淋巴结清扫术后发生远处转移的几率相似(17%vs.16%),但三野组较二野组局部复发率更低(17%vs.38%),且5年生存率明显高于二野组。进一步通过COX 生存分析可知,手术分组是影响胸中上段食管鳞癌患者预后的独立危险因素,二野淋巴结清扫术由于清扫范围缩小,因此可能降低术后的病理分期,遗漏转移的淋巴结可致术后复发率明显增高[24-25]。由此可见,三野淋巴结清扫对淋巴结的清扫更加全面、系统,能够对肿瘤的病理分期进行更加精准地诊断,因遗漏转移淋巴结的可能性更小,可以降低术后复发转移的风险,提高了患者的治疗效果,从而提高患者术后的长期生存[26-27],让患者受益。本研究为回顾性分析,也存在一定的局限性,后期没有归纳统计患者术后治疗及局部复发情况,有资料文献提示术后辅助治疗也可以影响患者的远期生存率,值得进一步观察研究。
三野淋巴结清扫范围更大,无疑间接带来了更多的术后并发症风险,导致预后不良和生活质量下降。喉返神经损伤、肺部感染、吻合口瘘等是三野淋巴清扫最常见的并发症[28]。除了喉返神经损伤率较高外,本文的术后并发症及围手术期患者死亡率三野组均与二野组无差别,这与国内外相关研究结果基本一致[29]。本研究结果也显示三野组在术后30 天总并发症、肺部感染、吻合口瘘及心率失常的发生率上均较二野组偏高,但组间比较无统计学差异,但三野组的喉返神经损伤发生率较二野组明显增高(28.7%vs.14.4%),差异有统计学意义,原因在于颈部淋巴结清扫时需要探查并清除颈胸交界处与颈部喉返神经旁淋巴结,因此极易损伤该处的喉返神经。然而喉返神经损伤会造成患者的生活质量的明显下降,主要表现在说话、吞咽功能和呼吸功能方面[19]。因本研究为回顾性分析,未能对患者术后的生活质量情况进行统计分析为不足之一,希望在今后工作中进一步完善。三野组清扫淋巴结范围广,因此术后并发症的发生率可能较二野组高,但从我们的研究结果以及以往文献资料显示,术后并发症并不能降低术后远期生存率[30],SHAO 等[31]的研究也显示虽然三野淋巴结清扫较二野淋巴结清扫有更高的术后并发症,但并未造成术后总体生存的明显下降。由此可见,虽然术后并发症为影响胸中上段食管鳞癌患者预后的危险因素,但三野淋巴结清扫给患者带来了更佳的生存获益,其原因与更彻底的淋巴结清扫、更准确的术后病理分期、更有效的术后综合治疗及更低的局部复发有关。
综上所述,三野淋巴结清扫术在胸中上段食管鳞癌患者的手术治疗中是值得推广的,但该术式手术范围广泛,因此潜在的术中风险也较大,如何在提高手术治疗效果的同时降低手术风险是我们面临的重大难题。临床实际工作中,我们要熟知两种术式的优缺点,针对患者的病情给予个体化治疗,最大化降低手术风险、提高治疗效果。查阅国内外文献,目前针对于这方面的文献大多是一些回顾性研究或Meta 分析,基本很少有前瞻性随机对照实验,在今后的学习工作中希望能够进一步加强此方面的研究。
