弥漫性胰腺神经内分泌肿瘤的影像分析
2019-10-23何铭徐进常晓燕李娟朱亮徐凯王沄薛华丹金征宇
何铭, 徐进, 常晓燕, 李娟, 朱亮, 徐凯, 王沄, 薛华丹, 金征宇
胰腺神经内分泌肿瘤(pancreatyunic neuroendocrine tumor,pNET)的发病率约百万分之一,约占所有胰腺肿瘤的1%~2%。按其是否引起相应激素过量分泌的症状分为有功能和无功能两类[1]。有功能的pNET的典型影像学表现多为动脉期明显强化的结节,病变边界清晰,一般较小。无功能的pNET的典型影像学表现为较大的胰腺实性占位,多表现为动脉期明显强化,病变较大时会有囊变坏死[2]。国内外文献pNET累及全胰仅有英文个案报道[3-6],尚无关于弥漫性pNET的病理及影像学的定义,故本研究参照弥漫性胰腺癌的定义[7],将影像学表现为累及正常胰腺超过二分之一的pNET定义为弥漫性pNET并回顾性搜集2014年9月-2017年12月符合该标准的pNET共9例,分析其影像学表现,以提高对该少见疾病的罕见影像学表现的认识。
材料与方法
1.基本情况及临床资料
本组9例病例中男5例,女4例,年龄40~69岁,其中1例为胰高血糖素瘤,余8例均为胰腺无功能神经内分泌肿瘤。临床主诉腹痛、腹胀6例,血糖升高1例,食欲不振1例,既往诊断多发型神经内分泌瘤Ⅰ型1例。9例病例中4例经手术病理证实,5例经活检病理证实。9例患者的临床表现、实验室检查及影像学检查见表1。
2.影像学检查及扫描方案
本组9例病例均行CT三期增强检查。CT扫描机器有西门子128排螺旋CT(Somatom Sensation 64,Forchheim,Germany)及GE宝石CT (Discovery CT750 HD)。患者均在屏气状况下完成平扫、胰腺动脉期、门脉期及延迟期扫描。其中西门子128排螺旋CT扫描方参数:管电流160 mA,,管电压120 kV,螺距因子1.5,准直器宽度0.6 mm,层间距1.0 mm,层厚0.7 mm。GE宝石CT扫描参数:管电流/管电压165 mA/120 kV,螺距0.984∶1,层间距0.742 mm,层厚0.625 mm。
增强扫描方案:均以3.0~5.0 mL/s的流率经肘正中静脉团注非离子型碘对比剂(欧乃派克omnipaque,GE或优维显ultravist,Bayer Schering,300 mg I/mL),对比剂注射量70~100 mL。三期增强扫描采用示踪触发技术,当主动脉CT值达100 HU后,延迟5 s扫描即为进行胰腺动脉期(PAP)扫描,PAP期30 s后开始门静脉期(PVP)扫描,PAP期90 s后开始延迟期(DP)扫描。
其中1例同时行MR检查,扫描机器是GE公司3.0T磁共振(Sign a Excite)。扫描序列包括T2WI压脂序列,双回波T1WI序列,增强前、后动脉期(15 s)、门脉期(60 s)及延迟期(100 s)的T1WI压脂序列。
3.图像分析
所有的图像均上传到读片系统,有两名放射科医生独立完成图像进行定性和定量的评估,当意见不一致时经过协商达成一致。定性评估主要包括如下几个方面:部位、形态(规则或不规则)[8]、边界、密度是否均匀、囊实性、生长方式、是否有钙化、与背景正常胰腺相比动脉期是否明显强化[9]、接触血管超过180[10]、淋巴结肿大(短轴>1 cm)[9]、肝转移、胰腺实质萎缩、主胰管扩张 (管径>2 mm),胆管扩张(管径>10 mm)[11]。定量测量肿瘤大小:在肿瘤最大横截面层面测量肿瘤最大径。CT值测量:分别在平扫及三期增强图像上,勾画感兴趣区(ROI),分别获取病变和正常胰腺实质平扫及增强扫描三期CT值。勾画ROI时,采用自由勾画方式,尽可能包含多的病变或正常组织,避开周围血管,脂肪和胆管结构,对于病变ROI勾画,同时需避免坏死组织。上述定量测量均重复测量3次取平均值。

表1 9例弥漫性pNET患者的临床表现、实验室检查及影像学检查

表2 弥漫性胰腺神经内分泌肿瘤的CT征象分析
结 果
1.胰腺弥漫性神经内分泌肿瘤临床及CT表现
本研究9例病例中8例为无功能神经内分泌肿瘤,激素指标均阴性,1例为胰高血糖素瘤,胰高血糖素升高。
患者的临床表现主要为腹痛,无1例出现黄疸表现,实验室检查中血尿淀粉酶及IgG4结果均阴性,肿瘤标志物有两例患者CA-199轻度升高,余肿瘤标志物检查均阴性。
9例弥漫性pNET的CT征象出现频次由高到低依次是强化不均匀(8/9),接触门静脉(8/9),淋巴结肿大(7/9),接触动脉(6/9),边界清(6/9),动脉期明显或稍高强化(5/9),膨胀性生长(5/9),肝转移(4/9),钙化(2/9),胰腺实质萎缩(2/9)和胰管扩张(2/9)及胆管扩张(1/9,表2)。9例中有2例出现类似自身免疫性胰腺炎的腊肠样外观(图1a),但增强扫描时动脉期均明显强化(图1b),可伴有淋巴结肿大(图1c)。4例出现多发肝转移,肝脏转移灶富血供,动脉期明显强化(图2)。
2.其他影像学检查表现
本研究中有1例同时行MR增强检查。其影像学表现为胰腺弥漫性增大,T1上信号减低(图2a),T2信号略高(图2b),DWI上信号弥漫性升高(图2c),增强扫描动脉期可见病变组织欠均匀强化,边缘较明显强化(图2d),门脉期呈渐进性强化(图2e)。病变累及脾动静脉,可见脾梗死(图2d、e),肝实质可见富血供的转移灶(图2d)。
3.增强CT值的定性分析
pNET的强化峰值在动脉期,之后强化程度减低,整体快进快出强化方式。而正常胰腺实质的强化峰值出现在门脉期,之后始终维持较高强化(图3)。
此外,本研究中有7例进行了生长抑素受体显像,6例均表现为胰腺及肝转移病变生长抑素高表达,仅1例为阴性。

图1患者,女,49岁,胰腺神经内分泌肿瘤G2,伴胰周淋巴结增大。a) CT平扫横断面示胰腺弥漫性肿大,密度尚均,边界清晰; b) CT增强扫描动脉期横轴面示肿大的胰腺明显均匀强化,内见胰管显影; c) 增强扫描动脉期冠面位示胰周明显强化的淋巴结(箭)。 图2患者,女,69岁,EUS-FNA确诊为胰腺神经内分泌肿瘤。a) 横断面T1压脂相示胰腺弥漫性肿大,信号减低; b) 横断面T2压脂相示胰腺弥漫性增大,信号欠均匀,略增高; c) 横断面DWI图像示胰腺实质信号略高,肝右后叶下段转移灶高信号结节(箭); d) 增强扫描动脉期T1WI压脂相示弥漫性肿大的胰腺边缘较明显强化,肝右后叶转移灶明显强化(箭); e) 增强扫描门脉期T1WI压脂相示弥漫性肿大的胰腺实质呈不均匀延迟强化,同时见脾脏包膜下楔形的强化减低区(箭)。
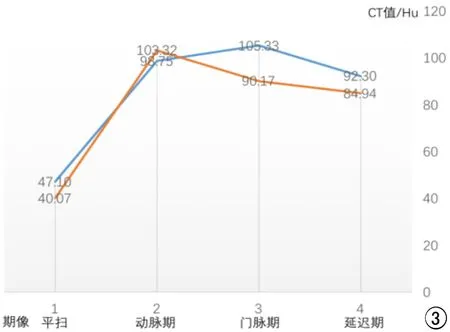
图3病变和正常胰腺实质增强CT值折线图。蓝色实线:正常胰腺实质;橙色实线:病变。
讨 论
目前国内外关于弥漫性pNET均为个案报告[3-6]。尚无其病理学和影像学定义。故本研究中参考了弥漫性胰腺癌的定义,将影像学表现为累及正常胰腺超过二分之一的pNET定义为弥漫性pNET。弥漫性pNET的影像学表现不同于常规的pNET,且易于其他表现为胰腺弥漫性肿大的疾病混淆,如自身免疫性胰腺炎,胰腺转移瘤和胰腺淋巴瘤,准确诊断有助于更好的临床诊治,因这些疾病的治疗手段有一定的差异。故笔者将从弥漫性pNET的定义及机制探讨、影像学表现及鉴别诊断三方面进行讨论。
1.弥漫性pNET的定义及机制探讨
pNET是胰腺第二常见的实性占位[12],实际上所有已知的pNET的影像学表现均以胰腺局灶性病变为特征[13]。本研究中弥漫性仅是病灶范围的描述性术语,因目前其尚无病理学的定义,而在组织病理学上,弥漫性pNET的表现与局灶性的pNET相同。
关于弥漫性pNET的形成机制可能是局灶性pNET快速进展所致,或是同时多灶性病变的互相融合所致。本研究中8例弥漫性pNET均为无功能,而无功能pNET不具有相应激素过量分泌的临床症状,确诊时病变多较大,给了病变较充足的生长时间,从而呈现弥漫性外观,但本研究中9例病变主要沿着胰腺长径生长,而不是球形生长。笔者临床工作中当局灶性的pNET增大时,它通常会像球一样在三个维度上增长,而不是沿着在胰腺的长轴增长。此外,目前尚无局灶性pNET进展成弥漫性pNET的报道。另外一个机制的猜测可能是早期同时多灶性病变的互相融合,最终形成沿着胰腺长轴生长的弥漫性病变。在MEN-1患者中pNET可以多发,但本研究中仅1例是MEN-1的患者,且其影像学表现为胰腺弥漫性肿块,病变周围可见多发结节,从影像学表现上未见明显融合的趋势。笔者认为同时多灶性病变的互相融合可能发生在疾病的发生阶段,而不是多发病变已经出现后再融合,因目前尚无多发pNET的患者,病变逐渐融合形成弥漫性病变外观的报道。弥漫性pNET极少,且无法观察病变的早期阶段,故关于弥漫性pNET形成的机制尚待进一步的研究探讨,笔者倾向于是由于疾病发生阶段同时多灶性病变互相融合所致。
2.弥漫性pNET临床及影像学特点
本研究9例弥漫性PNET的临床表现不具有特异性,主要临床症状为上腹不适,均无黄疸,实验室指标不具有特异性,但肿瘤标志物多阴性,不伴有IgG4升高。
本研究回顾性搜集9例胰腺弥漫性神经内分泌肿瘤,其影像学表现多样,但常见的影像有动脉期明显不均匀强化,边界清晰,膨胀性生长,可有肝转移,肝转移灶呈高强化,生长抑素受体显像呈明显高摄取。当出现这些典型特征时可以考虑PNET的诊断。但需要注意的是本研究9例弥漫性PNET中有8例接触门脉,6例接触动脉,故不能单独依据是否接触血管作为诊断依据。此外,9例弥漫性PNET还出现了等或延迟强化,伴胰胆管扩张、胰腺实质萎缩和生长抑素受体显像阴性等不典型征象,增加了鉴别诊断的难度。
3.弥漫性PNET的鉴别诊断
临床工作中需要与弥漫性神经内分泌肿瘤鉴别的疾病包肿瘤性和非肿瘤性疾病。其中非肿瘤性病变主要是自身免疫性胰腺炎(autoimmune pancreatitis,AIP)和慢性胰腺炎(chronic pancreatitis,CP),而肿瘤性病变主要包括胰腺导管细胞癌(pancreatic ductal carcinoma,PDAC)和其他少见的病理类型,包括腺泡细胞癌(acinar cell carcinoma,ACC),原发性胰腺淋巴瘤(primary pancreatic lymphoma)等。病变的强化特点是主要的鉴别点,弥漫性pNET主要表现为动脉期较明显强化,强化可不均匀。其肝转移灶亦表现为富血供,可以帮助鉴别。生长抑素受体显像阳性对于诊断PNET具有较高的特征性,但需注意G3期PNET生长抑素受体显像阴性。此外,是否接触血管不能作为鉴别诊断的依据,因本研究9例弥漫性PNET中有8例接触门脉,6例接触动脉,故不能依据单独依据是否接触血管作为诊断依据,需综合分析患者的临床、实验室检查和影像学检查,从而帮助更好的鉴别诊断。
弥漫性神经内分泌肿瘤是神经内分泌肿瘤罕见表现,目前尚无明确的病理学及影像学定义,其病理及临床表现亦无特异性。其典型的影像学表现是病变多边界清,动脉期不均匀明显强化,强化部分的强化程度与血管相仿,且一般不伴胰胆管扩张和胰腺萎缩,可伴有富血供的淋巴转移和肝转移灶。但需注意其仍有一些不典型征象,如等强化、延迟强化或始终低强化、接触血管等,从而增加鉴别诊断难度。生长抑素受体显像阳性对于诊断PNET具有较高的特征性,但需注意G3期PNET生长抑素受体显像阴性。影像学上需要与胰腺肿瘤性和非肿瘤性疾病鉴别,主要包括弥漫性胰腺癌、胰腺腺泡细胞癌、胰腺淋巴瘤、胰腺转移瘤、自身免疫性胰腺炎。病变的强化特点是主要鉴别点,富血供的肝转移灶可帮助诊断,是否接触血管不能作为鉴别诊断的依据。综合分析患者的临床表现,实验室检查和影像学检查可以帮助更好的诊断和鉴别。
