补肾涤痰化瘀汤治疗原发性高血压临床观察*
2019-10-17周鸿飞
曾 悦 刘 峻 周鸿飞
原发性高血压是临床常见的心血管疾病,表现为动脉压升高,可伴有心、脑、肾和血管等靶器官损害,对人体危害极大。临床研究显示,因高血压所致的心脑血管疾病死亡率高达40%[1],心脑血管疾病已成为威胁人类健康及生活质量的最主要病因。因此,严格控制血压,特别是收缩压,对于减轻心、脑、肾等重要脏器损害,降低冠心病、脑卒中的发生率,延长寿命,提高生活质量等,有积极的临床意义[2]。临床治疗主要依靠西药来降低血压,但现阶段的降压治疗不能理想的控制收缩压,90%的患者舒张压可以降到90 mmHg以下,但收缩压降到140 mmHg以下的仅为60%[3]。因此,注重减小脉压差,保持血压稳定,恢复血压昼夜节律是治疗的关键。中医认为,肾虚是高血压病发病的根本原因,肾虚则气血运行无力、水液的输布无权,导致水湿停聚、日久化生痰湿、血瘀,痰瘀互结、阻滞脉络而发,治疗宜补肾益气,化痰祛瘀通络,其辨证论治的方法结合西医治疗,能够获得良好的疗效。本研究采用补肾涤痰化瘀汤,观察其疗效以及对患者生活质量的改善,现做进一步汇报。
1 资料与方法
1.1 一般资料将2017年4月—2018年4月在我院心内科及康复中心治疗的120例原发性高血压患者随机分为2组。观察组60例,男32例,女28例;年龄43~86岁,平均年龄(58.4±4.1)岁;病程1~13年,平均病程(5.6±2.1)年。对照组60例,男31例,女29例;年龄41~88岁,平均年龄(57.7±4.3)岁;病程1~15年,平均病程(5.2±1.8)年。按危险分层:1级高血压54例,2级高血压37例,3级高血压29例;排除继发性高血压、合同其他心脑血管疾病者及药物过敏者。比较2组患者的性别、年龄、高血压分级、病程等无明显差异,可进行对比分析。研究通过辽宁中医药大学附属医院伦理委员会批准,并接受全程监督。
1.2 诊断标准中医诊断依据2002年国家药品监督管理局编写的《中药新药临床研究指导原则》[4],属于肾虚痰瘀互结证,表现为眩晕、头痛、腰膝酸软、耳鸣、疲倦乏力、肢体麻木、夜尿频多等。西医诊断依据 2010 年修订的《中国高血压防治指南》[5],收缩压≥140 mmHg,伴或不伴舒张压≥90 mmHg。
1.3 方法所有患者均限制饮食,给予低盐低脂优质低蛋白饮食,蛋白质摄入量一般控制在 0.6 g/kg/d。2组患者均给予口服硝苯地平缓释片(青岛黄海制药有限责任公司生产,国药准字H10910052)20 mg/次,1次/d。观察组在此基础上服用补肾涤痰化瘀汤,药用桑寄生30 g,制何首乌20 g,茶树根15 g,益母草15 g,牛膝15 g,菊花10 g,生山楂10 g,丹参10 g,赤芍10 g,陈皮10 g,制半夏10 g,茯苓10 g,甘草6 g,泽泻10 g,石决明10 g,葛根10 g。阴虚火旺,肝火上炎者加生地黄15 g,麦冬10 g;肝肾阴虚较者加女贞子10 g,墨旱莲10 g;心肝火旺者加黄芩10 g,夏枯草10 g;头痛甚者加川芎10 g,蔓荆子10 g;眩晕重者加天麻10 g,钩藤10 g;耳鸣甚者加石决明10 g,石菖蒲10 g;心悸、失眠等加夜交藤10 g,酸枣仁10 g;便秘者加大黄6 g,决明子10 g[6,7]。每日1剂,水煎2次,分早晚2次服用。4周为一个疗程,连续治疗2个疗程后评价疗效。
1.4 疗效判断标准评价根据《中药新药治疗高血压病的临床研究指导原则》中相关的降压疗效标准。显效:舒张压下降10 mmHg 以上,并达到正常范围,或舒张压下降 20 mmHg或以上,但未降至正常;有效:舒张压下降不及10 mmHg,但已达到正常范围,或舒张压较治疗前下降10~19 mmHg,但未达到正常范围,或收缩压较治疗前下降30 mmHg以上;无效:各项降压指标下降不足以上标准[8]。
1.5 观察指标1)治疗前后检测血压及血脂水平,包括收缩压(SBP)、舒张压(DBP)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白(HDL-C)。2)中医证候分级标准。轻度:中医证候积分在10分以下;中度:中医证候积分在16~20分;重度:中医证候积分在20分以上[9]。3)生活质量采用中文版世界卫生组织生活质量测评表评价,内容包括生理症状、躯体症状、焦虑、压抑、强迫状态、人际关系敏感、工作状态、日常生活能力、认知能力等;该量表计分方式为负向计分,每项分值为1~5分[10]。

2 结果
2.1 2组患者治疗效果比较观察组治疗有效率为96.67%,明显高于对照组的83.33%(P<0.05)。见表1。

表1 2组患者治疗效果比较 (例,%)
注:与对照组相比,1)P<0.05
2.2 2组患者治疗后血压血脂情况比较观察组治疗后SBP、DBP、TC、TG、HDL-C水平明显优于对照组(P<0.05)。见表2。
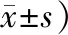
表2 2组患者治疗后血压血脂情况比较 (例,
注:与对照组相比,1)P<0.05
2.3 2组患者治疗后中医证候积分比较观察组眩晕、头痛、耳鸣、腰膝酸软、疲倦乏力、肢体麻木等中医证候积分明显优于对照组(P<0.05)。见表3。
2.4 2组患者治疗后生活质量比较观察组治疗后生理症状、躯体症状、焦虑、压抑、强迫状态、人际关系敏感、工作状态、日常生活能力、认知能力方面评分明显优于对照组(P<0.05)。见表4。
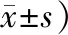
表3 2组患者治疗后中医症候积分比较 (例,
注:与对照组相比,1)P<0.05
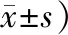
表4 2组患者治疗后生活质量评分比较 (例,
注:与对照组相比,1)P<0.05
3 讨论
中医认为,高血压属“眩晕”“头痛”等范畴,发病机制复杂,病因多由劳倦虚衰、情志内伤、饮食失节等引起,其病位在脾肾,由痰、瘀互结而成[11~13]。脾肾二脏共同参与水液代谢,互为影响。肾藏精,依赖脾胃的滋养,方能生生不息;脾的运化功能,又必须依赖肾阳之蒸化温煦,方能健旺。因此,脾气运化、肾气蒸腾统摄体内津液的输布,而脾肾亏虚则水湿、津液输布异常。脾虚失运,水湿内生,经久不愈,可引起肾虚水泛;而肾虚蒸化失司,“关门不利”,水湿内蕴,脾为湿困,影响运化功能[14~17]。故痰湿为脾肾两脏虚衰,致水液代谢障碍而生。而血瘀主要由阴精亏损,血脉失养,脉道不利而瘀血内生。痰、瘀互为影响,痰阻则气血难行,血瘀则痰浊难化,日久常相兼为病[18~20]。因此,本病治疗的重点在补肾填精、平肝潜阳、化痰除湿、活血通络[21,22]。
补肾涤痰化瘀汤为自拟中药方,切中病因病机,以桑寄生为君药,补益肝肾,药性和缓,补而不滞。何首乌、菊花、石决明共为臣药,何首乌补肝肾、益精血、敛精气,可助桑寄生补益肝肾之功;菊花能疏散风热、清肝明目;石决明平肝潜阳。益母草、生山楂活血行滞,丹参、赤芍活血化瘀,牛膝引血下行,二陈汤加泽泻、茯苓祛湿化痰,共为佐药。甘草缓和药性为使药[23~26]。全方标本兼治、补泻兼施,共奏补益肝肾、平肝潜阳之功[27]。现代药理研究表明,本方中药物具有不同程度的扩张血管,降低血液黏度,降低外周阻力,发挥降血压的作用[28~30]。
本研究结果显示,观察组治疗有效率为96.67%,明显高于对照组的83.33%(P<0.05);血压和血脂之间具有正相关关系,经过治疗后观察组治疗后SBP、DBP、TC、TG、HDL-C水平明显优于对照组(P<0.05),说明了补肾涤痰化瘀汤能够有效控制血压,调节血脂;观察组眩晕、头痛、耳鸣、腰膝酸软、疲倦乏力、肢体麻木等中医证候积分明显优于对照组(P<0.05),说明了补肾涤痰化瘀汤能够缓解患者症状,减轻患者痛苦;观察组治疗后生理症状、躯体症状、焦虑、压抑、强迫状态、人际关系敏感、工作状态、日常生活能力、认知能力方面评分明显优于对照组(P<0.05),说明补肾涤痰化瘀汤能够提高患者生活质量。综上所述补肾涤痰化瘀汤治疗原发性高血压的效果显著,对于改善预后,提高生活质量有明显疗效,可进一步减少心脑血管事件的发生率,值得在临床上推广使用。
