113例支气管哮喘未控制患儿的原因探究
2019-10-15吴华杰张慧琴李聪聪罗建峰
吴华杰,张慧琴,李聪聪,罗建峰
(1.空军军医大学西京医院儿科,陕西 西安710032;2.北部战区总医院呼吸内科,辽宁 沈阳 110000)
支气管哮喘(bronchial asthma,BA),简称哮喘,是儿童时期最常见的以慢性气道炎症和气道高反应性为特征的异质性疾病[1]。我国儿童哮喘患病率逐年增高,2000年为1.97%,2010年为3.02%,近10年间增长53%[2]。王宁等[3]研究显示西安城区儿童哮喘患病率呈上升趋势,主要发作季节在每年9月至次年2月。哮喘反复发作严重地影响着患儿的身心健康,对家庭及社会也造成了巨大的经济负担。随着发病率的增高,哮喘控制情况却不容乐观。2006年进行的亚太哮喘见解与现实第2阶段为期3个月针对988名哮喘患儿的调查显示:高达53%(528/988)的哮喘儿童为哮喘未控制,44%(435/988)为哮喘部分控制,仅有3%(25/988)达到了哮喘控制[4]。自2017年由申昆玲教授牵头“中国儿童哮喘行动计划”的实施,使我国儿童哮喘控制情况正在走向好转[5]。为了探究儿童哮喘未控制的原因,本文收集了2017年1月至2019年1月在西京医院儿科哮喘中心确诊为哮喘未控制的患儿进行问卷调查、随访(均在本科进行)及总结,探讨哮喘未控制患儿的原因,并进行干预,以期提高指导临床哮喘控制率。
1研究对象与方法
1.1研究对象
收集2017年1月至2019年1月在空军军医大学西京医院儿科哮喘专科门诊确诊为哮喘的178例患儿为研究对象,其中哮喘未得到控制的患儿113例为未控制组,得到良好控制的患儿65例作为对照组。
1.1.1入组标准
①年龄在5~12岁。②经哮喘专科医生诊断为支气管哮喘,符合“儿童支气管哮喘诊断与防治指南(2016年版)”的儿童哮喘诊断标准、病情严重程度分级、≥6岁儿童哮喘症状控制水平分级及<6岁儿童哮喘症状控制水平分级标准[1]。未控制组样本经回顾性分析初始均为中重度持续哮喘,经治疗后为哮喘未控制,哮喘治疗时间在2年以上。对照组样本经回顾性分析初始均为中重度持续哮喘,经治疗后为哮喘控制,哮喘治疗时间在1年以上。
1.1.2排除标准
①轻度哮喘、哮喘良好控制。②合并其他疾病,如:慢性肾炎,各类心脏疾病,血液系统疾病,性早熟、甲状腺功能减退、结核、乙肝等慢性感染性疾病。
1.2 研究方法
调查问卷的设计参照“全国哮喘儿童家长自信行”调查协作组制定的问卷模式,结合本地区特点,设计形成最终问卷,包含:①一般内容,包括年龄、性别、身高、体重;②患儿确诊哮喘的年龄、用药、疗程、过敏史、家族史、对吸入用糖皮质激素(inhaled glucocorticoids,ICS)的认知、依从性、吸入装置使用情况;③哮喘控制情况调查,儿童哮喘控制测试(childhood asthma control test,C-ACT)、有无合并鼻炎等。
所有患儿在确诊为哮喘后均给予个体化治疗(丙酸氟替卡松/沙美特罗氟替卡松+孟鲁司特),但患儿的治疗因个人原因并不十分规范,存在少吸、漏吸、自行减药及停药现象。每月均有哮喘急性发作3~4次,每次均需至急诊就诊或住院治疗,急诊处理按照“儿童哮喘急性发作诊疗流程”给予吸入糖皮质激素及Β2受体激动剂,哮喘症状不缓解者给予全身糖皮质激素治疗[1]。
在本科哮喘专科就诊时均进行过敏原、免疫球蛋白E(immunoglobulin E,IgE)、肺通气功能、呼出气一氧化氮(fractional exhaled nitric oxide,FeNO)检测,并于治疗中(哮喘患教)及治疗后复查,对比上述指标的变化情况。
对两组患儿分别于入组时、治疗3个月、治疗6个月行肺通气功能及FeNO、IgE检测,C-ACT评估哮喘控制情况。
1.3统计学方法
2结果
2.1哮喘未控制患儿的一般情况
在回顾性分析病例中,男79例,女34例;年龄为5~12岁。患儿的一般情况显示,控制组与未控制组在年龄、哮喘初发年龄、反复呼吸道感染、IgE方面差异均无统计学意义(均P>0.05);在被动吸烟、哮喘家族史、合并过敏性鼻炎、肥胖、治疗依从性、吸入装置适用不规范、家长学历方面差异均有统计学意义(均P<0.05),见表1。
2.2多因素Logistic回归分析情况
哮喘未控制患儿的多因素Logistic回归分析结果表明治疗依从性、哮喘家族史、合并过敏性鼻炎、被动吸烟均是导致哮喘未控制的主要因素(均P<0.05),见表2。
2.3哮喘未控制患儿在规范用药前、中、后的相关指标比较结果
IgE、C-ACT、FeNO、最大呼气流量(peak expiratory flow,PEF)、第1秒用力呼气容积(forced expiratory volume in one second,FEV1)/用力肺活量(forced vital capacity,FVC)各项指标在规范用药前与规范用药中比较差异均无统计学意义(均P>0.05);而规范用药后与规范用药前及规范用药中比较差异均存在统计学意义(均P<0.01),见表3。
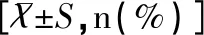
表1 哮喘患儿的一般情况比较结果
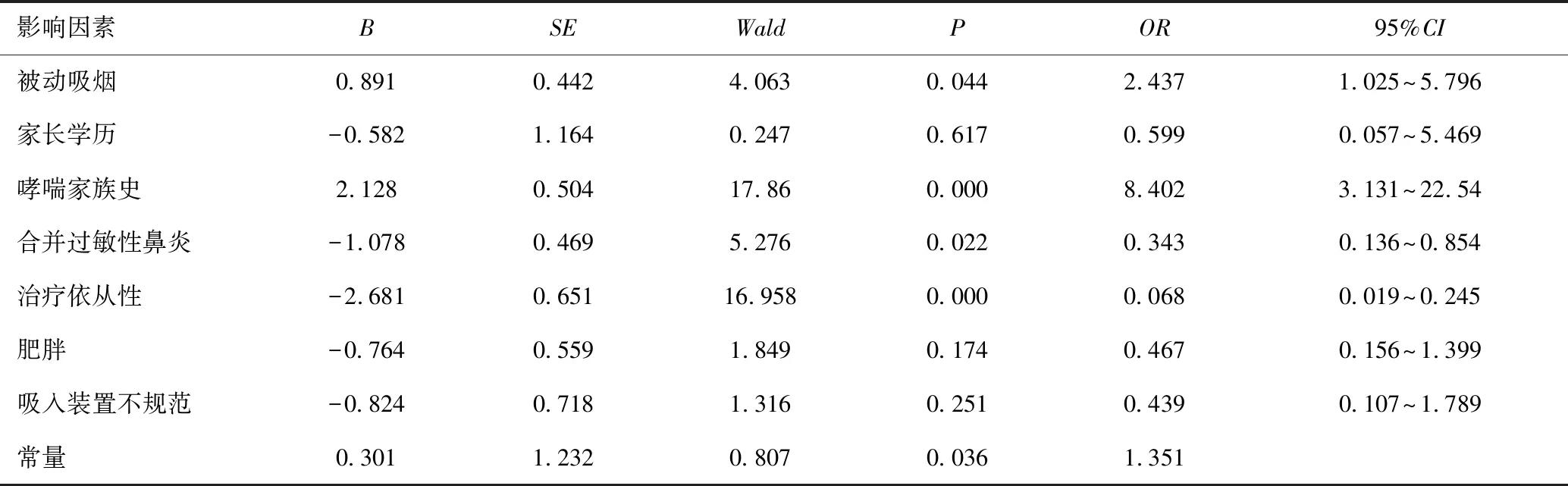
表2 影响患儿哮喘控制的多因素Logistic回归分析结果
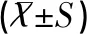
表3 哮喘未控制患儿规范化治疗前后各项指标的比较结果
注:q1、P1为规范用药前与中的比较,q2、P2规范用药前与后的比较,q3、P3规范用药中与后的比较。
3讨论
3.1影响哮喘未控制儿童的相关因素分析
一项前瞻性横断面研究指出,肺炎、抗生素、糖皮质激素暴露、感冒、父/母患有哮喘或过敏、男性、非母乳喂养为婴儿哮喘的危险因素[6]。本研究发现哮喘儿童控制不良因素有:①依从性降低。有研究指出依从性高低与哮喘的转归密切相关,依从性提高可显著改善哮喘控制水平[7]。家长因担心抗哮喘药物的副作用(多为ICS)不能做到长期、规范、持续性用药,往往症状得到控制后立即停用药物治疗,使得哮喘反复急性发作、控制不良。ICS局部抗炎作用强,是目前哮喘长期控制治疗的首选药物[1]。本中心已对应用ICS(初始计量为500μg/d后逐渐减量为125μg/d)12个月治疗支气管哮喘患儿进行研究分析,认为临床疗效可靠,安全性高,对儿童身高增长速率无抑制作用[8-9]。2017年GINA(Global Initiative for Asthma)也指出,长期低剂量ICS对儿童生长发育和骨代谢无显著影响[10]。有综述证实ICS长期治疗可能会轻度减缓身高的增长速度,但这种抑制只出现在哮喘治疗早期,并且不影响或仅轻度影响最终身高,ICS对身高的影响亦与其使用的种类、剂量和吸入方法相关[11]。以上均证实了ICS不会影响儿童生长发育。因此应在降低ICS的不良反应,提高药物规范化使用方面予以指导,以缓解家长的紧张情绪。一般ICS的不良反应为口腔白色念珠菌感染、声音嘶哑及咽部不适感。但这些不适可以通过提高吸入技术缓解,如加用储雾罐或使用定量干粉吸入剂使ICS的口腔内沉积量和吞咽量明显减少,不仅提高了生物利用度,而且也进一步降低了全身不良作用[12]。在使用ICS时应做到:在吸入药物前避免脸上涂抹促进激素吸收的油脂,吸入后及时清洗面部、清洁口腔,减少激素在颜面部及口腔内沉积,减少激素吸收;规范化治疗、降低哮喘急性发作次数,减少中高剂量ICS及全身糖皮质激素的使用率;定期监测患儿的生长速率。②过敏性疾病家族史。有研究证实哮喘的发生及发展与遗传关系密切[13]。患儿无法做到完全规避变应原,家长忽视过敏原的检测,导致诱发哮喘发作。③合并过敏性鼻炎。在《变应性鼻炎诊断和治疗指南(2015年,天津)》指南中指出哮喘与过敏性鼻炎关系极为密切,为上下气道炎性反应具有相似性并相互影响,故形容为“同一气道,同一疾病”[14]。过敏性鼻炎控制不佳,哮喘即控制不佳。④被动吸烟。有研究证实,在母孕期和幼儿期母亲吸烟易导致哮喘和过敏性鼻炎及结膜炎[15]。本研究发现,在哮喘治疗期间哮喘患儿家中有吸烟者,哮喘常控制不佳。⑤影响哮喘控制情况的因素还有肥胖、吸入装置适用不规范、家长学历。以上因素均需在哮喘治疗中予以重视。
3.2哮喘未控制患儿的肺通气功能及FeNO、IgE检测在管理前后的变化分析
哮喘是一种慢性疾病,患儿在经过专科医生确诊为哮喘后,规范化治疗及家长的依从性直接决定了患儿哮喘控制水平。本研究显示,在给予哮喘规范化管理(包括指导用药、哮喘宣教、避免诱发因素、定期随诊等)后,IgE、C-ACT、FeNO、PEF、FEV1/FVC各项指标在规范用药前与规范用药中的差异均无统计学意义(均P>0.05);而规范用药后与规范用药前及规范用药中的差异均存在统计学意义(均P<0.01)。在用药中仍有家长因各种原因不能接受规范化治疗,治疗时断时续,因此哮喘控制差,急性发作频繁,严重影响了患儿的学习及生活。在进行了耐心、细致的宣教后,家长积极配合治疗,经规范化治疗后,患儿哮喘控制水平得到了很大的改善,各项观察指标较前明显好转,使家长能够从患儿的规范化治疗中获益,因此坚定了家长的治疗信心。
综上所述,导致哮喘患儿控制不良的因素多种多样,经过对患儿及家长的科学宣教,使家长了解到规律用药、定期复诊、规避过敏原、减少诱发因素均可有助于哮喘患儿病情的控制,提高了药物治疗的依从性。在临床工作中让家长参与到治疗中,一起制定治疗方案,耐心细致、深入沟通,提高了家长对哮喘疾病的认知度,早期识别哮喘急性发作的先兆,便于家长及患儿的长期、规范、及时、持续性治疗,从而使哮喘的控制水平得到提高。
