多学科协作护理模式对高龄胆总管切开手术病人胃肠功能恢复和满意度的影响
2019-10-14陈西兰许明友薛文文杨成雷
李 丽,刘 丽,陈西兰,许明友,薛文文,杨成雷
多学科协作诊疗诞生于上世纪90年代的美国,是由多个相关学科专家组成讨论组,针对某一疾病,通过定期会议沟通、讨论或甚至开展手术合作,制订最佳治疗方案[1]。近年来,多学科协作护理模式逐渐应用于临床护理。胆道系统疾病是常见、多发病,胆总管切开+T管引流术是胆道疾病治疗重要的手术方式之一[2]。然而,多学科协作护理模式对胆总管切开手术病人肠道功能恢复是否有影响,目前研究报道较少。本研究旨在探讨多学科协作护理模式对这类病人术后胃肠功能恢复的影响。现作报道。
1 资料与方法
1.1 临床资料 选取2017-2018年我科收治高龄胆总管结石病人64例(均为70岁以上)。术前均明确诊断为胆总管结石,具有胆总管切开取石+T型管引流术手术指征。所有病人均愿意加入观察研究组并签属知情同意书。根据2018年1月多学科协作护理小组成立时间,分为对照组和观察组。2017年1-12月34例为对照组,实施传统护理模式,2018年1-12月30例为观察组,实施多学科协作护理模式。2组病人在年龄、性别、胆道合并症、慢性基础合并症等方面的差异无统计学意义(P>0.05),具有可比性(见表1)。

表1 2组病人基本情况比较(n)
*示t值
1.2 方法 对照组为常规护理模式,观察组为多学科协作护理模式。
1.2.1 成立多学科协作诊疗护理小组 肝胆外科护士长为组长,成员为各科中级以上职称,具备扎实专业知识、熟练专业技能的心内、呼吸、麻醉、康复等医师、护师、药师及营养师。充分利用医疗资源,组长每周组织一次共同查房、会诊,召开小组会议。
1.2.2 多学科参与制定胆总管切开术护理目标 (1)术前阶段。满足营养及心理需求,提高手术耐受力。与麻醉、心内等科室医师,评估重要脏器储备功能,合并急性胆囊炎、胆管炎者,予解痉、抗感染,维持体液内环境等治疗。加强营养,保持大便通畅,术前6 h喝少量乳制品。(2)术后阶段。促进胃肠功能恢复,预防和减少并发症,促进术后康复。(3)胃肠功能恢复目标。观察记录肠鸣音恢复时间、进食时间、肛门排气、排便时间、首次下床活动时间、有无腹胀、腹痛等。
1.2.3 术后护理 对照组行常规护理,措施如下:(1) 监测与观察。术后安置在ICU,监测生命体征、心肺功能等,观察记录每小时尿量。根据病情需要监测血气分析、肝肾功能、电解质等指标。(2)吸氧。根据血氧饱和度调节氧流量,注意湿化。(3)引流管护理。标识并妥善固定各引流管,一、二类管道进行二次固定,观察并记录腹腔及T管引流液量、性质。(4)防治感染。保持切口干燥,渗血、渗液及时换药,引流袋每日更换,保持口腔清洁,遵医嘱使用抗生素。(5)安全护理。进行自理能力、导管、跌倒坠床、深静脉血栓、压力性损伤等风险评估,高危分值者做好防范措施。(6)健康教育。将疾病、用药、饮食、活动、体位、引流管防护等知识,以口头或书面等形式进行宣教。(7)心理护理。提供心理支持,鼓励病人战胜疾病。(8)并发症观察和护理。观察组在常规护理的基础上,实施多学科协作护理,增加护理措施如下:(1)术后假食,尽早经口进食。清醒后咀嚼木糖醇口香糖,每天3次,30分钟/次。术后早期进清流质饮食,逐渐过渡至低脂、高热量、高纤维素的半流质、软食。观察肠鸣音恢复、肛门排气、排便时间。术后各种因素不能及时进食病人,予肠内营养,管道喂养正常滴速100 mL/h,开始时缓慢滴入,若无不适,逐渐加快速度。输入前注意摇匀、无菌、加温。若出现腹痛、腹泻等不适,及时停止滴入。(2)早期活动,促进肠蠕动。麻醉未清醒时,予按摩双下肢;清醒后,指导四肢主动运动,双上肢外展、握拳、上举,双下肢外翻、曲屈、交替上抬30°等。术后24 h按照下床四步法鼓励病人下床活动,对于不能尽早下床病人,使用脚踏车主动康复训练,每日3次,每次15 min。合并脑梗、肢体功能障碍者,康复科医师制定个体化训练方案,指导训练方法。(3)腹部按摩。可在术后6 h进行,仰卧位,屈膝、放松腹肌,以脐部为中心,每日4次顺时针按摩至肛门排气。根据病人耐受程度使用力度。(4)合理使用抗生素。在药师指导下合理、规范使用,必要时根据药敏结果选择有效抗生素。术后尽早拔除胃管、尿管、引流等管道,降低医源性感染发生。
1.3 观察指标 (1)胃肠功能。观察记录2组病人术后胃肠功能各项指标,包括:肠鸣音恢复时间、进食恢复时间、肛门排气时间、肛门排便时间、首次下床活动时间。(2)术后住院时间。(3)护理满意度。设计满意度量表进行调查,分为非常满意、基本满意、不满意3种,护理满意度=(非常满意例数+基本满意例数)/总例数×100%。
1.4 统计学方法 采用t(或t′)检验、χ2检验和秩和检验。
2 结果
观察组病人术后进食时间、首次下床活动时间、肠鸣音恢复时间、首次肛门排气、排便时间、住院时间均较对照组短,护理满意度明显高于对照组(P<0.05~P<0.01)(见表2、3)。
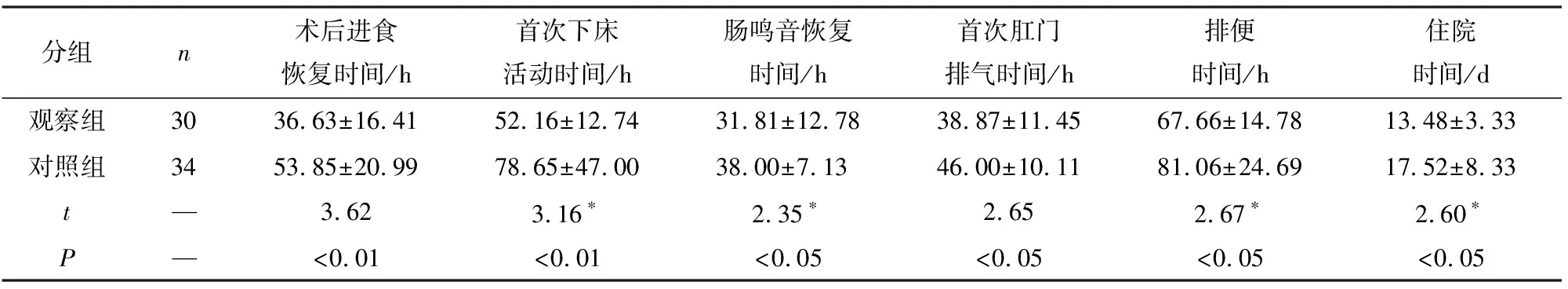
表2 2组病人术后胃肠功能恢复比较(n)
*示t′值

表3 2组病人护理满意度比较[n;百分率(%)]
3 讨论
胆道手术复杂、难度大,脏器暴露时间长,同时麻醉、手术刺激、胆汁引流等因素,加之社会趋于老龄化,受地域经济状况和思维观念的影响,许多高龄老人入院时已是急性发作期,甚至感染性休克,如急性化脓性胆管炎、急性坏疽性胆囊炎。此类病人手术、并发症的风险较大,术后易致胃肠功能紊乱,影响胃肠道功能恢复[2]。加之高龄人群合并心血管、糖尿病、呼吸系统等内科慢性疾病,多学科协作的诊疗护理模式,各成员充分发挥专科能力,通过定期共同会诊、查房,为病人制定多学科护理目标[3]。向病人提供围术期精准、专业的护理服务,达到促进术后胃肠功能恢复、有效控制围术期肺部感染、预防深静脉血栓并发症等。通过一系列综合护理措施的落实,使病人尽早经口进食,早日康复,缩短平均住院时间,提高满意度[4]。
多学科协作诊疗模式通过对高龄胆道病人的应用、观察、数据收集及分析显示,实验组病人术后进食时间、肠鸣音恢复时间、首次肛门排气、排便时间,均较对照组短,原因如下:(1)术前缩短禁食时间。缩短术前禁食时间,可以减少肠道屏障功能受损。2017美国麻醉医师协会指南指出,非急诊术前2 h进少量清流质,术前6 h可进食乳制品及淀粉类[5],以缓解饥饿、口渴等不适感,减轻胰岛素抵抗可能,降低胃肠道应激反应,利于术后胃肠功能的恢复[5-6]。(2)术前灌肠。灌肠会给病人带来腹痛、腹泻等不适,使病人产生焦虑情绪,同时可能引起肠黏膜水肿,腹泻频繁可引起电解质紊乱。灌肠不作为常规准备,对于机械性肠道准备,国内外学者仍有争议[6-7]。(3)术后补液。补液是为了维持有效血容量,保护心、脑等器官。有学者[8]认为,外科大手术后,病人出现水肿、体质量增加、尿量减少等表现,是液体正平衡的特征,也就是第三间隙效应期。限制补液,减轻水肿,提升血浆白蛋白,促进术后恢复。(4)早期经口进食。术后6 h嘱病人咀嚼木糖醇口香糖,促进胃泌素、胃酸等分泌。另外,木糖醇具有促进胃动力及渗透性利尿作用[6,9]。对于术后不能尽快经口进食病人,为避免肠道菌群失调,可予肠内营养。对于营养状况较差、低血红蛋白、低蛋白血症病人,在足够摄入营养的前提下,给予补充血浆及白蛋白,提高血浆胶体渗透压,维持体液平衡[10]。(5)早期活动。术后循序渐进的床上、离床、脚踏车训练等活动,可提高胰岛素敏感性,稳定血糖;促进肠蠕动、减轻腹胀,提高心肺功能;改善血小板凝集,预防深静脉血栓;避免术后获得性衰弱[11]。(6)药师指导下选择抗生素。部分高龄病人入院时合并感染,甚至已是感染性休克期,机体免疫力低下,加上术前、术中置管、气管插管、各种穿刺等操作,长期使用广谱抗生素易产生耐药。此类病人应根据需要采集和留取引流液、导管末端、痰液、血液等进行细菌培养,根据药敏结果选择有效抗生素。胃管、尿管、引流等管道可造成医院感染发生,应尽早拔除。
总之,多学科协作诊疗护理模式在围术期管理方面,优化医疗资源,各专业成员间互相学习,共同制定综合、个性化护理目标。促进肝胆手术后胃肠功能尽快恢复,增加病人治疗信心,缩短住院时间,且观察组护理满意度高于对照组,病人对护理工作的依从性得到提高。
