SiewertⅡ型和Ⅲ型食管胃结合部腺癌腹腔镜辅助近端胃切除和全胃切除疗效比较
2019-10-14贾建光姚廷敬张晨嵩
贾建光,李 靖,李 雷,姚廷敬,张晨嵩,钱 军
食管胃结合部腺癌(AEG)的发病率呈上升趋势,由于其特殊的解剖位置,淋巴引流途径比较复杂,学术界分歧较大,目前缺乏比较认可的定义、诊断、治疗和分型,且病人就诊时多为进展期,预后较差。随着科技的进步,近年来,腔镜技术突飞猛进,腹腔镜技术在胃癌的应用得到推广,早期胃癌的腹腔镜手术已获得共识,临床多中心的研究结果表明,腹腔镜下进展期胃癌根治术的安全性和远期疗效与开放手术相当,但是其具有创伤小、恢复快、近端切缘长于开腹手术,随着腹腔镜技术的不断创新和完善,术中经验的积累和团队的紧密合作,腹腔镜技术在食管胃结合部腺癌的应用受到大多数外科医师的青睐[1-2]。本研究就腹腔镜辅助近端胃切除(LAPG)和腹腔镜辅助全胃切除(LATG)治疗AGE的临床疗效作一探讨。
1 资料与方法
1.1 一般资料 选择2015年1月至2017年5月我院收治的SiewertⅡ、Ⅲ型AEG病人62例,男40例,女22例,年龄51~78岁。LAPG组32例, LATG组30例。 2组病人的Siewert分型、年龄、性别、肿瘤分化程度及TNM分期等一般资料差异均无统计学意义(P>0.05)(见表1)。肿瘤的术后分期和细胞的分化程度参照2017版国际胃癌联盟的分期系统;淋巴结的清扫范围参照2014版日本胃癌学会和第11版食管癌学会发布的指南[3-5]。病人术前签署委托书及家属术前签署手术知情同意书。术后肿瘤的分期按照2017版国际胃癌联盟的分期系统分期。
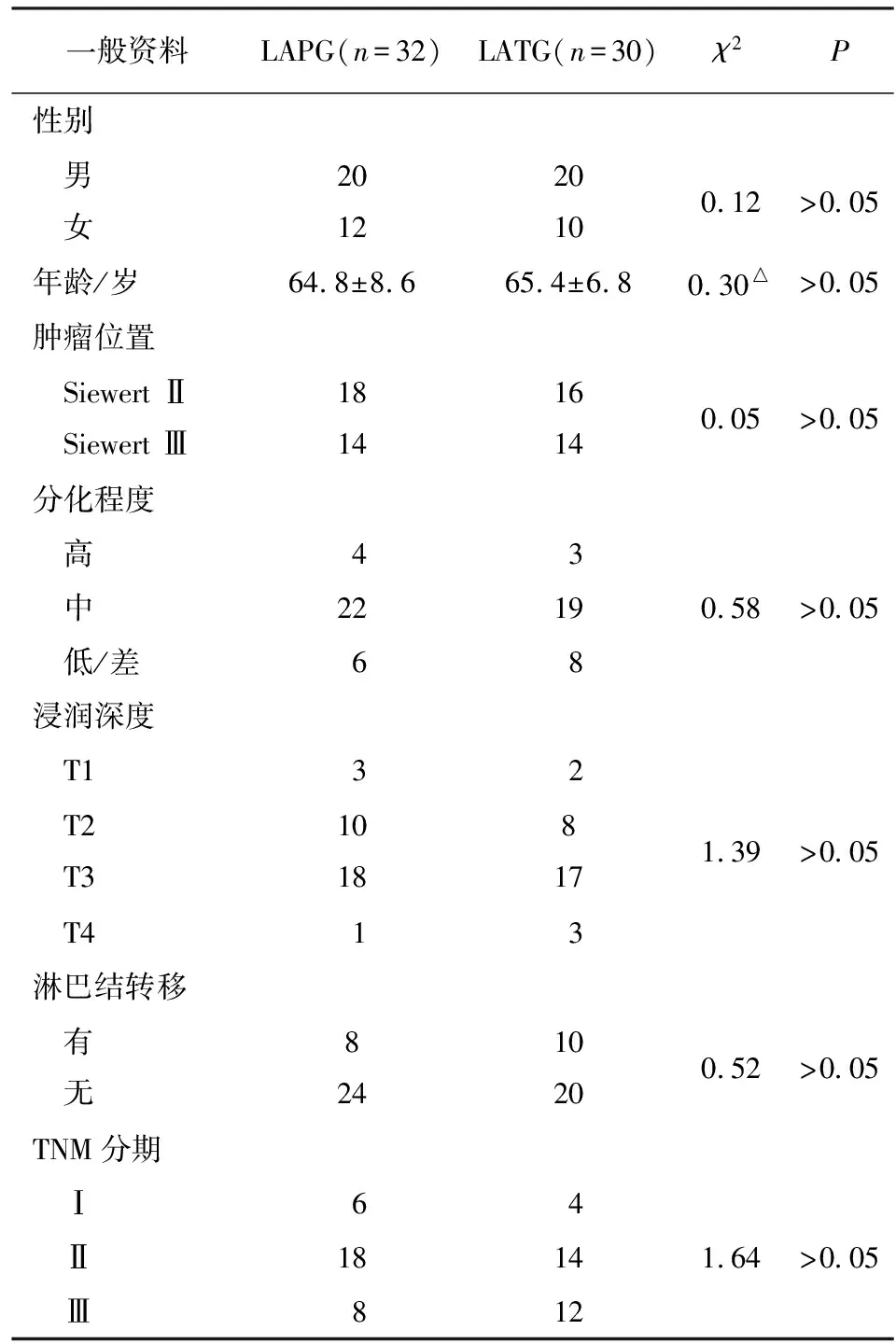
表1 临床病理资料比较
△示t值
1.2 入组及排除标准 入组标准:(1)术前经胃镜病理检查确诊为AEG,上消化道造影检查明确为SiewertⅡ和Ⅲ型;(2)胸腹部CT 检查术前无肺、肝等脏器转移,未侵犯临近脏器等;(3)术前心肺功能检查及肝肾功能等能耐受根治性手术;(4)术前肿瘤五项正常。排除标准:(1)腔镜探查见肿瘤已经播散或多个种植;(2)中转开腹;(3)合并有其它恶性肿瘤;(4)已行新辅助化疗和放化疗。
1.3 治疗方法 病人全麻成功后,仰卧位。采用传统的5孔法,气腹成功后,探查肝脏、盆底、肠系膜、腹膜及腹腔脏器有无肿瘤种植及转移,判断肿瘤所在位置,确定可以手术者,肿瘤突破浆膜者,注射生物胶给予保护。行D2淋巴结清扫。LAPG组清扫第1、2、3、4sa、4sb、7、8a、9、10、11、12a组淋巴结;LATG组清扫第1、2、3、4、5、6、7、8a、9、10、11、12a组淋巴结。腹腔镜完成淋巴结清扫后,取上腹部正中切口,长约5~8 cm辅助行消化道重建,必要时行近端切缘送术中冰冻,确保切缘阴性。LAPG 组行食管-残胃端侧吻合(食管与胃后壁吻合,吻合后6~8针加强), LATG 组行食管空肠Roux-en-Y 吻合术(食管余空肠端侧,吻合后6-8针加强)。术后按照最新版NCCN指南进行治疗。
1.4 观察指标 比较2组平均手术操作时间、操作过程中的出血量、术后病人胃肠功能恢复时间、清扫淋巴结数目、术后病人平均住院时间;测量每组病人近端切缘的距离及远端切缘的距离;观察并记录所有病人的术后并发症发生情况,近期并发症观察指标见表3;术后远期并发症主要包括吻合口狭窄、反流性食管炎等。
1.5 随访 术后需要治疗的病人采用术后治疗期间的主诉及问诊情况,术后未予治疗和治疗结束的病人采用门诊复查和电话随访的方式进行,随访内容主要包括病人的饮食情况、体质量变化及食管反流发生情况等,按照NCCN指南进行肿瘤指标、胸腹部CT及腹部彩超等进行复查。随访时间截至2018年5月。
1.6 统计学方法 采用t(或t′)检验和χ2检验。
2 结果
2.1 近期疗效比较 2组均顺利完成手术。2组平均近端切缘距离、术中操作的出血量及术后胃肠功能恢复时间、平均住院时间、并发症发生率、12个月血清肿瘤标志物水平差异均无统计学意义(P>0.05),而平均手术操作时间、清扫的淋巴结清扫数目差异均有统计学意义(P<0.01);术后复查肿瘤5项,结果显示,2组术后1年的血清CEA差异无统计学意义(P>0.05)(见表2)。
2.2 术后近期及远期并发症情况 LATG组近期并发症6例(吻合口瘘3例,吻合口出血2例,心肺功能不全2例,肠梗阻1例),LAPG组近期并发症8例(吻合口瘘2例,吻合口出血2例,淋巴瘘1例,肠梗阻1例),2组近期并发症发生率差异无统计学意义(χ2=0.22,P>0.05)。LATG 组远期并发症3例(吻合口狭窄2例,反流性食管炎1例),低于LAPG 组 16例(吻合口狭窄3例,反流性食管炎13例)(χ2=11.66,P<0.01),其中 LAPG 组术后的反流性食管炎的发生率41.0%(13/32)远高于 LATG 组 3.3%(1/30)(χ2=12.32,P<0.01)。

表2 术中情况及术后近期疗效比较
3 讨论
AGE是指肿瘤中心位于食管胃结合部上下各5 cm范围内的腺癌,在临床上将AGE分为Ⅰ、Ⅱ、Ⅲ型。由于食管下段癌和胃上部癌在发病机制、肿瘤生物学行为、流行病学和预后等多方面都存在明显的差异,AGE作为一种独立的疾病被大多数专家和学者所认识。手术是唯一的根治手段,但手术路径的选择及胃切除范围的选择目前仍有争议。一项随机对照的研究提示:SiewertⅡ、Ⅲ型的AEG,经腹行胃癌根治术(全胃切除+D2淋巴结清扫),切开部分食管裂孔行部分远端食管切除和下纵隔淋巴结的清扫,手术效果可靠,且可减少手术创伤和术后并发症的发生,因此不推荐行开胸手术[6]。
近10年来,随着手术机械的不断改革创新和手术技术的成熟,团队的紧密合作,腹腔镜技术在外科治疗中取得突飞猛进,由于腹腔镜胃癌根治术具有微创方面的优势,同时腔镜具有视野放大作用,可以对下段食管的裸化和淋巴结的清扫更加清晰和方便,而且可以游离更长的食管,从而使食管切除的距离更长。因此LATG和LAPG是SiewertⅡ、Ⅲ型 AEG最为常见和常用的手术方式[7-9]。目前,关于SiewertⅡ、Ⅲ型 AEG是行全胃切除术还是行近端胃切除术的选择,分歧较大。有学者[10-11]建议根据肿瘤的远端距离齿状线的长度来决定胃的切除范围,认为肿瘤的远端距离齿状线≤3 cm时,由于胃大弯侧和幽门上、下区域淋巴结的转移率较低,约为2.2%,可以行近端胃切除;当肿瘤远端距离齿状线>5 cm时,由于该区域的淋巴结的转移率较高,约为8.0%,胃切除的范围应根据是否行胸腔淋巴结的清扫术和食管切除术应切除的距离而定。我国学者[12-14]经过回顾性研究发现全胃切除或近端胃切除对近端胃癌的预后,大多数情况下不切除全胃也能达到根治的目的,我们的研究发现,在合适的病人中,近端胃切除完全可以达到肿瘤根治的目的,能够清扫足够的淋巴结,不影响病人的根治效果。主要是因为LATG淋巴结清扫的范围大于LAPG(增加了第4 d、5、6组淋巴结清扫),所以LATG淋巴结清扫的数目多于LAPG;同时,LATG行Roux-en-Y 吻合,相对于食管下端和残胃的吻合复杂,故LATG手术时间长于LAPG。
MASUZAWA等[5]研究发现,近端胃切除术后远期并发症反流性食管炎的发生率较高,为32%~100%,因为手术切除和破坏了贲门的正常解剖结构,导致胃酸反流,引起炎症。本文统计分析有41.0%的病人术后有烧心、吐酸水及返酸等反流引起的不适症状,我们在做残胃和食管端侧吻合时,行胃后壁和食管吻合,吻合后残胃稍加折叠,这可能减少反流的发生率,由于手术例数较少和随访时间较短,远期效果还需要更多的手术例数和长时间的随访。全胃切除的病人全部行 Roux-en-Y 吻合,由于吻合的攀较长和幽门的作用消失,导致反流性食管炎的发病率较少。 2组病人的吻合口狭窄发病的病因至今不明,需要进一步深入研究。胃癌病人根治术后的CEA水平是独立预后因素[15]。本研究中病人术后1年复查平均血清CEA,2组差异无统计学意义。由此可知LAPG和LATG在肿瘤细胞复发等方面的疗效相当,由于手术例数较少,而且是单中心的数据,随访的时间均未超过5年,所以远期的效果仍需进一步观察和随访。
综上所述,LATG和LAPG在 SiewertⅡ、Ⅲ型 AEG的治疗过程中是安全和可靠的,结合到我国和本地区实际情况,由于本地区以农村的病人较多,平时很少体检,进展期AEG占大多数,考虑到术后病人的生活质量,综合国内外的文献,建议选择 LATG 术式减少远期并发症的发生率,提高病人的生存质量。由于到目前为止尚缺乏多中心的临床研究支持和高级别的循证医学证据支持,需要今后积极参加多中心的临床实验,找到切实可靠的数据来指导临床。
