脑电双频谱指数与听觉诱发电位指数在麻醉深度量化评价中的对比研究
2019-09-26吴茂彬张同霞谷建华王纪明
吴茂彬 张同霞 谷建华 赵 昆 王纪明
手术麻醉是指将药物经呼吸道吸入、静脉或肌肉注射等方式给入患者体内,使其暂时失去意识和痛觉,利于手术平稳进行的一种临床治疗手段.由于存在个体差异性,基于脑电信号的麻醉深度检测在精准用药、控制血流动力学改变和减少手术并发症等方面具有重要的临床意义.麻醉深度的"量化"评价指标包括脑电双频谱指数(bispectral index,BIS)、听觉诱发电位(auditory evoked potentials,AEP)指数、NT指数(Narcotrend)、麻醉熵指数(entropy index)、脑电地形图(brain electrical)等[1-3].但是,由于脑电信号产生的机制复杂,关于脑功能活动受到麻醉抑制程度的生理参数较难控制,指标量化的准确性有待进一步完善.本研究以BIS和AEP两项量化指标为研究对象,通过分析医院手术患者的临床数据,对比评价不同麻醉深度检测技术的应用价值.
1 资料与方法
1.1 一般资料
回顾选取2015-2017年济南市人民医院收治的126例行外科手术的患者,其中男性74例,女性52例;年龄12~81岁,平均年龄(49.71±11.53)岁;采用随机数表法将其分为BIS组和AEP指数组,每组63例.BIS组采用Aspect A-1000脑电图监测仪连续监测BIS指标,AEP指数组采用A-line麻醉深度监测仪连续监测AEP index指标.两组手术全麻均为气管插管式吸入麻醉,对两组患者进行手术麻醉的靶控输注监测,美国麻醉医师协会(American Society of Anesthesiologists,ASA)评级为Ⅰ级、Ⅱ级,BIS组患者包括腹腔手术患者39例,脑血管手术患者24例,ASAⅠ级患者54例,Ⅱ级患者9例;AEP指数组患者包括腹腔手术患者38例,脑血管手术患者25例,ASAⅠ级患者52例,Ⅱ级患者10例两组患者的性别、年龄、靶控输注药物类型、术前心率(heart rate,HR)、收缩压(systolic blood pressure,SBP)和舒张压(diastolic blood pressure,DBP)的差异均无统计学意义,具有可比性.本研究经医院伦理委员会同意,所有患者签署知情同意书.
1.2 纳入与排除标准
(1)纳入标准:①单一腹腔或颅脑疾病的患者;②采用气管插管式吸入麻醉的患者.
(2)排除标准:①术前意识障碍、精神神经疾病;②患有严重高血压及长期服用镇静药物.
1.3 仪器设备
采用Aspect A-1000型脑电图监测仪(美国Spacelab);A-line型麻醉深度监测仪(丹麦Danmeter公司).
1.4 麻醉深度量化方法
(1)BIS指标:基于统计学原理,运用双频谱指数方法对脑电信号进行特征提取,获取时域、频域和高阶频谱结合的综合参数,反映镇静与深度麻醉状态的相关性[4].计算为公式1:
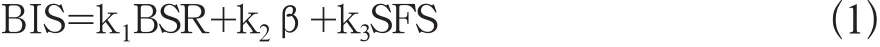
式中BSR为突发抑制率、β为比率(burst suppression ratio),SFS为快慢波同步(synch fast slow)指数,其均为3种不同的脑电参数为加权参数.BIS指数用0~100数字表示麻醉深度,100为完全意识状态,0为完全无脑电活动状态,参照40~65为全麻状态.
(2)AEP index指标:通过听觉通路给手术患者施加重复性的声音刺激,脑电电极实时采集诱发电位信号,客观呈现大脑对刺激的反应.AEP麻醉深度检测系统包括3个专用电极,分别贴在前额正中及偏左、左乳突位置,采集信号运用外因输入自动回归模式计算AAI(A-line ARX index)指数.AAI指数>60为患者处于清醒状态,<60为麻醉状态,临床推荐适合外科手术的AAI指数为15~25.
1.5 靶控输注技术方法
靶浓度控制输注(target-controlled infusion,TCI)是以药代-药效动力学理论为依据,呈现药物在体内进程及效应状态,并选择最合适的用药方案,以实现靶向位置浓度稳定在预期值,从而达到控制麻醉深度为目的的用药控制技术.TCI技术流程包括监测项目设定、麻醉诱导、麻醉维持和停止靶控输注,麻醉诱导时血流动力学平稳,并根据手术刺激强度调节给药量,用以改善维持期内临床麻醉效果[5-6].
1.6 观察指标
(1)血流动力学指标:观察麻醉诱导前(T0)、插管时(T1)、切皮时(T2)、最强刺激时(T3)以及拔管时(T4)患者的HR、SBP和DBP[7-8].
(2)手术恢复指标:手术患者苏醒时间(t1)和成功拔管时间(t2).
(3)手术并发症指标:麻醉恢复期内,多语躁动、低氧血症、身体不适及术中知晓的比例.
1.7 统计学方法
应用SPSS19.0软件进行统计分析,对比分析患者麻醉深度监测中BIS和AEP指数的临床应用效果.血流动力学和手术恢复数据为计量资料,呈正态分布时用均值±标准差(±s))表示,采用配对样本t检验和Pearson相关检验;手术并发症指标为计数资料用百分比(%)表示,采用x2检验.相关检验结果r>0.8为相关关系密切,以P<0.05为差异有统计学意义.
2 结果
2.1 血流动力学指标对比
(1)根据不同时间节点采集的血流动力学数据和对应的麻醉深度数值,BIS组麻醉指数T0~T4时间点采集的BIS平均值为53.26±4.99;AEP指数组平均值为19.89±2.57,差异具有统计学意义(t=47.212,P<0.05).BIS和AEP指数的血流动力学指标之间差异无统计学意义(t=0.243,t=0.798,t=1.139;P>0.05),见表1.
表1 两组患者血流动力学对比(±s))
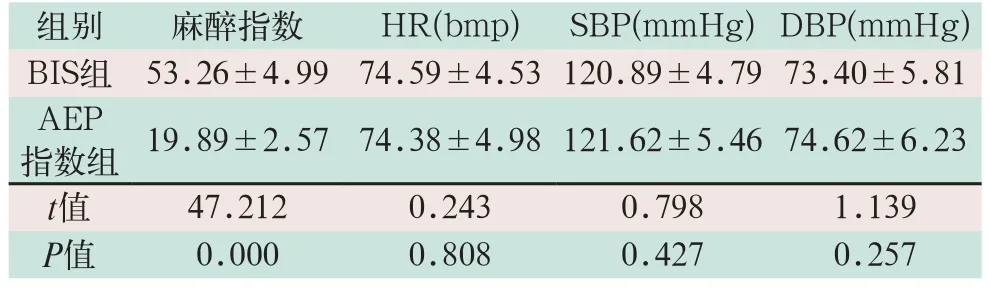
表1 两组患者血流动力学对比(±s))
注:表中HR为心率;SBP为收缩压;DBP为舒张压
组别 麻醉指数 HR(bmp) SBP(mmHg)DBP(mmHg)BIS组 53.26±4.99 74.59±4.53 120.89±4.79 73.40±5.81 AEP指数组 19.89±2.57 74.38±4.98 121.62±5.46 74.62±6.23 t值 47.212 0.243 0.798 1.139 P值 0.000 0.808 0.427 0.257
(2)两组靶控输注的血流动力学指标稳定,差异无统计学意义.采用Pearson相关检验对两组分别进行患者血流动力学指标与麻醉指数的相关性分析,其统计结果r值均>0.8,表明两组的两指标之间相关密切,且BIS诱导下的数据相关性比AEP指标更密切,以T3节点为例其数据关系见图1、图2.
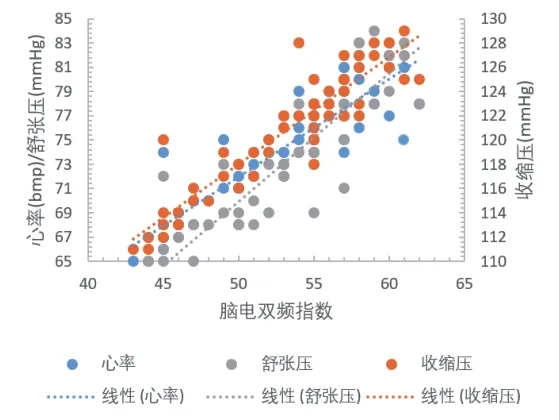
图1 BIS指标诱导下的数据关系(T3)
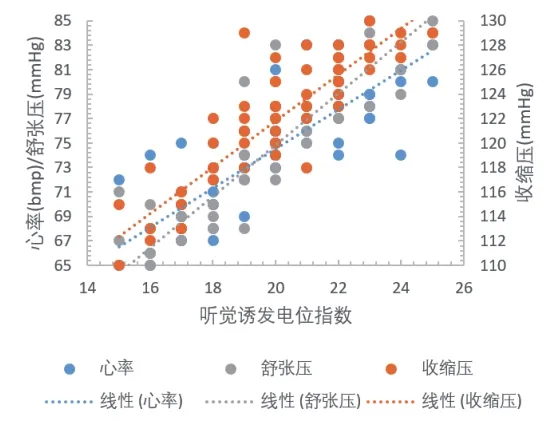
图2 AEP指标诱导下的数据关系(T3)
2.2 手术恢复指标对比
将两组手术患者苏醒时间(t1)和成功拔管时间(t2)数据分别与麻醉指数进行相关分析,Pearson相关检验结果显示,手术恢复指标与麻醉指数呈负相关(r=-0.835,r=-0.826,r=-0.841,r=-0.845;P<0.01),且AEP指标诱导下的数据相关性比BIS更密切,见表2.
表2 两组患者手术恢复指标对比(±s))
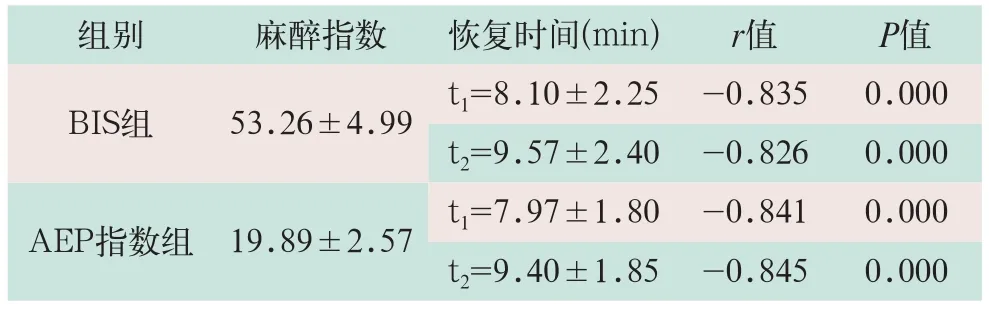
表2 两组患者手术恢复指标对比(±s))
组别 麻醉指数 恢复时间(min) r值 P值BIS组 53.26±4.99 t1=8.10±2.25 -0.835 0.000 t2=9.57±2.40 -0.826 0.000 AEP指数组 19.89±2.57 t1=7.97±1.80 -0.841 0.000 t2=9.40±1.85 -0.845 0.000
2.3 手术并发症指标对比
采用x2检验对两组患者的手术并发症进行统计,两组患者多语躁动、低氧血症及身体不适差异均无统计学意义(x2=0.21,x2=0.70,x2=0.10;P>0.05);两组均未发生术中知晓事件.BIS和AEP指标诱导下的麻醉后手术患者的恢复情况无统计学差异性,一致性好,其结果见表3.
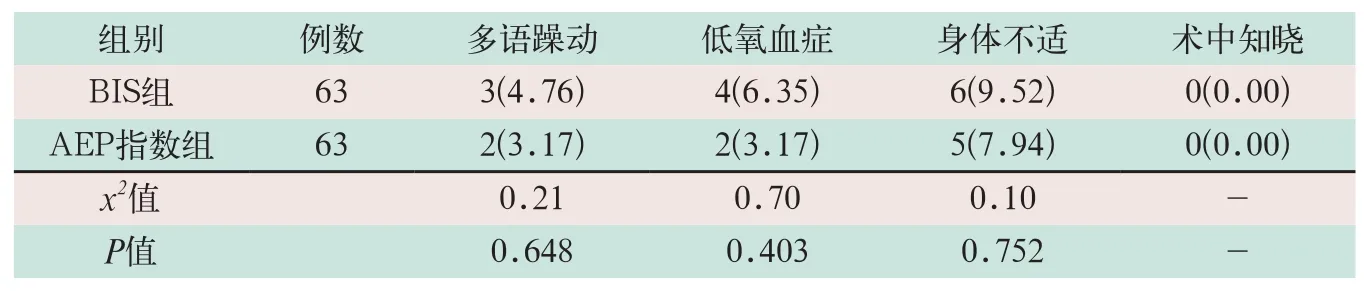
表3 两组患者手术并发症指标比较[例(%)]
3 讨论
随着科学技术的发展和医疗服务水平的提高,麻醉监护系统有效地保证了麻醉的安全性和手术用药的精准性,实现手术过程中患者生命体征的实时监测[9-10].目前,关于麻醉深度检测技术的方法研究比较多,主要是通过分析相关生理参数来指导手术麻醉用药,提高实施麻醉的准确性和科学性,其中神经功能检测指标中BIS和AEP指数最具代表性.BIS主要反映大脑皮质的兴奋与抑制状态,在预测麻醉苏醒方面具有较高的敏感度,与AEP指数同样能够良好地反映患者的意识恢复程度,减少麻醉用药量和术中知晓比例,但AEP指数还与脑干功能相关,可以更全面地评价患者的镇静和镇痛程度.
本研究中血流动力学指标分析结果显示,BIS指标和AEP指标的数据差异无统计学意义,同时BIS与HR、SBP和DBP指标数据密切相关;而AEP指数的分析结果显示,BIS的靶控输注效果好于AEP;两项指数诱导下的患者术后恢复指标数据与麻醉指数存在负相关,AEP指数的恢复效果优于BIS;术后并发症数据分析结果显示,两组患者麻醉恢复期内,多语躁动、低氧血症、身体不适以及术中知晓等比例的差异无统计学意义.
BIS和AEP指数在麻醉深度量化评价中具有较好的一致性,血流动力学监测水平高,术后恢复时间短,且并发症比例不存在统计学差异.但由于监测原理的不同,数据也同时显示BIS在术中监测过程中相关性好于AEP指数,而AEP指数诱导下的患者术后恢复情况也具有一定的应用优势[11-12].临床工作中应结合实际情况,多指标综合评价患者麻醉深度,减少术后认知障碍,进一步提高手术麻醉的准确性和科学性.
