全髋与半髋关节置换术对老年股骨颈骨折术后髋关节功能恢复的影响
2019-09-23毛万青
毛万青
(中信中心医院 骨科,河南 洛阳 471003)
股骨颈骨折作为髋部骨折常见类型之一,由于老年人伴有不同程度的骨质疏松症状,故该类骨折以老年患者居多[1]。保守治疗是股骨颈骨折治疗中常用手段,但老年患者基础性疾病多,且长期卧床极易诱发坠积性肺炎、深静脉血栓、褥疮等,不利于骨折愈合[2]。目前针对可耐受手术治疗者应优选手术方法治疗,利于促进患者早期下床活动,加快骨折愈合。人工髋关节置换为该类骨折治疗的重要方法,但临床针对采取全髋还是半髋关节置换却存在一定的争议[3-5]。鉴于此,本研究将观察全髋与半髋关节置换术对老年股骨颈骨折患者术后髋关节功能恢复的影响,报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年1-12月我院治疗的116 例老年股骨颈骨折患者临床资料,依据治疗方法的不同将其分为两组,将接受半髋关节置换术的56 例设为对照组,将接受全髋关节置换术的60 例设为观察组。观察组:男 26 例,女 34 例;年龄 60~81 岁,平均(70.52±3.21)岁;骨折部位:右髋 33 例,左髋 27例;骨折类型:Ⅲ型29 例,Ⅳ型31 例。对照组:男26例,女 30 例;年龄 60~79 岁,平均(70.49±3.23)岁;骨折部位:右髋31 例,左髋25 例;骨折类型:Ⅲ型28 例,Ⅳ型28 例。两组基本资料相比,差异无统计学意义(P>0.05),具有可比性。
1.2 入选标准
纳入标准:⑴临床资料较为完善者;⑵经影像学检测、临床症状确诊者;⑶可耐受半髋、全髋关节置换术治疗者;⑷无交流障碍,无老年痴呆、癫痫等精神障碍者。
排除标准:⑴严重肝、肾功能损伤者;⑵合并恶性肿瘤者;⑶严重内科疾病且未能有效控制者;⑷凝血功能障碍、严重机体感染者。
1.3 手术方法
观察组行全髋关节置换术,术前评估患者机体情况与骨折程度,选取硬膜外麻醉或全麻,指导患者保持健侧卧位,取后外侧入路,切开皮肤并达肌肉层,将髋关节暴露并取出关节囊,对髋关节实施外旋、内收处理,将股骨头脱位并将其取出,选取适宜股骨柄生物假体并将其置入、固定,清除髋臼内软骨,并选取人工髋臼,调整髋臼、人工股骨头位置,随后确认髋关节活动度后,放置引流管,缝合。对照组实施半髋关节置换术,依据观察组手术过程进行,但仅将人工股骨柄置入,无需安装髋臼。术后依据入选者实际情况实施抗骨质疏松、抗感染等治疗,并进行髋关节功能康复训练。
表1 两组临床相关指标比较(±s)
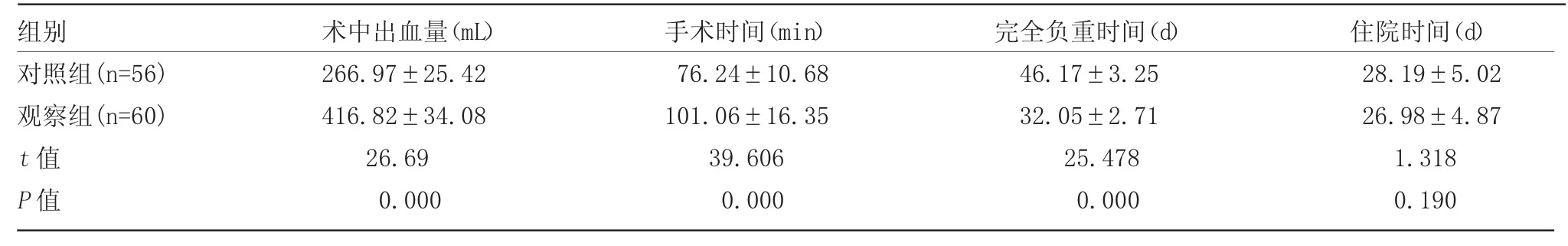
表1 两组临床相关指标比较(±s)
组别 术中出血量(mL) 手术时间(min) 完全负重时间(d) 住院时间(d)对照组(n=56) 266.97±25.42 76.24±10.68 46.17±3.25 28.19±5.02观察组(n=60) 416.82±34.08 101.06±16.35 32.05±2.71 26.98±4.87 t 值 26.69 39.606 25.478 1.318 P 值 0.000 0.000 0.000 0.190
1.4 评价指标
观察两组临床相关指标(术中出血量、手术时间、完全负重时间、住院时间)、手术前后髋关节功能、并发症等;术前、术后6 个月时采用髋关节Harris 评分评估髋关节功能,共0~100 分,髋关节功能恢复程度与得分间呈正相关[6];并统计该期间两组股骨颈短缩、假体松动、感染等发生情况。
1.5 统计学方法
采用SPSS 22.0 统计学软件,计数资料以百分数和例数表示,比较采用χ2检验;计量资料采用均数±标准差(±s)表示,比较采用t检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组临床相关指标比较
两组住院时间相比,差异无统计学意义(P>0.05);与对照组相比,观察组术中出血量、手术时间相对较多,完全负重时间相对较短,差异有统计学意义(P<0.05,表1)。
2.2 两组Harris评分比较
术前两组Harris 评分对比,差异无统计学意义(P>0.05);术后与对照组相比,观察组Harris 评分相对较高,差异有统计学意义(P<0.05,表2)。
表2 两组手术前后Harris 评分比较(±s)
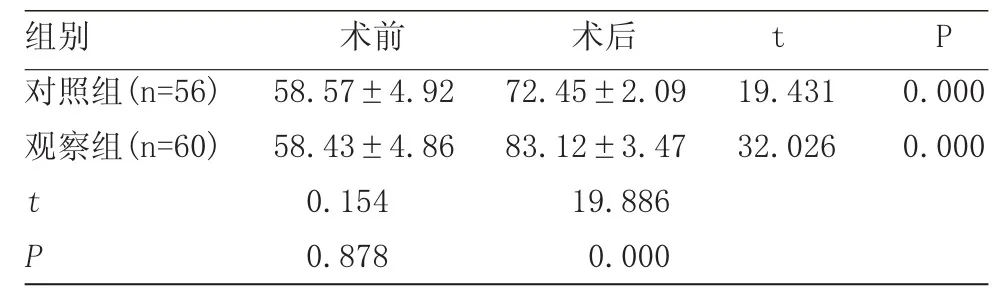
表2 两组手术前后Harris 评分比较(±s)
组别 术前 术后 t P对照组(n=56) 58.57±4.92 72.45±2.09 19.431 0.000观察组(n=60) 58.43±4.86 83.12±3.47 32.026 0.000 t 0.154 19.886 P 0.878 0.000
2.3 两组并发症比较
与对照组相比,观察组并发症发生率相对较低,差异有统计学意义(P<0.05)。见表3。

表3 两组并发症发生率比较(n,%)
3 讨论
股骨颈骨折好发于中老年,随着老龄化进程的加快,临床上老年股骨颈骨折占比逐渐增大。老年患者自身条件较差且合并多种内科疾病,同时受到该类骨折治疗难度大的影响,采用保守治疗或内固定治疗易诱发股骨头坏死、骨折不愈合等现象,且患者卧床时间较长,极易导致相关并发症发生,影响患者生命健康与生活质量[7]。较保守治疗、内固定治疗相比,人工关节置换术可快速恢复患者髋关节功能,缩短卧床时间,且可有效降低骨折不愈合等发生几率,是目前该类骨折治疗中优选术式[8,9]。
人工关节置换术可分为半髋、全髋置换,其中半髋关节置换术手术时间短、操作简单且对机体损伤较小,不会出现人工髋臼松动所致的脱位现象,对老年患者尤其身体条件差者较为适用[10]。但经临床实践发现,半髋关节置换术易出现髋臼磨损,导致髋部功能受限、疼痛,更为严重者将出现髋臼磨穿,导致股骨头中心性脱位[11]。全髋关节置换术中假体与髋臼匹配度较高且融合效果好,利于降低摩擦系数,可降低术后髋关节疼痛、假体松动、髋臼磨损等发生的风险,进而可促进患者早期完全负重,早日实施髋部功能康复训练,促进髋关节功能的恢复。但该术式操作相对复杂,手术时间长、创伤大且对术者操作水平要求较高[12-14]。罗大辉[15]在研究中比较了半髋、全髋关节置换术在高龄股骨颈骨折治疗中的临床疗效,其研究结果得出,半髋、全髋关节置换术各有优势,其中前者出血量少、手术时间短,对患者机体损伤轻微,而后者则可降低术后相关并发症,促进髋关节功能恢复,故临床治疗选取术式时应综合评估患者实际情况而做出良好选择。本次研究结果得出,较对照组,观察组术中出血量、手术时间相对较多,完全负重时间、并发症发生率相对较少,术后Harris 评分相对较高,由此可见,与半髋关节置换术相比,全髋关节置换术中出血量多、手术时间长,易对患者造成不利损伤,但其可促进患者术后早日完全负重,术后并发症少,且髋关节功能恢复效果更佳,故若患者身体条件允许,全髋关节置换术是一种较为理想的术式[16,17]。
综上所述,全髋关节置换术用于老年股骨颈骨折治疗,有助于促进患者早日完全负重活动,恢复髋关节功能,减少术后并发症,但其却存在手术创伤大的缺点。
