老年人2型糖尿病合并SCH的临床特点及相关因素分析
2019-09-17胡金华李唯佳楼南芳吴翔傅妤
胡金华 李唯佳 楼南芳 吴翔 傅妤
糖尿病病因包括饮食、环境以及遗传因素,是一种以慢性高血糖为主要特征的常见代谢性疾病,直接原因为胰岛素缺乏或胰岛素抵抗。在2010 年的一项流行病学调查表明,全世界2 型糖尿病患病率已接近10%,当年为9.75%[1]。糖尿病不仅表现出“三高一低”的主要症状,血糖控制不佳还易引发肥胖、高血脂等,包括亚临床甲状腺功能减退症(SCH)。SCH血清促甲状腺激素水平有一定的上升,而缺少特异性临床症状。在老年人群中,尤其是糖尿病群体,SCH起病缓慢且隐匿,早期表现较为轻微,并涉及全身多个系统,但缺乏特异性,多数情况下主要通过实验室检查进行确诊[2]。本资料探究老年人2型糖尿病合并SCH的临床特点及相关因素分析,为老年人2型糖尿病合并SCH的诊治提供理论依据。
1 资料与方法
1.1 一般资料 2016年2月至2018年1月在本院诊治的200例老年人2型糖尿病患者,参照美国内分泌协会的SCH 定义标准进行SCH诊断,并概括SCH临床特点以及中医症候分型。将确诊为SCH的52例患者设为观察组,148例非SCH患者设为对照组。其中观察组男23例,女29例;年龄60~83岁,平均(70.33±3.43)岁。对照组男68例,女80例;年龄60~82岁,平均(69.78±3.34)岁。纳入标准:所有患者均符合中华医学会糖尿病学分会《中国2型糖尿病防治指南(2010年版)》[3]诊断标准;年龄≥60周岁。排除标准:糖尿病患病前甲状腺功能减退、肝肾功能异常;本次探究前3个月有影响甲状腺功能药物服用史。两组患者年龄、性别比例等基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 SCH诊断标准 参照美国内分泌协会的SCH定义标准:血清促甲状腺激素(TSH)水平>4.5m IU/L,游离甲状腺素属于正常范围。
1.3 方法 所有患者入组后进行TSH检测,SCH诊断,并分析病历资料以及常规检查。详细记录其临床症状,并参照《中药新药临床研究指导原则》[4]对患者的中医症候积分进行评定。病历资料包括患者性别、年龄、糖尿病病程、合并症(高血压、冠心病)、药物使用情况(胰岛素类、双胍类、他汀类)。体重指数参照《中国成人体质指数分类的推荐意见简介》[5],抽取空腹静脉血进行常规血糖检查,包括空腹血糖(FPG)、糖化血红蛋白(HbAlc),并进行餐后两小时血糖(2hPG)的检查。其余实验室指标包括甘油三酯(TG)、总胆固醇(TC)、24h尿微量白蛋白、TSH、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)。
1.4 中医症候积分判定标准 中医症候:口干口渴、形体肥胖、面浮肢肿、心悸怔忡、腹胀纳差、便溏或便秘、神疲乏力、表情淡漠、畏寒肢冷、肢体麻木,根据症状的轻、中、重评分1~3分。
1.5 统计学分析 采用SPSS 21.0统计软件。计数资料以%表示,组间比较采用χ2检验;计量资料以(x±s)表示,组间比较采用t检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 老年人2型糖尿病合并SCH的临床特征 老年人2型糖尿病合并SCH主要临床特征为皮肤干燥、记忆减退、肌肉抽搐、四肢无力、反应迟钝、疲倦、眼睑水肿、便秘、畏寒、声音嘶哑等,但症状较为轻微,表现出TSH水平上升;观察组口干口渴、形体肥胖、面浮肢肿、心悸怔忡、腹胀纳差、便溏或便秘、神疲乏力等中医症候积分显著高于对照组,有统计学意义(P<0.05),表情淡漠、畏寒肢冷、肢体麻木无显著性差异(P>0.05),见表1;观察组TSH显著高于对照组,有统计学意义(P<0.05),FT3与FT4无显著性差异(P>0.05),见表2。
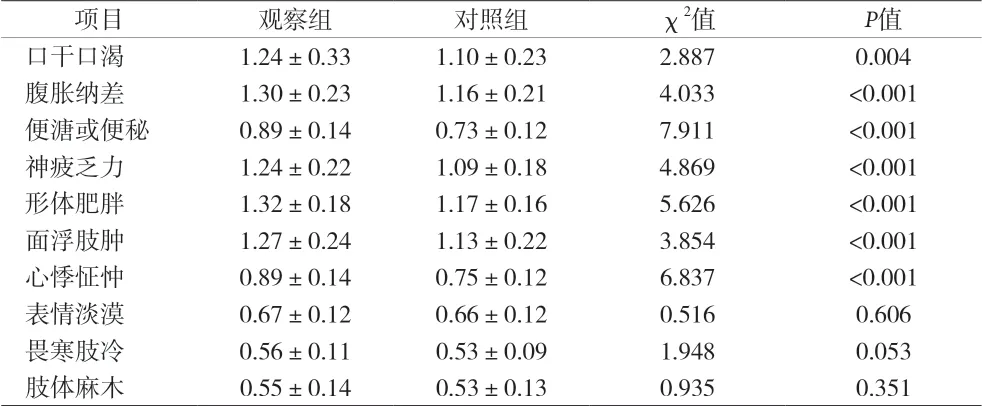
表1 两组中医症候积分比较[分,(x±s)]

表2 两组患者血清TSH、FT3与FT4水平比较(x±s)
2.2 老年人2型糖尿病合并SCH单因素分析 见表3。

表3 老年人2型糖尿病合并SCH单因素分析(x±s)
2.3 logistic回归分析 logistic回归分析显示病程(OR=1.234,95%CI为1.104~2.765)、TG(OR=1.321,95%CI为1.221~4.443)、BMI(OR=1.134,95%CI为1.043~2.231)、HbAlc(OR=1.214,95%CI为1.116~3.543)、24h尿微量白蛋白(OR=1.453,95%CI为1.043~3.876)为老年人2型糖尿病合并SCH的独立危险因素,二甲双胍、他汀类药物可能是保护因素。
3 讨论
老年人2型糖尿病主要指≥60岁的2型糖尿病患者,大致分为两类,一类为60岁以前已经诊断为糖尿病且病情持续,另一类为60岁以后发病者。众多观察发现,糖尿病患者不仅是胰岛素分泌异常,还包括诸多激素的异常分泌,而异常的甲状腺功能较为常见。2型糖尿病患者体内脂肪、碳水化合物、蛋白质等处于长期代谢紊乱,可造成多系统损害,影响机体器官功能,并逐步出现衰竭现象。在老年糖尿病患者中,甲状腺功能的减退出现概率较高。研究[6]称>60岁2型糖尿病患者SCH发病率为15%~32%,本资料中为26.00%,与该研究相符。
SCH具有极强的隐匿性,临床症状较轻,不进行实验室检查难以确诊发现。本资料结果证实2型糖尿病合并SCH临床症状较为轻微,观察组TSH显著高于对照组,有统计学意义(P<0.05),FT3与FT4无显著性差异(P>0.05)。在中医症候方面,观察组口干口渴、形体肥胖、面浮肢肿、心悸怔忡、腹胀纳差、便溏或便秘、神疲乏力等中医症候积分显著高于对照组(P<0.05)。老年人2型糖尿病合并SCH患者大多过食肥胖、胃中燥热、中有积热、内生燥热、肾阴不足、津血亏耗,累及五脏六腑及内分泌失调。
从单因素分析结果来看,老年人2型糖尿病合并SCH的危险因素有病程、BMI、合并冠心病、高血压、TG、FPG、HbAlc以及24h尿微量白蛋白,其中病程、TG、BMI、HbAlc、24h尿微量白蛋白为独立危险因素。病程越长,患者体内碳水化合物、脂质代谢紊乱持续时间越长,引起的内分泌失调情况越发严重,也包括累及甲状腺功能。BMI过高时,患者脂肪组织过多出现慢性炎症反应,长期炎症能导致甲状腺机能紊乱,最终出现甲状腺功能减退。HbAlc在评价糖尿病病情控制效果方面具有重要的临床意义,有报道证实,HbAlc升高患者急慢性并发症的发生风险逐渐增大,因此出现SCH的风险也随之升高[7]。有研究认为TSH与尿蛋白具有紧密的联系,SCH能够通过自身免疫因素、交感神经兴奋、血脂代谢以及过度氧化应激等加深肾脏损害[8]。同时,本资料结果显示,亚临床甲状腺功能减退组患者双胍、他汀类药物使用率较甲状腺功能正常组低,且服药史与血清促甲状腺激素呈负相关,经多因素分析,推测口服二甲双胍、他汀类药物可能是SCH的保护因素。其作用机制目前尚不清楚。
综上所述,老年人2型糖尿病合并SCH发病率较高,病程、TG、BMI、HbAlc以及24h尿微量白蛋白为其独立危险因素,而双胍、他汀类药物可能为保护因素。因此,对于老年糖尿病患者因积极控制血糖,调节脂质代谢,防治SCH,从而延缓或减少心脑血管疾病发生率,提高老年患者的生活质量。
