NK细胞数量在2型糖尿病患者外周血中的变化及临床意义
2019-09-12肖叔敏叶翠周赛君于珮
肖叔敏 叶翠 周赛君 于珮
天津医科大学代谢病医院肾病透析科,国家卫生健康委员会激素与发育重点实验室(天津医科大学),天津市代谢性疾病重点实验室,天津医科大学代谢病医院内分泌研究所 300070
2型糖尿病(T2DM)发病机制错综复杂,尚不明确,且慢性并发症较多,严重影响患者的生活质量;其中,心血管并发症是糖尿病常见的大血管并发症之一,也是最常见的糖尿病患者死亡的原因[1-2]。以往研究表明,T2DM与免疫炎性反应关系密切,且“免疫-代谢”学说也已成为研究T2DM及其慢性并发症发生、发展的新热点[3]。自然杀伤细胞(NK细胞)参与机体固有免疫,其活化形式NKT细胞可以分泌多种细胞因子,参与免疫过程[4-5]。以往研究发现,NK细胞与T2DM有关,但其在T2DM患者外周血中的变化及其与T2DM心血管并发症有何联系尚不明确[6-7]。为进一步探讨T2DM及其心血管并发症与免疫炎性反应的关系,本研究选取T2DM患者和正常对照人群,对其NK细胞及相关指标进行检测分析,为临床监测T2DM及其心血管并发症提供新方法。
1 研究对象与方法
1.1 研究对象 选取于2015年6月—2016年2月于天津医科大学代谢病医院住院治疗的T2DM患者124例作为T2DM组,其中男性74例,女性50例,平均年龄(55.4±11.8)岁。T2DM诊断标准参考1999年WHO糖尿病诊断标准。T2DM伴冠心病的诊断标准为:(1)既往有心肌梗死病史或典型心绞痛病史,专科医院或综合医院的心内科确诊为冠心病。(2)冠状动脉造影发现至少一支冠状动脉主要分支狭窄程度≥50%。(3)核素心肌显像检查结果提示有心肌缺血,满足以上任何一条即可诊断冠心病。选取年龄、性别均匹配的天津医科大学总医院空港医院的50名健康体检志愿者作为对照组,其中男性28名,女性22名,平均年龄(52.5±8.3)岁。本研究经过医院伦理委员会批准,所有受试者均签署了知情同意书,均排除心、肝、脑等重要脏器重大疾病,近1个月内无任何形式的感染、外伤、手术等应激情况。
1.2 研究方法
1.2.1 基本临床指标检测 所有研究对象均完善个人详细信息,禁食12 h后,于次日清晨7:30~8:30空腹采取肘正中静脉血标本,采用德国Byer公司的全自动生化分析仪检测血清甘油三酯、总胆固醇、高密度脂蛋白-胆固醇(HDL-C)、低密度脂蛋白-胆固醇(LDL-C)、极低密度脂蛋白-胆固醇(VLDL-C)、谷草转氨酶、谷丙转氨酶、γ谷氨酰转移酶、总胆红素、直接胆红素、血尿酸、血肌酐、尿素氮,采用乳胶增强免疫比浊法检测C反应蛋白,葡萄糖氧化酶法检测空腹血糖及餐后2 h血糖(2 hPG),高压液相法测HbA1c。稳态模型评估-胰岛素抵抗指数(HOMA-IR)=空腹血糖×空腹胰岛素/22.5。估算的肾小球滤过率(eGFR)釆用CKD-EPI公式计算。
1.2.2 外周血单个核细胞的分离 所有受试者留取空腹静脉血3 ml左右,用密度梯度离心法(Ficoll)分离外周血单个核细胞,具体步骤如下:
(1)在EDTA抗凝管中加入3 ml磷酸盐缓冲液(PBS),混匀。(2)取3 ml单个核细胞分离液加入到离心管中,25℃,离心半径3 cm,4 000 r/min,离心5 min,加入静脉血;25℃,离心半径3 cm,2 000 r/min,再次离心25 min。离心后可见4层,从上往下分别为血浆层、外周血单个核细胞层(白膜层)、单个核细胞分离液层、红细胞和粒细胞层。(3)吸取白膜层于新的离心管中,加入5 ml PBS,混匀,4℃,离心半径3 cm,1 400 r/min,离心10 min。(4)弃上清,加入5 ml PBS,混匀,4℃,离心半径3 cm,1 400 r/min,离心10 min。(5)重复上述步骤1~2次,弃上清,适当PBS重悬细胞,加入到细胞计数板上,倒置显微镜下观察。
1.2.3 NK细胞的检测 取分离后的外周血单个核细胞,采用美国BD公司的FACSCalibur流式细胞仪检测NK细胞数量和NKT细胞数量。

2 结果
2.1 T2DM组与对照组临床资料比较 与对照组相比,T2DM组直接胆红素、总胆固醇、甘油三酯、HbA1c、空腹血糖水平升高,HDL-C水平下降(P均<0.01);两组间谷丙转氨酶、谷草转氨酶、γ谷氨酰转移酶、总胆红素、LDL-C、尿素氮、血肌酐、血尿酸、C反应蛋白差异均无统计学意义(P均>0.05),见表1。
2.2 T2DM组与对照组NK细胞、NKT细胞数量的比较及影响因素分析 NK细胞为CD3-CD56+细胞,NKT细胞为CD3+CD56+细胞(图1)。与对照组相比,T2DM组NK细胞和NKT细胞数量明显下降(P均<0.01),见表2。双变量相关分析结果显示,T2DM组NK细胞水平与年龄、病程呈负相关;NKT细胞水平与年龄、HOMA-IR、甘油三酯、VLDL-C呈负相关,与HDL-C、eGFR呈正相关,见表3和表4。以NK细胞水平为因变量,年龄和病程为自变量进行多元回归分析,结果显示,病程与NK细胞水平呈负相关(表5)。以NKT细胞水平为因变量,以年龄、HOMA-IR、甘油三酯、VLDL-C、HDL-C、eGFR为自变量进行多元回归分析,结果显示HOMA-IR和eGFR与NKT细胞呈正相关,见表6。
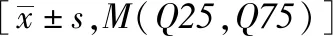
表1 T2DM组与对照组临床资料比较
注:T2DM:2型糖尿病;HDL-C:高密度脂蛋白-胆固醇;LDL-C:低密度脂蛋白-胆固醇
2.3 T2DM不同病程组NK细胞、NKT细胞数量的比较 与对照组相比,T2DM病程≤8年组(短病程组)、T2DM病程>8年组(长病程组)NK细胞和NKT细胞数量明显下降(P均<0.01);并且与短病程组相比,长病程组NK细胞数量明显下降(P<0.01),NKT细胞下降无统计学意义(P>0.05),见表7。

表2 T2DM组与对照组NK细胞、NKT细胞比较
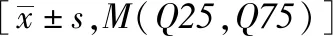
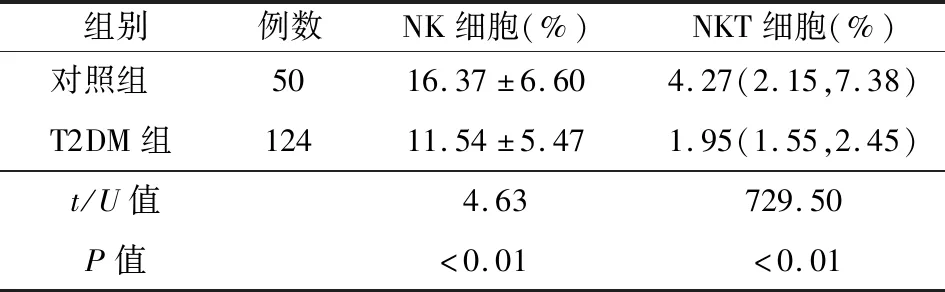
组别例数NK细胞(%)NKT细胞(%)对照组5016.37±6.604.27(2.15,7.38)T2DM组12411.54±5.471.95(1.55,2.45)t/U值4.63729.50P值<0.01<0.01
注:NK细胞:自然杀伤细胞;NKT细胞:自然杀伤T细胞;T2DM组:2型糖尿病组
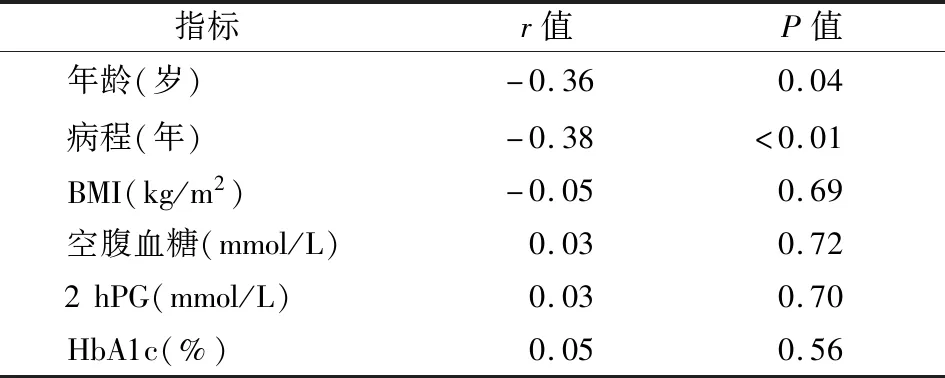
表3 T2DM患者NK细胞与临床资料相关性分析
注:NK细胞:自然杀伤细胞;T2DM:2型糖尿病;BMI:体重指数;2 hPG:餐后2 h血糖

表4 T2DM患者NKT细胞与临床资料相关性分析
注:NKT细胞:自然杀伤T细胞;T2DM:2型糖尿病;BMI:体重指数;2 hPG:餐后2 h血糖;HOMA-IR:稳态模型评估-胰岛素抵抗指数;VLDL-C:极低密度脂蛋白-胆固醇;HDL-C:高密度脂蛋白-胆固醇;eGFR:估算的肾小球滤过率

表5 T2DM患者NK细胞相关因素的多元线性回归分析
注:NK细胞:自然杀伤细胞;T2DM:2型糖尿病
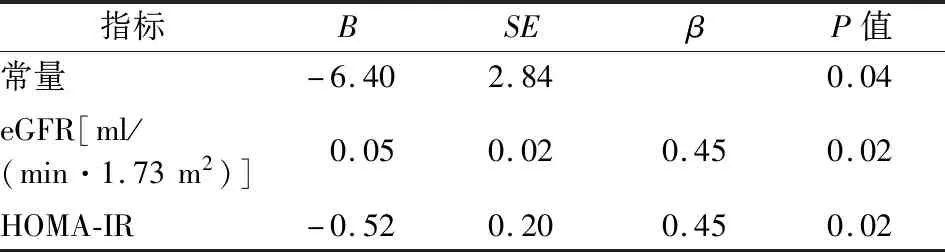
表6 T2DM患者NKT细胞相关因素的多元线性回归分析
注:NKT细胞:自然杀伤T细胞;T2DM:2型糖尿病;eGFR:估算的肾小球滤过率;HOMA-IR:稳态模型评估-胰岛素抵抗指数
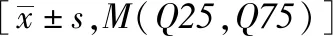
表7 T2DM不同病程组NK细胞及NKT细胞比较
注:与NC组相比,aP<0.01;与T2DM≤8年组相比,bP<0.01;NK细胞:自然杀伤细胞;NKT细胞:自然杀伤T细胞;短病程组:2型糖尿病病程≤8年组;长病程组:2型糖尿病病程>8年组
2.4 NK细胞、NKT细胞在T2DM伴冠心病患者中数量的变化及其监测价值 将T2DM按照有无并发冠心病分为T2DM不伴冠心病组和T2DM伴冠心病组。与对照组相比,T2DM不伴冠心病组NK细胞和NKT细胞数量下降(P均<0.05);T2DM伴冠心病组NK细胞和NKT细胞数量均明显下降(P均<0.01)。与T2DM不伴冠心病组相比,T2DM伴冠心病组NK细胞数量显著下降(P<0.01),NKT细胞数量明显下降(P<0.05),见表8。
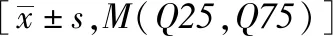

组别例数NK细胞(%)NKT细胞(%)对照组5016.37±6.604.27(2.15,7.38)T2DM不伴CHD组1312.94±3.55a2.06(1.61,2.60)aT2DM伴CHD组417.56±2.30bc1.81(1.59,2.13)bdF/H值33.9015.22P值<0.01<0.01
注:与NC组相比,aP<0.05,bP<0.01;与T2DM组相比,cP<0.01,dP<0.05;NK细胞:自然杀伤细胞;NKT细胞:自然杀伤T细胞;T2DM不伴CHD组:2型糖尿病不伴冠心病组;T2DM伴CHD组:2型糖尿病伴冠心病组
通过对T2DM不伴冠心病组与T2DM伴冠心病组的一般情况及临床指标分析显示,与T2DM不伴冠心病组相比,T2DM伴冠心病组年龄大,病程长(P均<0.01);HbA1c水平升高,eGFR降低(P均<0.05),见表9。进一步对两组间有明显统计学意义的NK细胞绘制ROC曲线,其曲线下面积为0.92,95%CI为0.84~0.99,取截点为9.1%,其敏感性为90.9%,特异性为80.5%,见图2。

3 讨论
T2DM与免疫炎性反应有着密切的联系。近年来,众多研究发现T2DM患者存在明显的免疫系统的异常[8-9]。机体免疫系统包括固有免疫和适应性免疫,其中固有免疫是机体免疫的第一道防线,而NK细胞是固有免疫的重要成员[5]。NK细胞不仅可以通过多种机制参与机体的免疫防御,而且可以介导和参与系统性炎性反应[10]。既往对于NK细胞在T2DM患者外周血中变化的研究结果不尽相同。研究发现,T2DM患者NK细胞数目与正常人相比无明显差异,但是活化状态的NK细胞数量较正常人有所升高,研究者认为,NK细胞主要通过分泌细胞因子参与T2DM的发病过程,活化状态的NK细胞才具有分泌细胞因子的功能,所以在T2DM状态下,未活化的NK细胞会转化为活化状态的NK细胞,而总的NK细胞数目不发生变化[11]。也有研究观察到与正常人相比,T2DM患者NK细胞数量上升[12]。上述研究的差异性可能与入选人群有关。笔者的结果发现,T2DM患者外周血中NK细胞和NKT细胞的数量相对于对照组明显降低,统计分析显示这种变化与病程密切相关,在不同病程的T2DM患者外周血中NK细胞的数量存在差异,与短病程组相比,长病程组NK细胞和NKT细胞的数量更少。有文献曾报道,外周血中NK细胞的数目和活性受氧化应激和多种炎性因子的影响[13-14]。T2DM患者处于慢性炎性反应状态,炎性反应过程中释放的炎性因子,以及机体高糖导致氧化应激反应过程中产生的活性氧簇等产物可能会损伤NK细胞,并影响NK细胞的激活。所以,T2DM患者外周血中NK细胞以及NKT细胞的这种变化可能是T2DM慢性炎性反应的结果。
以往的研究在对颈动脉切片进行免疫组化染色后,发现在各个阶段的斑块中均有NK细胞存在,并发现NK细胞与内皮细胞和巨噬细胞有紧密接触[15]。临床研究也发现,冠心病患者外周血中NK细胞数量减少[16-17]。上述研究提示,NK细胞与动脉粥样硬化的发生、发展有重要联系。笔者的研究结果显示,T2DM伴冠心病组较T2DM不伴冠心病组NK细胞和NKT细胞数量下降。这与以往的研究结果一致。T2DM伴冠心病患者外周血中NK细胞数量下降的原因可能与其凋亡数目增加有关,诱导其凋亡的因素可能包括氧化应激、细胞因子等。笔者通过ROC曲线分析显示,应用NK细胞的数量监测T2DM伴冠心病并发症有较好的敏感性和特异性,可作为其诊断与监测的指标之一。
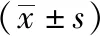
表9 T2DM伴CHD组与T2DM不伴CHD组临床指标的比较
注:NK细胞:自然杀伤细胞;NKT细胞:自然杀伤T细胞;eGFR:估算的肾小球滤过率;T2DM不伴CHD组:2型糖尿病不伴冠心病组;T2DM伴CHD组:2型糖尿病伴冠心病组
本研究从NK细胞出发揭示了T2DM患者体内炎性反应状态与免疫系统功能的关系。基于本研究和以往的研究结果,提示T2DM患者外周血中NK细胞和NKT细胞的减少可能是与T2DM患者体内的炎性状态有关。 综上所述,T2DM的发生、发展与免疫炎性反应有着密切的联系,笔者的研究结果为T2DM与免疫炎性反应的关系提供了新的证据。
